O que é a varfarina?
A varfarina é um anticoagulante oral, ou seja, um fármaco que reduz a capacidade de coagulação do sangue. Sua ação é essencial no tratamento e prevenção de doenças tromboembólicas, como trombose venosa profunda (TVP), embolia pulmonar (EP), fibrilação atrial e para pacientes que passaram por cirurgia de substituição de válvulas cardíacas.
Nos últimos 60 anos, a varfarina tem sido um dos anticoagulantes mais utilizados na prática clínica, principalmente devido ao seu custo acessível e disponibilidade em forma de comprimidos.
No entanto, sua utilização exige monitorização rigorosa, pois apresenta uma margem terapêutica estreita. Quando administrada em doses excessivas, aumenta significativamente o risco de hemorragias; se insuficiente, o efeito anticoagulante torna-se ineficaz, favorecendo eventos trombóticos.
O controle da ação da varfarina é realizado por meio do exame de sangue denominado INR (International Normalized Ratio), que será abordado mais adiante.
O que é a coagulação sanguínea?
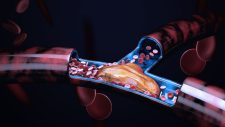
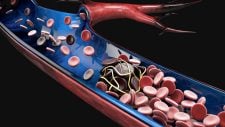
A coagulação sanguínea é um mecanismo essencial para a sobrevivência, sendo responsável pela formação de coágulos nos locais de lesão dos vasos sanguíneos. Sem esse sistema, qualquer pequeno trauma poderia resultar em hemorragias fatais.
O equilíbrio entre fatores de coagulação e de anticoagulação é crucial. Se o sangue coagular de maneira inadequada, pode ocorrer formação de trombos, aumentando o risco de eventos cardiovasculares graves, como infarto do miocárdio e acidente vascular cerebral (AVC). Por outro lado, se a capacidade de coagulação for muito reduzida, o risco de sangramentos espontâneos aumenta.
Para que serve a varfarina?
O processo de coagulação envolve uma cascata complexa de reações bioquímicas, com ativação de diversas enzimas e proteínas, incluindo os fatores de coagulação II, VII, IX e X, que são dependentes da vitamina K. Esta vitamina também participa da produção de proteínas anticoagulantes, como as proteínas C e S.
A varfarina atua inibindo a reciclagem da vitamina K no fígado, impedindo a formação desses fatores de coagulação. Como resultado, o sangue se torna menos propenso a formar coágulos. Essa propriedade é fundamental para o tratamento de diversas doenças tromboembólicas, como:
Prevenção e tratamento de trombose venosa profunda (TVP)
- A trombose venosa profunda ocorre quando um coágulo sanguíneo (trombo) se forma em uma veia profunda, geralmente nas pernas.
- A varfarina é usada tanto para tratar episódios agudos de TVP quanto para prevenir sua recorrência.
- Para mais informações, leia: Trombose venosa profunda (TVP) – Trombose na perna.
Prevenção e tratamento da embolia pulmonar
- A embolia pulmonar acontece quando um coágulo se desprende de uma veia e se aloja na circulação pulmonar, podendo causar falta de ar, dor torácica e até insuficiência respiratória.
- A varfarina reduz o risco de novos eventos tromboembólicos pulmonares.
- Para mais informações, leia: Embolia pulmonar: o que é, causas, sintomas e tratamento.
Fibrilação atrial com risco de tromboembolismo
- Pacientes com fibrilação atrial (arritmia cardíaca caracterizada por batimentos irregulares) têm maior risco de formação de trombos no coração, que podem se deslocar e causar acidente vascular cerebral (AVC).
- A varfarina reduz significativamente o risco de AVC em pacientes com fibrilação atrial não valvar ou associada à doença valvar.
- Para mais informações, leia: Fibrilação atrial: o que é, causas, tratamento, risco de AVC.
Pacientes com próteses valvulares cardíacas mecânicas
- Pacientes que passaram por cirurgia de troca de válvula cardíaca e receberam próteses mecânicas necessitam de anticoagulação contínua com varfarina para evitar a formação de coágulos na válvula protética.
- O alvo de INR nesses pacientes costuma ser mais elevado (geralmente entre 2,5 e 3,5), dependendo do tipo de válvula e de outros fatores de risco.
Síndrome do anticorpo antifosfolipídeo (SAF)
- A SAF é uma condição autoimune que aumenta o risco de trombose arterial e venosa, além de complicações na gestação, como abortos recorrentes.
- A varfarina é o tratamento padrão para prevenir novos eventos trombóticos nesses pacientes.
Prevenção secundária de AVC e eventos tromboembólicos em determinadas condições cardíacas
- Além da fibrilação atrial, a varfarina pode ser indicada para pacientes com histórico de AVC ou ataque isquêmico transitório (AIT) causado por embolia cardíaca.
- Também pode ser usada em algumas cardiopatias estruturais que favorecem a formação de coágulos.
Outras indicações específicas
- Alguns casos de trombofilia hereditária (distúrbios genéticos que aumentam o risco de trombose) podem exigir anticoagulação prolongada.
- Pacientes com trombose venosa recorrente sem causa aparente podem precisar de anticoagulação de longa duração.
Nomes comerciais
A varfarina pode ser encontrada sob a forma genérica (varfarina sódica) ou através dos seguintes nomes comerciais:
- Coumadin.
- Marevan.
- Marfarin.
- Varfine (comercializado apenas em Portugal).
- Warfarin.
A varfarina pode ser encontrada em comprimidos de 2,5 mg, 5,0 mg e 7,5 mg.
O que é o INR?
O INR (International Normalized Ratio) é um exame laboratorial utilizado para medir o grau de anticoagulação do sangue. Esse teste avalia o tempo que o sangue leva para coagular, padronizando os resultados independentemente do reagente utilizado pelo laboratório.
- Pessoas saudáveis: INR de aproximadamente 1,0.
- Pacientes anticoagulados com varfine: geralmente precisam manter o INR entre 2,0 e 3,5, dependendo da condição clínica.
- INR acima de 4,0: indica anticoagulação excessiva e risco aumentado de sangramento.
- INR acima de 10: situação crítica que requer intervenção médica urgente para reversão do efeito anticoagulante.
Devido à margem terapêutica estreita da varfarina, a monitorização regular do INR é essencial para evitar complicações.
Monitorização do INR
A frequência da reavaliação do INR em pacientes em uso de varfarina depende da fase do tratamento, da estabilidade dos valores obtidos e da presença de fatores que possam interferir na anticoagulação.
A recomendação geral segue as seguintes diretrizes:
Início do tratamento:
- A dose inicial da varfarina costuma ser de 2,5 a 5,0 mg por dia.
- O INR deve ser monitorado diariamente ou a cada 2 ou 3 dias até que o paciente alcance um valor terapêutico estável.
- Normalmente, essa fase de ajuste dura de 5 a 7 dias.
Ajuste da dose:
- Se ainda estiver ajustando a dose, o INR deve ser avaliado duas vezes por semana até que o paciente alcance um valor estável.
Estabilidade do INR:
- Quando o paciente apresenta INR estável, a monitorização pode ser feita a cada 2 a 4 semanas.
- Em alguns casos bem controlados, pode-se estender a avaliação para a cada 6 a 8 semanas, desde que o INR permaneça estável.
Situações especiais:
A frequência do exame deve ser aumentada em situações que possam impactar a anticoagulação, como:
- Alteração na dieta, especialmente consumo de alimentos ricos em vitamina K.
- Interação medicamentosa com novos fármacos, como antibióticos, anti-inflamatórios ou antifúngicos.
- Doenças agudas (infecções, insuficiência hepática, insuficiência renal).
- Mudanças na aderência ao tratamento.
- Cirurgias ou procedimentos invasivos programados.
Caso ocorra uma alteração significativa do INR fora da faixa terapêutica, a dose deve ser ajustada e o controle deve ser mais frequente até que a estabilidade seja restabelecida.
Interação com medicamentos e alimentos
A varfarina apresenta uma margem terapêutica estreita e sofre interação com diversos medicamentos e alimentos, tornando seu controle um desafio constante. Essas interações podem ter dois efeitos principais:
- Reduzir a ação da varfarina, favorecendo a formação de trombos e aumentando o risco de eventos tromboembólicos;
- Potencializar o efeito anticoagulante, elevando o risco de hemorragias espontâneas e sangramentos graves.
Os alimentos mais relevantes nesse contexto são aqueles ricos em vitamina K, pois desempenham um papel essencial na coagulação sanguínea e podem diminuir a eficácia da varfarina. Já algumas substâncias naturais, como ervas medicinais e suplementos, podem amplificar ou reduzir sua ação, exigindo atenção redobrada.
A seguir, apresentamos as principais interações da varfarina com alimentos, fármacos e substâncias naturais. Vale ressaltar que o risco não está apenas no uso simultâneo dessas substâncias, mas também nas mudanças bruscas de dieta ou medicação. A introdução ou suspensão de qualquer substância pode causar oscilações no INR, levando a situações de risco.
Portanto, sempre que houver alterações na alimentação ou prescrição médica, o INR deve ser monitorado com mais frequência para evitar complicações. Caso necessário, a dose da varfarina deve ser ajustada para manter o INR dentro da faixa terapêutica ideal.
Fármacos que aumentam o efeito da varfarina
- Acarbose.
- Alopurinol.
- Aspirina.
- Amiodarona.
- Anti-inflamatórios.
- Antibióticos da classe Cefalosporinas.
- Antibióticos Macrolídios, como a azitromicina.
- Canela.
- Cimetidina.
- Ciprofloxacina.
- Clofibrato.
- Clopidogrel.
- Colchicina.
- Corticoides.
- Dissulfiram.
- Eritromicina.
- Estatinas (drogas que diminuem colesterol).
- Esteroides anabolizantes.
- Fenofibrato.
- Fluconazol.
- Fluorouracil (5-FU).
- Fluoxetina.
- Genfibrozila.
- Hormônios tireoidianos.
- Isoniazida.
- Metronidazol.
- Omeprazol.
- Paracetamol.
- Sulfametoxazol-trimetoprim (Bactrim).
- Sertralina.
- Tamoxifeno.
- Tetraciclina.
- Tramadol.
- Vacina para gripe.
Fármacos que inibem o efeito da varfarina
- Anticoncepcionais orais.
- Azatioprina.
- Carbamazepina.
- Drogas que bloqueiam a produção de hormônios tireoidianos (ex.: propiltiouracila, metimazol e carbimazol).
- Fenitoína.
- Fenobarbital.
- Griseofulvina.
- Haloperidol.
- Hidróxido de alumínio.
- Rifampicina.
- Sucralfato.
- Vitamina K.
Alimentos que inibem a varfarina
- Abacate.
- Acelga.
- Agrião.
- Aipo.
- Alface.
- Ameixa seca.
- Aspargos.
- Atum em lata.
- Azeite de oliva.
- Beterraba.
- Brócolis.
- Cebolinha.
- Chucrute.
- Coleslaw.
- Costeleta de porco.
- Couve.
- Couve-de-Bruxelas.
- Couve-flor.
- Couve-galega.
- Endívia.
- Ervilha.
- Espinafre.
- Feijão-verde.
- Fígado.
- Folhas de amaranto.
- Grão-de-bico.
- Quivi.
- Lentilha.
- Mamão.
- Mostarda-castanha.
- Nabo.
- Quiabo.
- Repolho.
- Salsa.
- Soja.
Alimentos com baixa concentração de vitamina K (interferem pouco ou nada com a varfarina)
- Abacate.
- Amendoim.
- Arroz.
- Batatas.
- Cenoura.
- Cereal.
- Café.
- Carnes, peixes e aves.
- Ervilhas.
- Feijão.
- Frutas em geral.
- Lacticínios.
- Maçã vermelha.
- Massas.
- Milho.
- Ovos.
- Pão.
- Pepinos (sem a casca).
- Tomates.
Substâncias naturais que aumentam o efeito da varfarina
- Alho.
- Cranberry.
- Camomila.
- Castanha da Índia (aesculus hippocastanum).
- Boldo (Peumus boldus).
- Maconha (Cannabis sativa).
- Ervas chinesas (várias delas agem, na dúvida, não use).
- Gengibre (Zingiber officinale).
- Ginkgo biloba.
- Lycium (Lycium barbarum).
- Óleo de peixe (ômega 3).
- Quitosana (Swertia chirayita).
- Saw palmetto (Serenoa repens).
- Toranja (grapefruit).
- Trevo-vermelho (Trifolium pratense).
- Unha do diabo (Harpagophytum procumbens).
Substâncias naturais que inibem a varfarina
- Chá-verde (camellia sinensis).
- Danshen (Salvia miltiorrhiza).
- Erva de São João (Hypericum perforatum).
- Flor-de-cone (Echinacea purpurea).
- Ginseng (panax ginseng).
Bebidas alcoólicas e varfarina
O consumo de bebidas alcoólicas pode interferir no efeito da varfarina de diferentes maneiras, podendo tanto potencializar quanto reduzir sua ação.
O consumo agudo de álcool em indivíduos que não bebem frequentemente pode levar a um aumento súbito do INR, elevando o risco de sangramentos. Isso ocorre porque o álcool inibe temporariamente o metabolismo hepático da varfarina, prolongando seu efeito anticoagulante.
Por outro lado, o consumo regular e crônico de álcool, especialmente em quantidades moderadas a elevadas, pode induzir a atividade das enzimas hepáticas responsáveis pela metabolização da varfarina. Como consequência, o efeito anticoagulante pode ser reduzido, tornando necessárias doses mais altas da varfarina para manter o INR dentro da faixa terapêutica.
Portanto, pacientes em uso de varfarina devem ser orientados a evitar o consumo excessivo de álcool e a monitorar regularmente o INR, ajustando a dose do anticoagulante conforme necessário para evitar riscos de trombose ou sangramento.
Sinais de sangramento pela varfarina
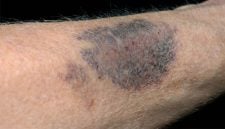
A principal complicação do uso da varfarina são as hemorragias devido à anticoagulação excessiva. As duas formas de hemorragia mais graves são os sangramentos gastrointestinais ou intracerebrais. Hemorragia excessiva pode ocorrer em qualquer área do corpo, principalmente após traumas.
O aparecimento de qualquer um dos sinais abaixo deve ser imediatamente avaliado por um médico, pois sugerem um estado de excessiva anticoagulação:
- Sangramento espontâneo das gengivas.
- Sangue na urina.
- Fezes escuras ou sanguinolentas.
- Hemorragia nasal.
- Vômito sanguinolento.
- Tosse com expectoração sanguinolenta.
- Grandes manchas roxas na pele.
- Alterações súbitas da visão.
- Forte dor de cabeça ou uma dor de cabeça que é mais grave do que o habitual (pode sinalizar sangramento intracerebral).
Pacientes em uso de varfarina que sofrem quedas ou acidentes com traumas na cabeça também devem ser avaliados por um médico.
Contraindicações
A varfarina não deve ser prescrita a nenhum paciente com risco elevado de sangramento. Alguns exemplos:
- Pacientes com pressão arterial descontrolada.
- História de acidente vascular cerebral.
- Úlceras estomacais, gastrite ou doença péptica.
- Câncer.
- Alcoolismo.
- Doença hepática.
- Pacientes idosos com elevado risco de quedas.
A varfarina é contraindicada durante a gravidez.
Precauções
Como o paciente anticoagulado tem maior risco de sangramento, qualquer procedimento médico invasivo deve ser realizado somente após a redução do INR, incluindo biópsias de órgãos, punção lombar e procedimentos cirúrgicos em geral.
Novos anticoagulantes
Recentemente surgiram no mercado novos anticoagulantes orais, que têm paulatinamente vindo a substituir a varfarina na maioria dos tratamentos. Entre os novos fármacos podemos destacar:
- Dabigatrano (nome comercial: Pradaxa).
- Rivaroxabano (nome comercial: Xarelto).
- Apixabano (nome comercial: Eliquis).
Esses novos anticoagulantes apresentam menor risco de hemorragia, não precisam de monitorização pelo INR e não apresentam tantas interferências de outros fármacos e alimentos.
Referências
- Warfarin and Superwarfarin Toxicity – Medscape.
- Updates on the Clinical Evidenced Herb-Warfarin Interactions – Evidence-based complementary and alternative medicine.
- Co-ingestion of herbal medicines and warfarin – The British journal of general practice.
- Warfarin and other VKAs: Dosing and adverse effects – UpToDate.
- MAREVAN® Farmoquímica S/A Comprimido 2,5 mg / 5 mg / 7,5 mg – Bula do fabricante.
- A Patient’s Guide to Taking Warfarin – American Heart Association.
- Drug interactions involving warfarin: Practice tool and practical management tips – Centro Informazioni sul Farmaco per l’Area Vasta.
Dúvidas de leitores sobre este tema
Perguntas enviadas por leitores e selecionadas pelo editor por sua relevância para este artigo.
Mais comentários dos leitores
A nitazoxanida diminui ou aumenta o RNI, pode provocar sangramento?
Novos anticoagulantes orais são indicados para portadores de válvula mecânica? Acho muito incomodo o fato de ter que controlar o INR em razão do uso da varfarina. Muita interação com alimentos e medicamentos…
Cuido de um irmão q tem depressão e teve COVID ficando entubado por 2 x,enfim estava usando varfarina 5 mg a um ano,e diminuiu pra meio comprimido,agora não está mais tomando,mas usa mtos medicamentos psiquiatrico,nesses dias está com dificuldade ao andar, é possível porque está sem a varfarina?MT obrigada,bom dia
Muito bem explicado, parabéns!
Boa Noite: Tomo Marevan 5mg, metade alternado com 1/4. Faz 15 anos que tomo esta medicação. Logo que comecei a usá-la passei sentir muito desânimo. Jamais imaginei que fosse o Marevan. Anos depois, sempre achando que ia passar, passei suspeitar que fosse a tireóde. Comecei o tratamento mas já estou com mais de 6 meses usando a medicação, mas pouco ou nada alterou. Permanece o desanimo e falta de gás pra tudo. Sou portador de válvula mecânica mitral. Minha pergunta é a seguinte: O marevan pode provocar este desânimo? Em caso afirmativo qual medicação substituta poderei usar?
Olá quem toma varfine pode tomar Brufen?
Fui submetido a uma cirurgia a uma estenose aórtica. Tenho uma válvula aórtica mecânica.
Diariamente, tomo Varfin. Mensalmente, tenho que verificar o INR. Será que poderei mudar para outro substituto do Varfin, que não necessite de controlo sanguíneo (verificação do INR)?
Atenciosamente
Meu inr deu 1,96 uso marevam isso é bom ?
Olá, a vitamina K2 pode ser tomada com Marevan?
Boa tarde sr.doutor,a minha mãe faz controlo de sangue,o INR está a 3,5 qual será o motivo de subir?quando ela andava controlada.