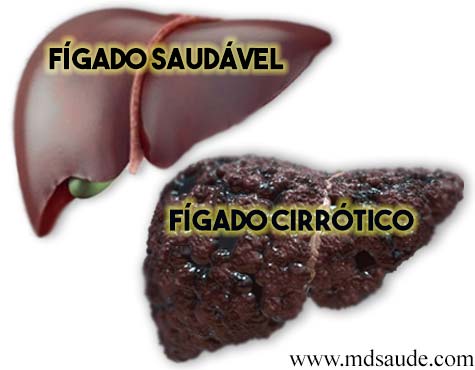
O que é a cirrose hepática?
A cirrose hepática é o resultado de anos de agressões ao fígado, fato que provoca a substituição do tecido hepático normal por nódulos e tecido fibroso. No fundo, a cirrose nada mais é do que a cicatrização do fígado; onde deveria haver tecido funcionante, há apenas fibrose (cicatriz).
Mais especificamente, podemos dizer que a cirrose representa um estágio tardio da fibrose hepática progressiva, caracterizada pela distorção da arquitetura hepática e pela formação de nódulos regenerativos.
O fígado é um órgão grande, que pesa cerca de 1,5 kg, e está localizado na parte superior direita do abdômen, por baixo das costelas. Ele executa muitas funções que são essenciais à vida, tais como produção de proteínas, metabolização de toxinas, armazenamento de glicose, produção de colesterol, produção de bile, síntese de fatores da coagulação, armazenamento de ferro e vitaminas, etc.
O fígado é capaz de reparar-se quando agredido. No entanto, se a agressão ocorrer de forma persistente ao longo de vários anos, o processo de reparação envolve a criação de tecido cicatricial em vez de tecido com células hepáticas capazes de executar suas funções.
Assim, situações nas quais há contínua agressão do fígado, como ocorre, por exemplo, com o consumo crônico e abusivo de álcool, podem causar cicatrizes em áreas significativas no fígado, processo ao qual damos o nome de cirrose.
Como era de se esperar, quanto mais extensa for a cirrose hepática, menor é o número de células hepáticas funcionantes e, portanto, maior é o grau de insuficiência hepática. Em última análise, a cirrose é um estado de falência do fígado, um órgão nobre sem o qual não conseguimos sobreviver.
Causas
A cirrose pode surgir em qualquer situação na qual haja agressão prolongada ao fígado. O consumo excessivo de álcool e as hepatites virais crônicas são as principais causas, mas não são as únicas.
A seguir, falaremos resumidamente das principais causas de cirrose hepática.
Cirrose alcoólica
A cirrose alcoólica é uma causa comum e prevenível de cirrose. O consumo diário e prolongado de álcool pode levar ao desenvolvimento de lesões permanentes no fígado.
O consumo diário de cerca de 3 copos de cerveja ou 2 taças de vinho já é um volume suficiente para causar lesão do fígado, principalmente nas mulheres, que são mais susceptíveis às lesões hepáticas do álcool.
O consumo regular de álcool leva à esteatose hepática, também conhecida como fígado gorduroso, que pode evoluir para hepatite alcoólica e, por fim, para cirrose e falência hepática.
Para saber mais sobre os perigos do álcool, leia: Efeitos do álcool e alcoolismo.
Hepatites virais
As hepatites virais crônicas, principalmente as hepatites B e C, são causas comuns de lesão do fígado, que podem levar à cirrose após anos de doença ativa.
Essas duas infecções podem evoluir silenciosamente. Muitas vezes, o paciente nem sequer desconfia ser portador crônico de um desses vírus, só descobrindo muitos anos depois, quando os sintomas da cirrose começam a se manifestar.
Explicamos com detalhes as hepatites B e C nos seguintes artigos:
Hepatite autoimune
A hepatite autoimune é uma forma de lesão do fígado na qual o nosso organismo começa a produzir de forma inapropriada anticorpos contra as células do próprio fígado, como se este fosse um ser invasor, um corpo estranho que não nos pertencesse.
Explicamos o conceito de doença autoimune no seguinte artigo: Doença autoimune – Causas e Sintomas.
Esteatose hepática não alcoólica
O consumo excessivo de álcool é uma das causas mais comuns de esteatose hepática, mas não é a única. Obesidade, diabetes, desnutrição e alguns medicamentos podem também provocar esteatose, que em graus mais avançados pode evoluir para esteato-hepatite e, posteriormente, para cirrose.
Explicamos a esteatose hepática no seguinte artigo: Gordura no fígado – Esteatose Hepática.
Cirrose biliar primária
A cirrose biliar primária, que também é doença de origem autoimune, é uma forma de lesão do fígado na qual o processo inicia-se pela destruição das vias biliares.
Outras doenças que podem provocar cirrose
- Hemocromatose.
- Doença de Wilson.
- Deficiência de alfa 1 antitripsina.
- Fibrose cística.
- Colangite esclerosante primária.
- Hepatite por drogas ou medicamentos.
O que é hipertensão portal?
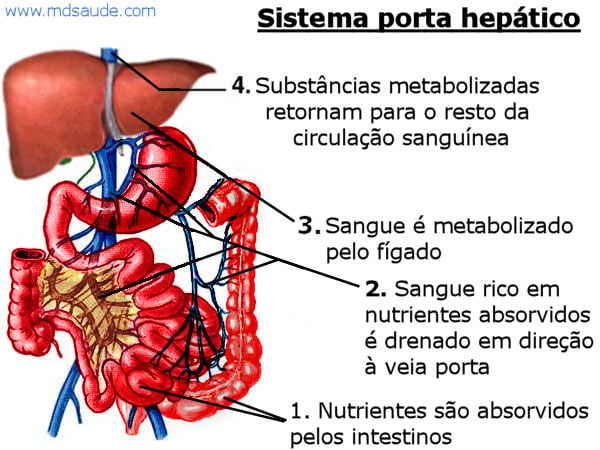
Todo o sangue que vem do sistema digestivo e do baço passa obrigatoriamente pelo fígado antes de seguir para o resto do corpo. Todas as veias destes órgãos desembocam em uma única grande veia do fígado, chamada sistema porta ou veia porta.
A existência do sistema porta garante que todas as substâncias absorvidas pelo trato gastrointestinal passem primeiro pelo fígado antes de caírem na circulação sistêmica. Isso significa que todas as substâncias que são digeridas e absorvidas pelo sistema digestivo são levadas ao fígado para serem metabolizadas antes de seguir para o resto do corpo.
O paciente cirrótico possui um fígado cheio de fibrose, o que pode provocar a obstrução à chegada do sangue ao fígado pelo sistema porta. E quanto mais extensa for a cirrose, maior costuma ser a obstrução ao sangue que chega pela veia porta.
Quando o sangue vindo dos órgãos abdominais encontra uma obstrução ao seu fluxo, a pressão na veia porta aumenta, dando início a um processo chamado hipertensão portal.
Para um melhor entendimento, podemos dividir os sintomas da cirrose entre aqueles causados pela insuficiência hepática e aqueles causados pela hipertensão portal.
Sintomas da cirrose causados pela hipertensão portal
Circulação colateral
Sempre que o fluxo de sangue encontra uma obstrução, ele precisa arranjar uma maneira alternativa de continuar a fluir. Se à frente há uma obstrução, a única forma do sangue chegar ao resto do corpo é procurando um novo caminho por outras veias.
A veia porta é bem calibrosa e suporta grandes fluxos de sangue. O mesmo não acontece com as veias do resto do sistema digestivo. Quando o sangue que deveria ser drenado pela veia porta começa a retornar em grande quantidade por veias colaterais, estas dilatam-se, formando varizes.
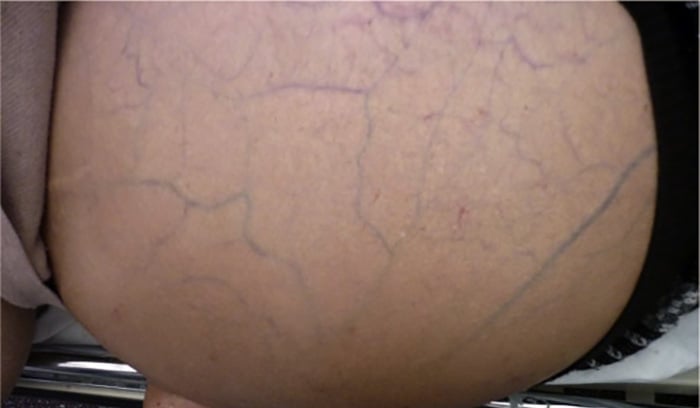
O paciente com cirrose tem habitualmente as veias abdominais bem nítidas, pois elas passam a receber grandes volumes de sangue vindos da veia porta obstruída. Mas essas veias dilatadas não surgem só nos vasos mais superficiais à pele, elas também surgem nos órgãos, principalmente no estômago, intestino e esôfago, o que leva à formação de varizes nesses órgãos.
Hemorragia digestiva
A presença de varizes no estômago e no esôfago é um fator de risco para hemorragias. Os vasos sanguíneos desses órgãos não estão preparados para receber tamanho fluxo e pressão sanguínea, e podem romper-se espontaneamente.
As hemorragias digestivas das varizes de esôfago costumam ser dramáticas, com perdas maciças de sangue através de vômitos. O paciente vomita sangue vivo e em grande volume.
Esplenomegalia (aumento do baço)
O aumento da pressão de sangue dentro do baço leva ao aumento do seu tamanho, tornando-o facilmente palpável ao exame físico. Chamamos este aumento do baço de esplenomegalia. Muitas vezes, a suspeita de cirrose surge quando, ao exame físico, detectamos um baço aumentado de tamanho.
Anemia, plaquetopenia (plaquetas baixas) e leucopenia (leucócitos baixos)
O baço tem como uma de suas funções eliminar as células do sangue que já estão velhas. Cada vez que o sangue passa pelo baço, milhares de células são removidas para haver espaço para a chegada de novas hemácias, plaquetas e leucócitos recém-produzidos.
Na hipertensão portal, o sangue que deveria sair do baço para o fígado fica congestionado e permanece mais tempo no próprio baço, que acaba por eliminar mais células sanguíneas do que seria necessário.
Este fenômeno é chamado de hiperesplenismo (espleno = baço), que significa um funcionamento exagerado do baço. Portanto, o paciente com cirrose e hiperesplenismo podem apresentar ao hemograma anemia e uma baixa contagem de leucócitos e/ou plaquetas (leia: Hemograma – Entenda os seus resultados).
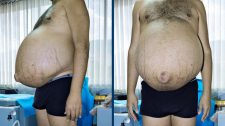
Ascite
Ascite é o acumulo de água na cavidade abdominal. A ascite na cirrose é causada pela hipertensão porta e pela diminuição da concentração de albumina no sangue (falaremos da albumina mais à frente). Na cirrose, pode haver acúmulo de mais de 10 litros de líquido ascítico na cavidade peritonial, o que faz com que o paciente fique com um abdômen muito volumoso.
Uma das complicações da ascite é a peritonite bacteriana espontânea (PBE), que ocorre quando o líquido dentro da barriga fica infectado por bactérias vindas dos intestinos. A PBE é uma situação grave, que se não for identificada e tratada a tempo pode evoluir com sepse.
Além do acúmulo de líquido dentro do abdômen, o paciente cirrótico pode apresentar também retenção de líquidos nas pernas e nos pulmões.
Para saber mais sobre a ascite, leia: Ascite: o que é, causas e tratamento.
Sintomas da cirrose causados pela insuficiência hepática
Encefalopatia hepática
O fígado é o órgão responsável pela metabolização de inúmeras substâncias tóxicas. Quando este para de funcionar, o acúmulo de toxinas leva a alterações no sistema nervoso, que variam desde pequenas alterações mentais, até sonolência, desorientação ou coma nos casos mais avançados.
Icterícia
O fígado cirrótico não consegue eliminar a bilirrubina produzida, que passa a se acumular na corrente sanguínea.
O excesso de bilirrubina deposita-se na pele, deixando o paciente com a pele e os olhos com uma coloração amarelada. Esse fenômeno chama-se icterícia.

Além da pele amarelada, a icterícia da cirrose também costuma causar urina escura e fezes claras.
A urina escura ocorre porque o excesso de bilirrubina no sangue é filtrado pelos rins, o que deixa a urina com uma coloração semelhante ao do mate ou da Coca-Cola (leia: 7 alterações na cor da urina (e suas causas)). A este sinal damos o nome de colúria.
Em pessoas saudáveis, a cor escura das fezes se dá pela presença de bilirrubina. Como na cirrose a drenagem da bilirrubina para o intestino encontra-se afetada, as fezes começam a sair cada vez mais claras, podendo ficar quase brancas. Este sinal chama-se acolia fecal.
Para saber mais sobre a icterícia, leia: Icterícia – Causas e Sintomas.
Falta de proteínas
O fígado é responsável pela produção de várias proteínas, entre elas a albumina. A falta de albumina provoca desnutrição e é um dos fatores que leva à formação dos edemas e da ascite.
Outra proteína produzida no fígado é a vitamina K, que está relacionada à coagulação do sangue. Doentes com cirrose avançada apresentam distúrbios da coagulação e maior facilidade de terem sangramentos.
Os quadros de hemorragia digestiva provocados por rotura de varizes de esôfago costumam ser graves, pois o paciente além de perder grande volume de sangue pelo rompimento das veias dilatadas, ainda tem dificuldade de estancar o sangramento, já que, além da baixa de plaquetas, ele também apresenta deficiência dos fatores de coagulação.
Ginecomastia
O mau funcionamento do fígado também altera o balanço dos hormônios sexuais. O aumento do estrogênio leva ao aparecimento de mamas e perda de pelos corporais nos pacientes masculinos.
Para mais informações sobre a ginecomastia, leia: Ginecomastia (mama masculina).
Outros sintomas
Ainda existem vários outros sinais e sintomas relacionados à cirrose, entre eles:
- Câimbras (leia: Câimbras: causas, prevenção e tratamento).
- Síndrome hepatorrenal: insuficiência renal aguda que ocorre na cirrose avançada e geralmente indica um caso terminal. O paciente que desenvolve síndrome hepatorrenal tem uma sobrevida muito curta e o único tratamento é o transplante hepático.
- Eritema palmar: palmas das mãos avermelhadas.
- Baqueteamento digital: unhas mais anguladas, dando o aspecto de baquetas aos dedos.
- Nefropatia por IgA: alguns pacientes com cirrose podem apresentar uma doença renal causada pelo acúmulo de anticorpos nos rins (leia: Doença de Berger (Nefropatia por IgA)).
- Câncer do fígado: pacientes com cirrose estão sob maior risco de desenvolver câncer hepático, principalmente se a cirrose tiver sido provocada por álcool ou hepatite viral.
A cirrose em fases iniciais pode ser assintomática. Nas fases finais, a maioria dos sinais e sintomas descritos acima está presente.
Gravidade da cirrose
Escala Child-Pugh e classificação de MELD
A gravidade da cirrose é normalmente descrita pela escala de Child-Pugh, que é baseada em parâmetros clínicos e laboratoriais.
De acordo com esses resultados, os pacientes são classificados em 3 classes: A, B e C, sendo esta última a mais grave. Pacientes classificados como Child C têm uma taxa de mortalidade acima de 60% nos próximos 2 anos.
Existe também a classificação MELD, baseada na gravidade das análises de sangue.
Uma revisão sistemática recente constatou que a sobrevida mediana é menor ou igual a 6 meses em pacientes com cirrose descompensada e um escore de Child-Pugh maior ou igual a 12 ou escore MELD maior ou igual a 21.
Além disso, os pacientes com cirrose descompensada que foram hospitalizados por doença hepática aguda, como sangramento por varizes ou peritonite bacteriana espontânea, tiveram uma sobrevida mediana menor ou igual a 6 meses se o escore de Child-Pugh fosse maior ou igual a 12 ou o escore MELD fosse maior ou igual a 18.
Tanto a classificação Child-Pugh quanto a MELD são modos de padronizar a gravidade da cirrose, servindo também como base para a lista de transplante hepático, que é, até o momento, o único tratamento efetivo para a cirrose.
Abaixo, fornecemos uma calculadora da classificação de Child-Pugh.
Child-Pugh Score
Interpretação dos resultados da calculadora Child-Pugh:
- 5 a 6 pontos: Child A: sobrevida de 100% em 1 ano; 85% em dois anos.
- 7 a 9 pontos: Child B: sobrevida de 80% em 1 ano; 60% em dois anos (indicação para transplante hepático).
- 10 a 15 pontos: Child C: sobrevida de 45% em 1 ano; 35% em dois anos. Expectativa de vida de 1 a 3 anos.
Calculadora do escore de MELD:
MELD Score
Interpretação dos resultados da calculadora do escore de MELD:
- MELD < 10: baixo risco de mortalidade a curto prazo.
- MELD 10–19: risco moderado.
- MELD 20–29: alto risco.
- MELD ≥ 30: risco muito elevado; prioridade máxima para transplante.
Atenção: O escore MELD é uma estimativa estatística e não substitui a avaliação médica individualizada. Outros fatores clínicos também são considerados para a tomada de decisões terapêuticas.
Escala METAVIR
A escala METAVIR é um sistema de pontuação utilizado para avaliar o grau de inflamação e o estágio de fibrose em pacientes com hepatite crônica. Essa escala foi originalmente desenvolvida para avaliar a fibrose em pacientes com hepatite C, mas é amplamente usada para descrever a fibrose em diversas doenças hepáticas.
A escala METAVIR é utilizada para avaliar a gravidade dos achados do tecido hepático através da biópsia do fígado ou da elastografia hepática — FibroScan (procedimento semelhante a uma ultrassonografia do fígado, que é uma alternativa não invasiva à biópsia hepática).
A escala foca em dois componentes principais: a atividade inflamatória e o estágio de fibrose.
Atividade Inflamatória (A)
A atividade inflamatória é avaliada em uma escala de A0 a A3, onde “A” representa a atividade e o número indica a gravidade:
- A0: sem atividade inflamatória.
- A1: atividade inflamatória leve.
- A2: atividade inflamatória moderada.
- A3: atividade inflamatória severa.
Esta pontuação reflete o grau de inflamação do tecido hepático, que é um indicativo de quão agressivamente a doença está atacando o fígado.
Estágio de Fibrose (F)
O estágio de fibrose é avaliado em uma escala de F0 a F4, onde “F” representa o estágio de fibrose e o número indica a extensão da cicatrização:
- F0: sem fibrose.
- F1: fibrose portal sem septos. Há fibrose, mas ela está limitada aos portais ou áreas de entrada no fígado sem formação de pontes ou septos de tecido fibroso.
- F2: fibrose portal com poucos septos. Há uma formação inicial de bandas fibrosas que conectam alguns portais.
- F3: fibrose septal numerosa. Neste estágio, há muitos septos fibrosos, mas ainda não há evidência de distorção completa da arquitetura hepática, como vista na cirrose.
- F4: cirrose hepática. Este é o estágio mais grave, onde há uma remodelação substancial da estrutura do fígado com nódulos e fibrose extensa, o que pode alterar significativamente a função hepática.
Tratamento
O único tratamento efetivo da cirrose é o transplante hepático, que só está indicado em casos selecionados.
Enquanto o paciente aguarda o transplante, o tratamento é feito de forma a controlar os sintomas e complicações. Exemplos:
- Para a ascite e os edemas, diuréticos, como espironolactona e furosemida podem ser utilizados.
- Para as varizes de esôfago, o tratamento é feito através da endoscopia digestiva.
- Laxantes, como a lactulose, ajudam a controlar a encefalopatia hepática.
É importante que o paciente evite o consumo de álcool e outros fármacos hepatotóxicos.
Referências
- Cirrhosis in adults: Etiologies, clinical manifestations, and diagnosis - UpToDate.
- Cirrhosis in adults: Overview of complications, general management, and prognosis - UpToDate.
- Management of Decompensated Cirrhosis EASL Guideline - The European Association for the Study of the Liver.
- Cirrhosis in over 16s: assessment and management - The National Institute for Health and Care Excellence (NICE)
- Zakim and Boyer’s Hepatology 7th Edition. A Textbook of Liver Disease; 2017.
- Feldman M, et al. Overview of cirrhosis. In: Sleisenger and Fordtran's Gastrointestinal and Liver Disease: Pathophysiology, Diagnosis, Management. 10th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.
- Goldman- Cecil Medicine. 25th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.




Dúvidas de leitores sobre este tema
Perguntas enviadas por leitores e selecionadas pelo editor por sua relevância para este artigo.
Mais comentários dos leitores
Olá Dr. Parabéns pelo texto, tenho fibrose grau F3, sem varizes no esôfago! Exames como TGP e TGP normais, GGT. 160. E outros exames relacionados ao fígado normais!
Já é cirrose? Pode ser reversível
(Por álcool) porém foi suspendido!
Obrigado!
Olá Dr Pedro, parabéns pelo belíssimo texto,foi muito bom pra mim, descobri faz pouco tempo, que tenho cirrose,a médica falou que ela está compensada,mas suas explicações foram de suma importância para mim. Que Deus continue abençoando sua vida. 🙌
fiz análises ao sangue para verificar a função do fígado, e os resultados são os seguintes: AST/TGO – 115,0
AST/TGP – 61,0. Gostaria de saber se há alguma normalidade
Quando o fígado esta desmanchando, ele sai nas fezes?
As pessoas com cirrose podem vomitar o fígado. ?
Muito bom e gostaria de saber mais, pois meu pai esta com cirrose classe B, a cirrose já estourou umas quatro vezes, agora mesmo esta internado no hospital eles estão tentado controlar a animia, e vai ter que tirar água da barriga
Olá Dr, obrigada pelo texto.
Minha mãe está com problemas de oxigenação, falta de ar , fadiga faz alguns dias.
Ela está obesa , foi alcoolotra,sofre de depressão há alguns anos, já levamos em alguns médicos e agora notamos o olho dela meio amarelado.Pode ser cirrose hepática ?
Ola doctor grato pela contribuição
eu gostaria de saber se é possivel alguem vomitar o próprio fígado