O que é Staphylococus aureus?
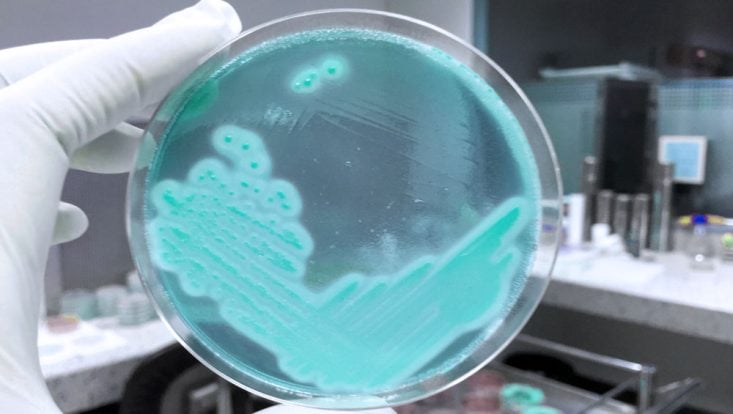
O Staphylococus aureus (Estafilococos aureus) é uma das bactérias mais comuns na prática clínica, uma vez que costuma colonizar a pele dos seres humanos.
Chamamos de colonização quando uma bactéria se adere a uma tecido e começa a multiplicar-se, criando literalmente colônias. A colonização não significa que haja infecção e não é necessariamente uma coisa ruim. Nossa pele, nossa boca e nosso intestinos, por exemplo, estão cheios de bactérias que não nos causam doença enquanto permanecem restritas a estes sítios.
A bactéria estafilococos é perigosa?
Existem 33 tipos de estafilococos, alguns mais virulentos que outros. O tipo mais comum na nossa pele é o Staphylococcus epidermiditis, uma espécie de estafilococo bem mais branda que o Staphylococcus aureus, o mais virulento da espécie.
O problema da colonização é o fato desta ser um reservatório de bactérias pronto para invadir outros pontos do nosso corpo toda vez que uma das nossa barreiras de defesa sofre enfraquecimento.
Os estafilococos que vivem na pele estão apenas esperando o aparecimento de uma pequena lesão para poderem penetrar dentro do nosso organismo. Este é o motivo pelo qual devemos sempre lavar bem nossas feridas. Qualquer lesão na pele é uma porta de entrada para as bactérias que vivem no meio externo (leia: Tratamento de feridas e machucados). É também pelo fato da nossa pele ser colonizada por bactérias que a implantação de piercings ou qualquer outro procedimento que perfure a pele pode levar a infecções graves (leia: Body piercing – Perigos e complicações).
Ter bactérias na pele não significa que a pessoa esteja doente ou seja suja. Nós temos uma flora natural de germes e é impossível não ter bactérias na pele. Porém, pessoas com maus hábitos higiênicos apresentam uma quantidade e uma variedade maior de bactérias colonizando sua pele, ou boca, como nos casos de pessoas com dentes em mau estado de conservação.
Além das pele, o Staphylococcus aureus pode invadir nosso organismo através da ingestão de alimentos contaminados. Além de atacar diretamente nosso corpo, o S.aureus também produza uma série de toxinas, que quando ingerida, provocam uma intensa infecção intestinal com vômitos e diarreia.
Infecções provocadas pelo Staphylococcus aureus
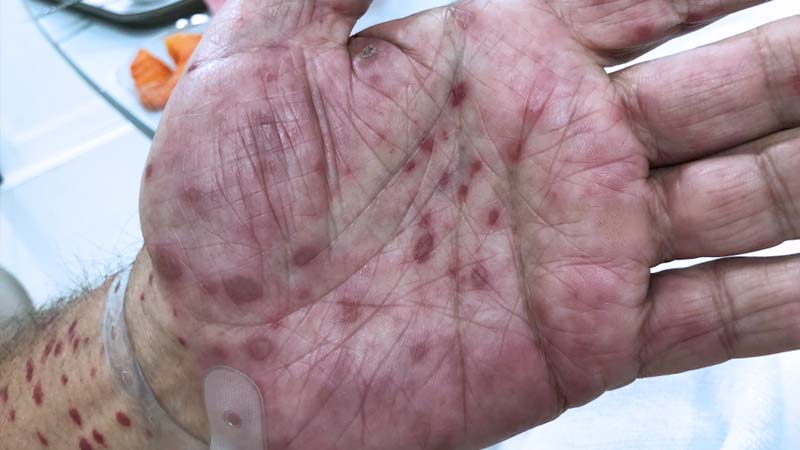
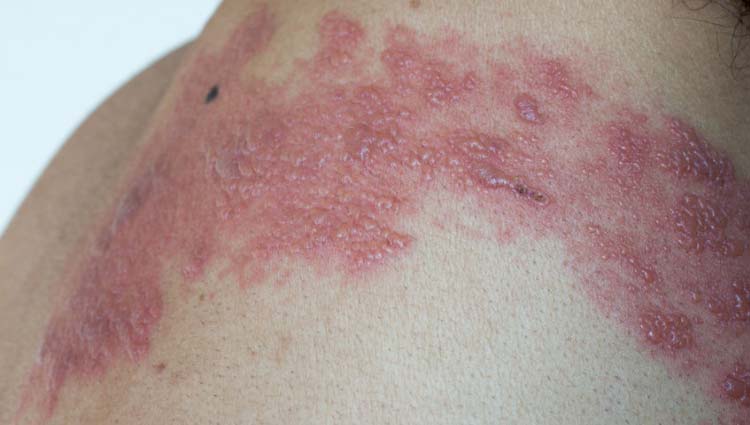
O Staphylococcus aureus é responsável por vários tipos de infecção em nosso organismo. As infecções de pele são as mais comuns, e qualquer porta de entrada, mesmo uma mordida de inseto, pode ser suficiente para o desenvolvimento destas. As infecções de pele mais comumente causadas pelo S.aureus são o impetigo, foliculite, terçol, furúnculo, síndrome de pele escaldada estafilocócica, mastite puerperal e a celulite.
O Staphylococcus aureus, após a entrada no organismo, pode não ficar restrito a pele, invadindo o sangue e levando a infecções graves, sepse e choque séptico.
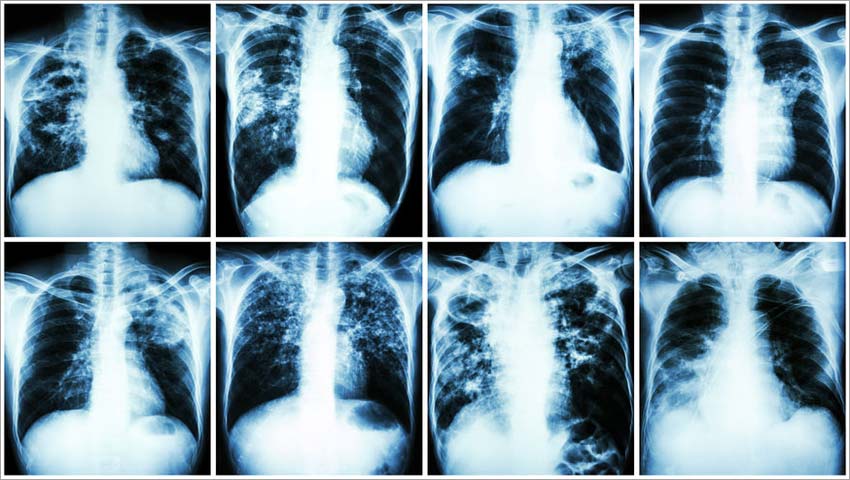
Uma vez no sangue, o S.aureus pode atingir qualquer órgão. A infecção das válvulas do coração, chamada de endocardite é uma temida complicação das infeções pelo Staphylococcus aureus. Outras infecções possíveis pelo S.aureus são a pneumonia, a pielonefrite e a osteomielite (infecção dos ossos).
As infecções por Estafilococos aureus são tratadas classicamente com derivados da penicilina, como a Oxacilina, Cefazolina e Cefalotina. Infecções restritas a pele podem ser tratadas com antibióticos por via oral. Infecções mais graves devem ser tratadas com internação hospitalar e antibióticos venosos.
Estafilococos aureus MRSA
Ultimamente, um subtipo de Staphylococcus aureus chamado de MRSA tem ganhado muito destaque na mídia, geralmente com textos alarmistas e cheio de erros de conteúdo.
A sigla MRSA que dizer Methicillin-resistant Staphylococcus aureus, em português, Staphylococcus aureus resistente à meticilina.
A meticilina é um antibiótico da família das penicilinas. O MRSA é portanto, um Staphylococus resistente ao tratamento convencional através das penicilinas. A primeira descrição de MRSA é de 1959, logo após a invenção da meticilina. Com o uso cada vez mais difundido, e muitas vezes desnecessário, de antibióticos, as infecções por MSRA têm sido cada vez mais frequentes em todo mundo.
O Staphyloccus aureus MRSA não é mais agressivo do que o Staphylococcus não MRSA. O seu problema está nas opções reduzidas de antibiótico e não na virulência da bactéria.
A transmissão é feita pelo contato entre pessoas, principalmente através das mãos. Isto é um grande problema no meio hospitalar onde os profissionais de saúde têm contato com vários doentes no mesmo dia, podendo levar o MRSA de um para outro. O simples ato de lavar as mãos após examinar os pacientes diminui muito o risco de transmissão da bactéria.
Em geral, o doente hospitalizado com MRSA é colocado em isolamento de contato (uma espécie de quarentena) para evitar propagação da bactéria. Pessoas saudáveis não desenvolvem nenhuma doença se tiverem contato com pacientes infectados ou colonizados por MRSA, como por exemplo, os familiares que visitam o hospital. Mas para o doente da cama ao lado, essa contaminação pode ser fatal.
O MRSA é uma bactéria tipicamente de hospital, mas pode ocorrer na comunidade também. Neste caso costuma responder a um espectro mais amplo de antibióticos alternativos, sendo de mais fácil tratamento. A transmissão do S.aureus MRSA pode ocorrer em academias, após uso conjunto de toalhas, roupas, uniformes e inclusive escova/pente de cabelo.
O tratamento do MRSA hospitalar é feito com antibióticos potentes como Vancomicina, Linezolida e Teicoplanina. O problema é que alguns hospitais já apresentam casos de MRSA resistente também a Vancomicina.
Não há necessidade de se tratar ou investigar familiares de doentes com MRSA. Bastam os cuidados básicos de higiene, principalmente se houver alguma lesão na pele que sirva de porta de entrada para a bactéria.
Como já dito, o risco de doença por MRSA em pessoas saudáveis é muito baixo. Muitos entram em contato com o MRSA, mas não ficam colonizadas porque a bactéria não consegue se fixar devido à competição por alimento com as milhões e milhões de outras bactérias já existentes na pele.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.





Deixe um comentário