O que são os anti-inflamatórios não esteroides?
Os anti-inflamatórios não esteroides (AINE) são medicamentos utilizados no mundo todo para reduzir a inflamação, tratar a febre e melhorar a dor. Estão entre os tipos de medicamentos mais utilizados pela população, seja para condições dolorosas crônicas, como a artrite, ou para situações agudas, como uma lesão muscular ou dor de dente.
No entanto, essa classe de medicamentos pode estar relacionada a uma série de efeitos colaterais, por isso, é importante tentar tomar sempre a menor dose e durante o período mais curto possível.
A lesão renal, alvo deste artigo, é uma das consequências mais conhecidas do uso de anti-inflamatórios.
Existem diversos tipos de anti-inflamatórios não esteroides no mercado, alguns exemplos são:
- AAS (ácido acetilsalicílico).
- Ácido mefenâmico.
- Celecoxibe.
- Cetoprofeno.
- Cetorolac.
- Diclofenaco.
- Etodolac.
- Etoricoxibe.
- Ibuprofeno.
- Indometacina.
- Naproxeno.
- Nimesulida.
- Piroxicam.
Explicamos os tipos de anti-inflamatórios e seus efeitos colaterais com mais detalhes no artigo: O que são os anti-inflamatórios?
Lesão renal por anti-inflamatórios
Os efeitos adversos renais acontecem em 1 a 5% dos indivíduos que usam anti-inflamatórios. Os risco de lesão renal é bem mais alto quando o paciente está tomando o medicamento já por alguns dias seguidos, mas torna-se mais baixo após a interrupção do fármaco.
A lesão renal aguda pode ocorrer com qualquer classe de anti-inflamatório, sejam eles não seletivos, como o Diclofenaco, ou seletivos, como o Celecoxibe. O agravamento da função renal pode ocorrer de forma crônica, ao longo de anos, ou agudamente.
O efeito dos anti-inflamatórios se dá através da inibição da produção das prostaglandinas, uma substância que provoca inflamação, mas que também participa na regulação da taxa de filtração do sangue pelos rins.
Portanto, para entender por que os AINE fazem mal aos rins e não devem ser tomados por pacientes com doença renal crônica, precisamos antes compreender como esses medicamentos agem no nosso corpo e como os rins trabalham para filtrar o sangue e produzir urina.
Como os rins filtram o sangue?
Nosso primeiro passo é esclarecer como é o funcionamento básico dos rins.
Todos os nossos órgãos são compostos por unidades básicas de funcionamento: temos os neurônios no cérebro, os hepatócitos no fígado, os alvéolos no pulmão, etc. Nos rins, a unidade básica é o néfron.
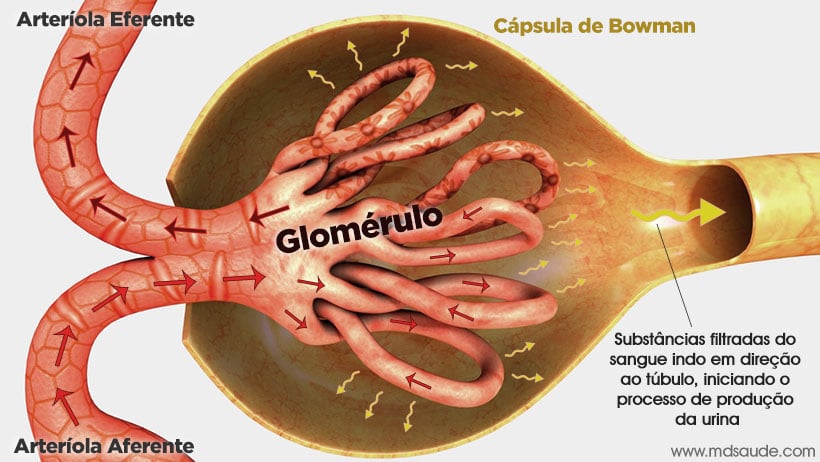
Cada rim possui cerca de um milhão de néfrons. Essas unidades microscópicas são as responsáveis pela filtração do sangue e por alguns hormônios produzidos pelos rins. Cada néfron é composto por um glomérulo e seu respectivo túbulo renal.
Ação dos anti-inflamatórios se dá nos pequenos vasos sanguíneos que irrigam o glomérulo, a estrutura que efetivamente filtra o sangue.
De forma bem simplificada, uma unidade de filtração é composta por quatro elementos:
- Arteríola aferente: uma pequena artéria que entra no glomérulo trazendo o sangue do corpo para ser filtrado.
- Glomérulo: a arteríola aferente se ramifica em vasos menores que se transformam em um novelo de vasos, chamado de glomérulo, onde efetivamente ocorre a filtração do sangue.
- Cápsula de Bowman: o glomérulo é envolto em uma cápsula em forma de copo que retém o líquido filtrado. O líquido que “cai” na cápsula é levado em direção aos túbulos renais.
- Arteríola eferente: pequena artéria que sai do glomérulo levando o sangue já filtrado de volta para o restante do corpo.
Resumindo, o sangue chega pelas arteríolas aferentes, é filtrado nos glomérulos, e volta “limpo” para o corpo pelas arteríolas eferentes.
Os vasos que compõem o glomérulo são muito finos e contém poros, como se fosse uma peneira microscópica. A filtração ocorre a partir da diferença de pressão entre o sangue contido dentro dos vasos do novelo e o espaço entre o novelo e a cápsula de Bowman. Já a pressão do sangue no interior do glomérulo está diretamente ligada ao calibre das arteríolas aferente e eferente.
Pense numa mangueira com vários furos nas laterais. Se você mantiver a torneira ligada e apertar a mangueira logo antes da saída da água, verá que a água sairá pelos furos laterais com maior pressão. Quanto mais aberta a torneira estiver e mais apertada for a saída da água, maior será a pressão dentro da mangueira e, consequentemente, mais água sairá pelos furos.
Neste exemplo, a torneira aberta seria equivalente à arteríola aferente e a parte pressionada da mangueira, a arteríola eferente. Normalmente, a arteríola eferente tem um calibre menor, o que mantém a diferença de pressão entre o sangue que entra e que sai do glomérulo, com isso garantindo pressão suficiente dentro do novelo de vasos para manter a filtração.
Papel das prostaglandinas Renais
Os efeitos terapêuticos dos anti-inflamatórios ocorrem ao impedir que as enzimas Ciclo-oxigenase (COX) realizem as suas funções. Essa enzima é responsável, dentre outras coisas, pela produção de prostaglandinas, que por sua vez agem localmente nos tecidos, provocando reações que levam à inflamação. Existem cinco tipos diferentes de prostaglandinas, que agem de forma diferente nos diferentes órgãos onde são produzidas.
Nos rins, as prostaglandinas desempenham um papel importante na regulação hemodinâmica, ou seja, na regulação do fluxo sanguíneo renal. Esse papel não é muito significativo sob condições normais, mas torna-se essencial se houver redução da perfusão renal, ou seja, quando a quantidade de sangue que chega aos rins está diminuída.
Nestas situações, como parte de um mecanismo de proteção renal, a produção de prostaglandinas torna-se muito aumentada, pois elas provocam dilatação dos vasos sanguíneos para aumentar a quantidade de sangue que chega aos glomérulos e manter a pressão de filtração adequada.
Além desta função, as prostaglandinas renais também contribuem para a eliminação do excesso de água, sódio e potássio do nosso corpo através dos rins.
Portanto, as prostaglandinas são necessárias para que o rim consiga continuar filtrando o sangue, mesmo em situações adversas, como durante estados de desidratação, perda de sangue ou queda da pressão arterial.
Fatores de risco para lesão renal pelos anti-inflamatórios
Situações em que os rins já apresentam algum déficit do seu funcionamento crônico antes do início dos anti-inflamatórios ou nas quais o funcionamento normal dos rins está dependente da presença das prostaglandinas são as mais relacionadas aos efeitos adversos renais. Exemplos:
Doença renal crônica (DRC)
Pacientes com insuficiência renal crônica já apresentam uma filtração do sangue reduzida, por isso, quando fazem uso regular de anti-inflamatórios apresentam maior risco de perda da função renal. Quanto maior a dose utilizada, maior é o declínio da função renal observado.
Idade avançada
Os pacientes idosos têm maior tendência a apresentarem redução da função renal simplesmente pela sua idade avançada, mas também por muitas vezes possuírem doenças crônicas que podem comprometer a função renal, como diabetes e hipertensão arterial.
Desidratação
Qualquer situação que resulte em perda abundante de água corporal e consequente desidratação, tais como diarreia, vômitos ou pouca ingestão de água em dias quentes, leva também à diminuição do volume de sangue do organismo e por conseguinte, da perfusão renal. Os rins nessas situações dependem muito das prostaglandinas para conseguirem manter a taxa de filtração sanguínea.
Insuficiência cardíaca, cirrose e síndrome nefrótica
Nestas condições não existe redução do volume de sangue no organismo, mas sim limitação da quantidade de sangue que chega aos rins, seja por incapacidade do coração bombear o sangue normalmente ou por alterações vasculares presentes da cirrose e na síndrome nefrótica.
Elevação significativa do nível de cálcio no sangue (Hipercalcemia)
A hipercalcemia causa redução do calibre das arteríolas, inclusive da arteríola aferente.
Medicamentos
Determinados medicamentos de uso crônico podem contribuir para o aumento do risco de lesão renal quando utilizados em conjunto com os anti-inflamatórios ao potencializar os fatores de risco.
Diuréticos podem promover desidratação, medicamentos para a hipertensão arterial da classe dos inibidores da enzima conversora de angiotensina (iECA) ou bloqueadores do receptor da angiotensina 2 (ARA2) interferem com a regulação hemodinâmica renal, bem como ciclosporina e o tacrolimus, fármacos utilizados frequentemente após transplante renal.
Tipos de lesão renal
Existem quatro formas agudas de acometimento dos rins ocasionado pelos AINE através da inibição das enzimas da COX e consequentemente redução da produção das prostaglandinas renais.
Lesão Renal Aguda
O uso de AINE pode levar à isquemia renal, à redução da filtração glomerular e, em última análise, à falência renal. Uma vez compreendido o mecanismo básico pelo qual o rim consegue auto-regular o fluxo sanguíneo renal, fica mais fácil compreender o mecanismo pelo qual ocorre o principal tipo de lesão renal associado ao uso de anti-inflamatórios: a atenuação da vasodilatação provocada pelas prostaglandinas.
Nefrite Intersticial Aguda (NIA)
A nefrite intersticial aguda (NIA) é um tipo de reação alérgica que atinge especificamente os rins, fazendo com que eles deixem de funcionar normalmente devido à infiltração do tecido renal por células inflamatórias. Os anti-inflamatórios, especialmente os não seletivos, estão entre os fármacos que mais comumente provocam este tipo de reação.
Além da perda de função renal, pacientes com NIA associada aos anti-inflamatórios podem apresentar síndrome nefrótica, com intensa perda de proteínas pela urina, que se apresenta como uma urina muito espumosa. Habitualmente, os sintomas da síndrome nefrótica associada à nefrite intersticial costumam surgir dias depois da exposição ao medicamento, mas no caso dos anti-inflamatórios, a doença pode aparecer somente depois de vários meses. A recuperação da função renal ocorre semanas ou meses após a interrupção do AINE.
Alterações dos níveis de potássio
As prostaglandinas afetam a excreção de potássio, sódio e de água através da urina, ajudando a manter em equilíbrio todos estes elementos no nosso organismo.
Os anti-inflamatórios interferem na eliminação de potássio pelos rins, o que provoca aumento do nível de potássio no sangue, quadro chamado de hipercalemia. Caso o indivíduo já esteja tomando certos medicamentos, como a espironolactona, os inibidores da ECA ou os bloqueadores do receptor da angiotensina, que também promovem hipercalemia, esse aumento pode atingir níveis significativos com consequências graves, como arritmias cardíacas.
Hipertensão/edema
Como já foi dito, a falta das prostaglandinas renais interfere com o processo de excreção de água e sódio. Por isso, pacientes com hipertensão arterial podem apresentar maior dificuldade no controle dos valores tensionais, uma vez que a eliminação de sódio pela urina está prejudicada.
O excesso de sódio é um dos fatores principais a se ter em conta quando falamos de pressão alta, seja por ingestão excessiva de alimentos salgados, bem como por alterações da excreção renal. Além disso, pelo mesmo motivo, há tendência à formação de edema, principalmente nas pernas.
Sintomas
A apresentação clínica da lesão renal aguda pelos AINE varia desde quadros assintomáticos, até situações graves com necessidade de internação e início de terapia dialítica.
Na maior parte das vezes o paciente está assintomático e o diagnóstico é realizado através de exames de sangue que foram solicitados para investigação de algum outro problema. Verifica-se elevação dos valores de ureia e creatinina, que são marcadores de função renal, e frequentemente também dos valores de potássio.
Geralmente os níveis de creatinina e ureia começam a subir após os primeiros três a sete dias do uso dos anti-inflamatórios, que é o tempo necessário para o fármaco atingir níveis elevados o suficiente no sangue para obter inibição máxima da produção das prostaglandinas renais. No entanto, a elevação da ureia e da creatinina podem acontecer mais tardiamente.
O exame de urina não costuma estar alterado, a não ser nos casos de nefrite intersticial em que se verificam proteinúria, por vezes em valores muito elevados, além de piúria, leucocitúria e hematúria.
Na maior parte das vezes o indivíduo não apresenta sintomas mesmo com todas essas manifestações nos exames de urina. A exceção acontece nos casos de síndrome nefrótica, quando ocorre inchaço no corpo, por vezes significativo.
Nos casos de lesão renal aguda grave em que o comprometimento renal é tão intenso a ponto de haver necessidade de diálise, pode haver náuseas, vômitos, falta de apetite, falta de ar, edema, hipertensão e interrupção da produção de urina, chamada de anúria.
Diagnóstico
O diagnóstico da lesão renal aguda por AINE é feito com base nos exames acima referidos e na história clínica: uso recente de AINE associado a fatores de risco para desenvolvimento de doença renal.
A ultrassonografia dos rins ajuda a excluir outras causas de lesão renal aguda como obstrução ao fluxo de urina por cálculo renal ou aumento do volume da próstata. Eventualmente pode ser necessário realizar biópsia renal para conclusão definitiva do diagnóstico, especialmente se houver proteinúria significativa ou alterações sugestivas de doença glomerular no EAS.
Prevenção
O principal meio de prevenir a lesão renal induzida pelos anti-inflamatórios é evitar seu uso, principalmente em pacientes de alto risco.
Recomenda-se que pessoas com doença renal crônica leve evitem uso de anti-inflamatórios se tiverem mais algum fator de risco para o desenvolvimento de lesão renal, como o uso de diuréticos ou idade avançada, por exemplo.
Pessoas com doença renal crônica moderada ou mais avançada, mesmo sem outros fatores de risco, devem abster-se de tomar esta classe de medicamentos. Mesmo o uso ocasional de AINE pode provocar lesão renal aguda em pessoas com doença renal crônica. Não existe dose ou duração de tratamento segura para esses pacientes.
É igualmente importante que os médicos saibam dos problemas de saúde dos seus pacientes para não prescreverem medicamentos que podem apresentar efeitos adversos sérios. Por isso, recomendamos que todos os indivíduos com doença renal comuniquem sempre os profissionais de saúde sobre sua condição clínica, uma vez que os anti-inflamatórios podem ser prescritos por profissionais que não têm acesso a todo o histórico médico do paciente, como em uma situação de urgência ou então em uma consulta com o dentista.
Outra circunstância em que é importante evitar o uso de AINE é no caso de exames radiológicos com contraste iodado endovenoso, porque a incidência de lesão renal pelo contraste aumenta se o paciente tiver feito uso de anti-inflamatórios previamente ao exame.
Tratamento
O fator mais importante no tratamento da lesão renal relacionada ao uso dos AINE é a interrupção imediata do uso do fármaco em questão.
Habitualmente o início da recuperação da função renal acontece em 24 a 72 horas depois da interrupção do AINE, o que é mais um fator a se ter em conta para concluir o diagnóstico. Contudo, dependendo da função renal prévia do paciente e do grau de lesão renal pelo anti-inflamatório, a recuperação pode demorar muito mais.
Outro fator a ter em conta é o tempo de uso do AINE, uma vez que o uso crônico de anti-inflamatórios pode provocar doença renal crônica com alteração irreversível da função renal. Todo paciente que exibe algum tipo de complicação renal associada ao uso de anti-inflamatórios apresenta contraindicação permanente para o uso desta classe de medicamentos, não devendo ser utilizado sob nenhuma circunstância, nem mais uma única vez.
Referências
- NSAIDs in CKD: Are They Safe? – American Journal of Kidney Diseases.
- Non-steroidal anti-inflammatory drugs and chronic kidney disease progression: a systematic review – World Organization of National Colleges Academies and Academic Associations of General Practitioners/Family Physicians.
- Association of nonsteroidal anti-inflammatory drug prescriptions with kidney disease among active young and middle-aged adults – JAMA.
- NSAIDs: Acute kidney injury (acute renal failure) – UpToDate.
- Nonsteroidal Anti-inflammatory Drug (NSAID) Toxicity – Medscape.
- NSAIDs and Acute Kidney Injury – New Zealand Medicines and Medical Devices Safety Authority.
Autor(es)
Médica graduada pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna pela Universidade Federal do Rio de Janeiro (UFRJ) e pela Universidade do Porto. Nefrologista pela Universidade Estadual do Rio de Janeiro (UERJ) e pelo Colégio de Nefrologia de Portugal.











Deixe um comentário