Principais informações sobre a granulomatose de Wegener
A granulomatose de Wegener, atualmente chamada de granulomatose com poliangiite, é uma vasculite autoimune rara que inflama vasos sanguíneos de pequeno e médio calibre. A doença costuma afetar principalmente nariz, seios da face, pulmões e rins, mas também pode atingir olhos, ouvidos, pele, articulações e nervos.
Os sintomas mais sugestivos são sinusite persistente ou de repetição que não melhora como esperado, sangramento nasal, crostas no nariz, tosse prolongada, falta de ar, sangue no escarro, sangue na urina ou aumento da creatinina. A combinação de sintomas respiratórios com alteração urinária ou renal deve sempre levantar suspeita de vasculite.
O diagnóstico é feito pela soma de quadro clínico, exames de sangue, pesquisa de ANCA — especialmente c-ANCA/anti-PR3 —, exames de imagem e, quando possível, biópsia do órgão afetado. O tratamento é feito com medicamentos imunossupressores, como corticoides, rituximabe, ciclofosfamida, metotrexato ou azatioprina, escolhidos conforme a gravidade e os órgãos acometidos.
A doença pode ser grave se não for tratada, mas atualmente muitos pacientes conseguem entrar em remissão e manter bom controle com acompanhamento regular.
O que é a granulomatose de Wegener (granulomatose com poliangiite)?
A granulomatose com poliangiite é uma vasculite de origem autoimune. Nessa doença, o sistema imunológico passa a ativar de forma inadequada células de defesa, especialmente neutrófilos, provocando inflamação e lesão de vasos sanguíneos de pequeno e médio calibre (vasculite de pequenos e médios vasos).
Por ser uma doença sistêmica, a granulomatose com poliangiite pode afetar diferentes órgãos, mas costuma acometer principalmente rins, pulmões, nariz, seios da face, ouvidos e vias respiratórias.
O motivo pelo qual ocorre essa desregulação do sistema imune, fazendo com que o nosso corpo comece a se autodestruir, ainda é desconhecido. A inflamação e a destruição dos vasos levam a uma restrição do fluxo sanguíneo para vários tecidos e órgãos.
A granulomatose com poliangiite é uma doença pouco comum, afetando 1 a cada 30.000 pessoas.
A inflamação causada pela doença produz um tipo de tecido inflamatório chamado de granuloma, uma espécie de tumoração microscópica em forma de grânulos. Daí o nome granulomatose de Wegener. Os granulomas destroem os vasos, impedem o aporte de sangue para os órgãos e causam necrose dos tecidos afetados.
Se você não está familiarizado com os conceitos de doença autoimune e vasculite, sugerimos também a leitura dos textos:
Quais são os sintomas da granulomatose com poliangiite?
A granulomatose com poliangiite pode ocorrer em qualquer idade, mas é mais comum em adultos de meia-idade e idosos. A doença é mais frequente em pessoas de ascendência europeia, embora possa ocorrer em qualquer grupo étnico.
A granulomatose com poliangiite pode ocorrer em qualquer idade, mas acomete principalmente indivíduos entre os 30 e 50 anos. É mais comum em brancos do que em negros e ocorre mais em homens do que em mulheres.
A granulomatose com poliangiite é uma doença muito grave, que se não tratada, apresenta uma taxa de mortalidade muito elevada. Antes do advento dos tratamentos mais modernos com imunossupressores, a sobrevida média era de apenas 5 meses, sendo que 90% dos pacientes faleciam com menos de um ano de diagnóstico.
O quadro clínico varia muito de paciente para paciente. Alguns apresentam doença restrita a um único órgão enquanto outros podem cursar com um quadro multissistêmico muito dramático.
A granulomatose de Wegener costuma iniciar-se de forma indolente, com sintomas leves e inespecíficos como cansaço, perda de apetite, febre baixa e desânimo. Os primeiros sintomas específicos costumam ocorrer nas vias aéreas superiores com rinite e sinusite. O quadro pode lembrar o de uma gripe, porém, com a duração dos sintomas muito maior.
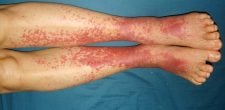
Depois de começar de forma branda, a vasculite apresenta um rápido agravamento dos sintomas. A sinusite piora e não responde a nenhum tratamento convencional. A secreção nasal pode se tornar sanguinolenta e deformidades e ulcerações dentro e fora da cavidade nasal podem surgir.
Lesão das vias áreas
O acometimento do pulmão na granulomatose com poliangiite é típico. Até 1/3 dos pacientes que cursam com lesão pulmonar apresentam um quadro brando. Os outros 2/3, porém, sofrem com uma doença mais grave.
Os principais sintomas da vasculite pulmonar pelo Wegener são a tosse, a falta de ar e a expectoração com raias de sangue. Em 5% a 10% dos casos, a vasculite das vias respiratórias é muito grave e leva a uma grande hemorragia pulmonar com uma maciça expectoração de sangue. Se não for tratada, a lesão pulmonar pode ser fatal.
Em alguns pacientes, a inflamação pode atingir a região abaixo das cordas vocais, provocando estenose subglótica. Nesses casos, podem surgir rouquidão persistente, chiado localizado, falta de ar ou ruído ao respirar, sintomas que exigem avaliação médica rápida.
Lesão renal
Os rins são outros órgãos frequentemente acometidos pela granulomatose de Wegener. A lesão típica é uma glomerulonefrite necrotizante.
O quadro clínico da glomerulonefrite pelo Wegener se caracteriza por uma insuficiência renal aguda, manifestada por uma rápida e súbita elevação da creatinina associada à hipertensão arterial e hematúria (sangue na urina).
A vasculite renal leva à destruição do tecido funcionante dos rins, e se não tratada a tempo, torna o paciente dependente de hemodiálise.
Não é incomum o acometimento simultâneo dos rins e dos pulmões, chamado de síndrome pulmão-rim. Toda vez que um paciente se apresenta com expectoração sanguinolenta associada a hematúria ou elevação súbita da creatinina, a granulomatose de Wegener é um dos principais diagnósticos diferenciais.
Outras lesões da granulomatose com poliangiite
Além dos sintomas respiratórios e renais, a granulomatose de Wegener pode ainda acometer diversos outros órgãos:
- A vasculite da pele pode se manifestar como bolhas, erupções, úlceras e hemorragias.
- Artrites.
- Lesões neurológicas do sistema nervoso central e dos nervos periféricos.
- O acometimento dos ouvidos também é comum podendo levar a otite e perda da audição.
- Os olhos também podem ser afetados, cursando com conjuntivite, lesão do nervo ocular, oclusão da artéria da retina e outras lesões.
Na verdade, qualquer órgão ou sistema pode ser acometido pela vasculite. O que foi descrito acima são as manifestações mais comuns.
Quando suspeitar de granulomatose com poliangiite?
A granulomatose com poliangiite deve ser considerada principalmente quando sintomas aparentemente comuns persistem, se repetem ou aparecem associados a sinais de acometimento de outros órgãos.
A suspeita aumenta quando há sinusite ou rinite crônica que não melhora com tratamentos habituais, sangramento nasal recorrente, formação de crostas ou feridas dentro do nariz, dor ou sensação de ouvido entupido persistente, tosse prolongada, falta de ar ou escarro com sangue.
O envolvimento dos rins pode ser silencioso no início. Por isso, sangue na urina, proteína na urina ou aumento da creatinina em uma pessoa com sintomas respiratórios persistentes são sinais importantes. A combinação de sintomas pulmonares, como tosse com sangue, com alterações urinárias ou piora rápida da função renal é especialmente sugestiva de vasculite sistêmica.
Esses achados não confirmam sozinhos o diagnóstico, mas indicam a necessidade de avaliação médica com exames de sangue, urina, imagem e, em alguns casos, biópsia.
Como é feito o diagnóstico?
O diagnóstico da granulomatose com poliangiite não é feito por um único exame. Ele depende da combinação entre sintomas sugestivos, exame físico, exames de sangue e urina, testes imunológicos, exames de imagem e, quando possível, biópsia do órgão afetado.
Os exames de urina e de função renal são fundamentais, porque o acometimento dos rins pode ser silencioso no início. A presença de sangue ou proteína na urina, cilindros urinários ou elevação da creatinina pode indicar glomerulonefrite, uma das manifestações mais importantes da granulomatose com poliangiite.
Os exames de sangue ajudam a avaliar inflamação, anemia, função renal e presença de autoanticorpos. Entre eles, o mais característico é o ANCA, especialmente os anticorpos contra proteinase 3, chamados PR3-ANCA. O padrão clássico da granulomatose com poliangiite é o c-ANCA positivo, geralmente associado ao PR3-ANCA. Alguns pacientes, porém, podem ter MPO-ANCA positivo, padrão mais frequentemente associado ao p-ANCA.
A tomografia computadorizada dos seios da face pode mostrar inflamação crônica, destruição de estruturas nasais ou acometimento dos seios paranasais. A tomografia do tórax pode revelar nódulos pulmonares, cavitações, infiltrados ou sinais de sangramento pulmonar. Esses achados não são exclusivos da granulomatose com poliangiite, mas ajudam a fortalecer a suspeita quando aparecem junto com sintomas compatíveis e ANCA positivo.
Sempre que possível, o diagnóstico deve ser confirmado por biópsia. A biópsia pode ser feita no rim, pulmão, pele, mucosa nasal ou outro órgão acometido. O objetivo é demonstrar vasculite, inflamação granulomatosa ou glomerulonefrite, achados que sustentam o diagnóstico.
Em pacientes com quadro muito grave, como perda rápida da função renal ou hemorragia pulmonar, o tratamento pode precisar ser iniciado antes mesmo da confirmação definitiva por biópsia, para evitar lesões irreversíveis.
Como alguns achados podem se parecer com infecções, câncer ou outras doenças autoimunes, a investigação também deve excluir diagnósticos alternativos. Lesões pulmonares cavitárias, por exemplo, podem ocorrer na granulomatose com poliangiite, mas também em tuberculose, infecções fúngicas, abscessos e tumores. Por isso, mesmo um ANCA positivo não dispensa a avaliação do contexto clínico nem, em alguns casos, culturas, broncoscopia ou biópsia.
O que significa ANCA ou c-ANCA positivo?
ANCA é a sigla para anticorpos anticitoplasma de neutrófilos. São autoanticorpos encontrados em algumas vasculites autoimunes, incluindo a granulomatose com poliangiite.
Na granulomatose com poliangiite, o achado mais típico é o c-ANCA positivo associado ao PR3-ANCA. Esse resultado aumenta bastante a suspeita da doença quando o paciente tem sintomas compatíveis, como sinusite persistente, lesões nasais, nódulos pulmonares, tosse com sangue, sangue na urina ou alteração da função renal.
Entretanto, ANCA positivo não fecha o diagnóstico sozinho. O exame precisa ser interpretado dentro do contexto clínico. Algumas pessoas podem ter ANCA positivo por outras doenças autoimunes, infecções, uso de determinados medicamentos ou outras formas de vasculite.
Também é importante diferenciar o padrão do ANCA do alvo do anticorpo. O c-ANCA costuma estar associado ao PR3-ANCA, enquanto o p-ANCA costuma estar associado ao MPO-ANCA. Na prática, a dosagem específica de PR3 e MPO costuma ser mais útil do que olhar apenas o padrão c-ANCA ou p-ANCA.
Portanto, um c-ANCA ou PR3-ANCA positivo é um dado muito importante, mas deve ser analisado junto com urina, creatinina, exames de imagem e, quando indicada, biópsia.
É possível ter granulomatose de Wegener com ANCA negativo?
Sim. A maioria dos pacientes com granulomatose com poliangiite tem ANCA positivo, mas o exame pode ser negativo em uma minoria dos casos.
Isso pode ocorrer principalmente em formas mais localizadas da doença, quando o acometimento está restrito às vias respiratórias superiores, ou em fases iniciais. Por isso, um ANCA negativo não exclui totalmente o diagnóstico se o quadro clínico, os exames de imagem ou a biópsia forem sugestivos.
Nesses casos, a investigação precisa valorizar o conjunto das informações. Sinusite persistente com destruição de estruturas nasais, nódulos pulmonares cavitados, hemorragia pulmonar, glomerulonefrite, sangue na urina ou biópsia compatível podem sustentar o diagnóstico mesmo sem ANCA positivo.
Em resumo, o ANCA ajuda muito, mas não substitui a avaliação clínica nem os demais exames. A granulomatose com poliangiite é diagnosticada pela combinação dos achados, não por um resultado isolado.
A granulomatose de Wegener tem cura?
A granulomatose com poliangiite não costuma ser considerada uma doença com cura definitiva. O objetivo do tratamento é induzir remissão, ou seja, controlar a inflamação, fazer os sintomas desaparecerem e impedir a progressão das lesões nos órgãos afetados.
Muitos pacientes conseguem ficar longos períodos em remissão, mas recaídas podem ocorrer, mesmo após boa resposta inicial. Por isso, o acompanhamento com reumatologista, nefrologista, pneumologista ou otorrinolaringologista, conforme os órgãos acometidos, costuma ser prolongado.
O tratamento adequado reduz muito o risco de complicações graves, melhora de forma significativa a sobrevida e permite que muitos pacientes permaneçam em remissão por longos períodos.
Tratamento da granulomatose com poliangiite
A granulomatose com poliangiite é uma doença autoimune potencialmente grave, mas o tratamento mudou muito nas últimas décadas. Antes do uso dos imunossupressores modernos, a doença frequentemente evoluía de forma fatal. Atualmente, muitos pacientes conseguem entrar em remissão e manter a doença controlada por longos períodos, principalmente quando o diagnóstico é feito antes de haver lesões irreversíveis nos rins, pulmões ou outros órgãos.
O tratamento não é igual para todos os pacientes. A escolha dos medicamentos depende da gravidade da doença, dos órgãos acometidos, da função renal, da presença de sangramento pulmonar, do risco de efeitos colaterais e do histórico de recaídas.
De forma geral, o tratamento é dividido em duas fases: indução da remissão e manutenção da remissão. A indução é a fase inicial, quando a doença está ativa e precisa ser rapidamente controlada. A manutenção é a fase seguinte, cujo objetivo é evitar que a vasculite volte a se manifestar.
Doença grave: rituximabe ou ciclofosfamida com corticoide
Nos casos graves, o tratamento precisa ser iniciado rapidamente com medicamentos imunossupressores potentes. Consideramos doença grave quando há risco de morte ou de perda permanente da função de um órgão, como ocorre na glomerulonefrite rapidamente progressiva, na perda acelerada da função renal, na hemorragia pulmonar, nas lesões pulmonares extensas ou no acometimento neurológico importante.
Nessas situações, o tratamento costuma combinar corticoides em doses elevadas com rituximabe ou ciclofosfamida. Esses medicamentos reduzem a atividade anormal do sistema imunológico e ajudam a controlar a inflamação dos vasos sanguíneos.
A ciclofosfamida foi, durante muitos anos, uma das principais drogas usadas nos casos graves. Atualmente, o rituximabe também é amplamente utilizado e pode ser preferido em diversos cenários, como em pacientes com maior risco de toxicidade pela ciclofosfamida, desejo de preservação da fertilidade, doença recidivante ou contraindicações específicas.
Os corticoides continuam tendo papel importante no controle inicial da inflamação, mas o objetivo é reduzir a dose progressivamente assim que a doença começa a responder, para diminuir o risco de efeitos adversos, como infecções, diabetes, hipertensão, osteoporose e ganho de peso.
Doença não grave: metotrexato e outras opções
Nem todo paciente com granulomatose com poliangiite apresenta doença grave no momento do diagnóstico. Em alguns casos, a vasculite está limitada às vias respiratórias superiores, pele, articulações ou outros locais, sem sinais de ameaça imediata à vida, aos rins, aos pulmões ou ao sistema nervoso.
Nesses pacientes, o tratamento pode ser feito com medicamentos menos agressivos que a ciclofosfamida, como metotrexato associado a corticoide. Essa opção, porém, só costuma ser usada quando a função renal está preservada e não há acometimento grave de órgãos vitais.
Outros imunossupressores, como azatioprina, micofenolato, leflunomida ou rituximabe, podem ser utilizados em situações específicas, conforme a gravidade da doença, resposta aos tratamentos anteriores, contraindicações e preferência do especialista.
Manutenção da remissão
Depois que a doença entra em remissão, o tratamento não costuma ser interrompido imediatamente. A fase de manutenção tem como objetivo reduzir o risco de recaídas, que são relativamente comuns na granulomatose com poliangiite.
Nessa etapa, podem ser usados medicamentos como rituximabe, azatioprina, micofenolato ou metotrexato, geralmente em esquemas menos intensos que os da fase inicial. A escolha depende do tratamento usado para induzir a remissão, da função renal, do risco de recaída e da tolerância aos medicamentos.
A duração da manutenção varia de paciente para paciente. Pessoas com doença mais grave, recaídas prévias, ANCA persistentemente positivo ou acometimento renal e pulmonar importante podem precisar de tratamento por períodos mais prolongados.
Tratamento das recaídas
Mesmo após boa resposta inicial, a granulomatose com poliangiite pode voltar a ficar ativa. A recaída pode ser leve, com retorno de sintomas nasais, articulares ou cutâneos, ou grave, com nova inflamação nos rins, pulmões ou sistema nervoso.
O tratamento da recaída depende da gravidade. Recaídas leves podem exigir ajuste dos medicamentos de manutenção. Recaídas graves geralmente são tratadas de forma semelhante ao episódio inicial, com nova indução da remissão usando corticoides e imunossupressores mais potentes, como rituximabe ou ciclofosfamida.
Por esse motivo, mesmo pacientes em remissão precisam manter acompanhamento regular e repetir exames periodicamente, incluindo urina, creatinina, marcadores inflamatórios e, em alguns casos, ANCA.
Prevenção de infecções durante o tratamento
Como o tratamento da granulomatose com poliangiite reduz a atividade do sistema imunológico, o risco de infecções aumenta. Por isso, parte importante do acompanhamento é prevenir, reconhecer e tratar infecções precocemente.
O sulfametoxazol-trimetoprima, conhecido comercialmente como Bactrim, pode ser indicado em alguns pacientes para prevenir pneumonia por Pneumocystis jirovecii, uma infecção oportunista que pode ocorrer em pessoas muito imunossuprimidas. Em alguns casos, esse antibiótico também pode ajudar a reduzir infecções respiratórias e nasais recorrentes, mas ele não substitui os imunossupressores usados para controlar a vasculite.
Vacinação, rastreio de infecções antes do início de determinados imunossupressores, controle de efeitos adversos dos corticoides e acompanhamento laboratorial são partes importantes do tratamento.
Quando a plasmaférese pode ser usada?
A plasmaférese é um procedimento no qual o sangue passa por um filtro para remover anticorpos e substâncias inflamatórias circulantes. No passado, ela era usada com mais frequência em casos graves de vasculite associada ao ANCA. Atualmente, seu uso é mais seletivo.
Na granulomatose com poliangiite, a plasmaférese pode ser considerada em situações específicas, como perda renal rapidamente progressiva, creatinina muito elevada, necessidade de diálise, hemorragia pulmonar grave com baixa oxigenação ou quando há suspeita de associação com doença anti-membrana basal glomerular.
Portanto, a plasmaférese não é indicada de rotina para todos os pacientes graves. A decisão depende da gravidade do quadro, do risco de perda renal permanente, da presença de sangramento pulmonar importante e da avaliação da equipe especializada.
Apesar de a granulomatose com poliangiite não ser habitualmente descrita como uma doença com cura definitiva, muitos pacientes conseguem permanecer em remissão por longos períodos. O tratamento adequado reduz muito o risco de complicações graves e melhora de forma significativa a sobrevida.
Perguntas frequentes (FAQ)
Granulomatose de Wegener é câncer?
Não. A granulomatose de Wegener, atualmente chamada granulomatose com poliangiite, é uma doença autoimune do grupo das vasculites. Ela pode formar granulomas e massas inflamatórias, que às vezes simulam tumores em exames de imagem, mas não é câncer.
Granulomatose de Wegener é contagiosa?
Não. Ela não é causada por vírus ou bactéria transmissível de uma pessoa para outra. Trata-se de uma doença autoimune, na qual o sistema imunológico provoca inflamação nos vasos sanguíneos.
Sinusite crônica pode ser sinal de granulomatose de Wegener?
Pode, mas isso é raro. A maioria dos casos de sinusite crônica não tem relação com granulomatose. A suspeita aumenta quando a sinusite é persistente, não responde ao tratamento habitual ou vem acompanhada de sangramento nasal, crostas, feridas no nariz, tosse com sangue, falta de ar, sangue na urina ou alteração da creatinina.
ANCA positivo confirma granulomatose de Wegener?
Não sozinho. O ANCA, especialmente c-ANCA/anti-PR3, pode apoiar o diagnóstico, mas precisa ser interpretado junto com sintomas, exame físico, urina, função renal, exames de imagem e, em alguns casos, biópsia.
- Revised 2017 international consensus on testing of ANCAs in granulomatosis with polyangiitis and microscopic polyangiitis – Nature Reviews Rheumatology.
- Small-Vessel Vasculitis – New England Journal of Medicine.
- Granulomatosis with polyangiitis and microscopic polyangiitis: Clinical manifestations and diagnosis – UpToDate.
- Granulomatosis with polyangiitis and microscopic polyangiitis: Initial immunosuppressive therapy – UpToDate.
- Granulomatosis with Polyangiitis – The Vasculitis Foundation.
- Granulomatosis with Polyangiitis (Wegener’s) – American College of Rheumatology.


Dúvidas de leitores sobre este tema
Perguntas enviadas por leitores e selecionadas pelo editor por sua relevância para este artigo.
Mais comentários dos leitores
A granulomatose com poliangiite pode voltar depois da remissão?
Meu ANCA deu positivo, isso sempre significa granulomatose de Wegener?
O Anca é necessariamente presente no diagnostico de Wegener ? Pois a medica disse que minha mae tem todos os sintomas, porem os anticorpos deram negativos, estamos aguardando a biopsia.
Olá!
Poderia me tirar uma dúvida, o quadro de sinusite com repetições, por longo períodos, pode ser um facilitador para adquirir granumatolose?
Além das vias aéreas superior e inferior, pulmão, que outros órgãos podem ser afetado por essa síndrome?E como saber se os rins estão bem? Já que o exame de sangue de uréia e creatinina estão sempre normais, apesar da urina ser sempre pouca, concentrada e de escura
Resultado de exame c-Anca reagente até 1 20, qual é o real significado?
Dr. boa tarde
Minha mae teve a doença, e foi muito dolosoro.
Perdeu audição, fala e visao.
Fez +10 anos uso deste medicamento Bactrin.
faleceu no ano de 2008 Eu tive a concepção que o uso excessivo deste medicamento agravou a doença.
Granulomatose de Wegener tem cura.?
É a mesma coisa do lúpus?
O uso excessivo de Prednisona, por muitos anos, podem causar essa doença?