O que é a doença de Crohn
A doença de Crohn (DC) e a retocolite ulcerativa (RU) são duas doenças distintas, apesar de clinicamente semelhantes, classificadas sob o nome de doenças inflamatórias intestinais (DII).
A doença de Crohn (DC), tema deste artigo, é uma doença que costuma provocar inflamação de toda a parede do trato gastrointestinal, podendo afetar desde a boca até o ânus.
Essa intensa inflamação do trato digestivo costuma provocar cólicas abdominais, diarreia, fadiga, perda de peso e desnutrição.
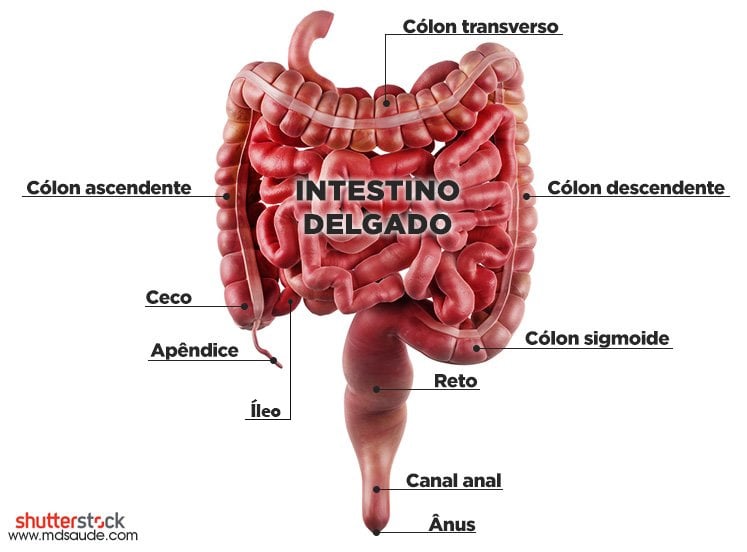
A doença de Crohn costuma ter os seguintes padrões (veja a ilustração abaixo para entender a anatomia do intestino):
- Aproximadamente 80% dos pacientes têm envolvimento do intestino delgado, habitualmente da porção final, chamada íleo.
- Um terço dos pacientes tem ileíte exclusiva, ou seja, acometimento apenas do íleo.
- Cerca de 50% dos pacientes têm ileocolite, que é o envolvimento do íleo e do cólon.
- Aproximadamente 20% têm doença limitada ao cólon. Destes, menos da metade tem envolvimento do reto.
- Cerca de um terço dos pacientes tem doença perianal.
- 5 a 15% têm envolvimento da boca, do estômago e/ou duodeno.
- Envolvimento do esôfago ou do intestino delgado proximal pode ocorrer, mas é menos comum.
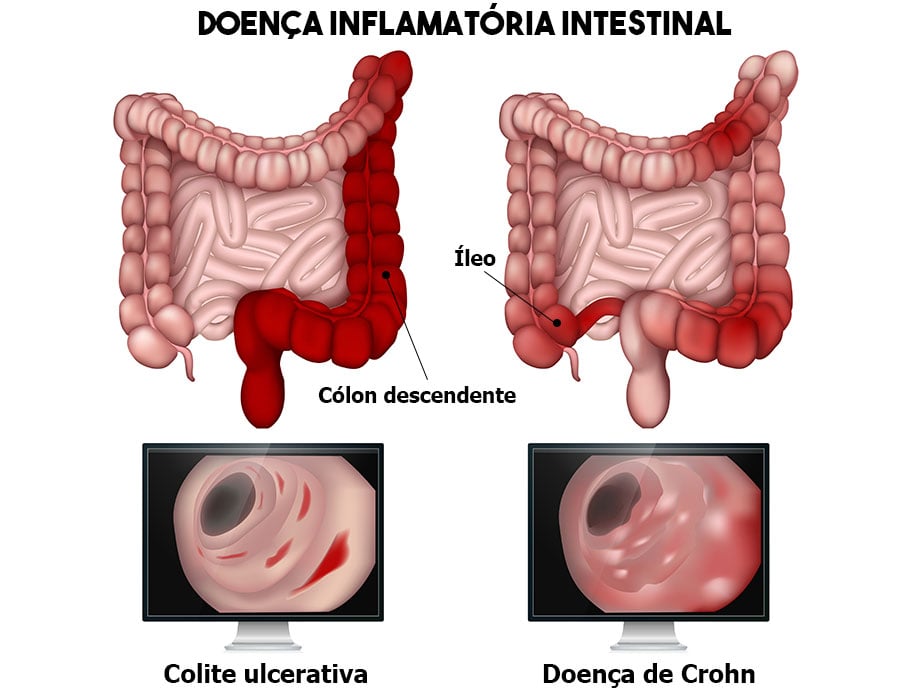
Diferenças entre a doença de Crohn e a retocolite ulcerativa
A doença de Crohn se caracteriza por uma inflamação em todas as camadas da parede do intestino, com lesões difusas ao longo do trato digestivo. Uma característica típica do Crohn é apresentar áreas de intestino saudável intercaladas com áreas inflamadas.
A doença de Crohn é uma doença inflamatória intestinal que pode acometer qualquer ponto do trato digestivo, desde a boca até o ânus. 80% dos pacientes apresentam lesão do íleo, que é a região de transição entre intestino delgado e cólon.
Já a retocolite ulcerativa ataca somente o cólon e reto, poupando as outras regiões do trato digestivo. Na retocolite, a lesão costuma ser contínua e acomete apenas a camada mais superficial da mucosa do intestino, levando à inflamação e formação de úlceras.
Explicamos a retocolite ulcerativa em detalhes no artigo: Retocolite ulcerativa – Causas, sintomas e tratamento.
Causas
As causas ainda não estão totalmente esclarecidas, mas sabemos que, tanto a doença de Crohn quanto a retocolite ulcerativa apresentam influências de fatores genéticos e ambientais.
Suspeitava-se que a dieta, o estresse e o uso de anti-inflamatórios pudessem provocar as doenças inflamatórias intestinais, mas hoje já sabemos que esses fatores podem até agravar o quadro, mas não são capazes de desencadear a doença por si só.
Atualmente, a teoria mais aceita é de que as DII são doenças autoimunes, desencadeadas provavelmente por alguma infecção viral ou bacteriana. A partir dessa infecção, o sistema imunológico passaria equivocadamente a atacar as células e tecidos normais do trato digestivo, levando a um estado de inflamação crônica dos intestinos.
Fatores de risco
As doenças inflamatórias intestinais são mais comuns nos países do hemisfério norte e na população de origem judaica.
A doença de Crohn surge normalmente antes dos 30 anos de idade, apesar de alguns pacientes só desenvolverem a doença após os 60 anos. Homens e mulheres são igualmente acometidos.
A história familiar também é um fator importante. 25% dos pacientes com doença inflamatória intestinal apresentam pelo menos um parente de primeiro grau também portador da doença.
Não se conseguiu ainda comprovar nenhuma ligação da doença com algum tipo de dieta ou com estresse emocional. Também não há comprovação em relação à influência dos anticoncepcionais.
Curiosamente, o tabagismo apresenta influência divergente entre as duas doenças, pois ele aumenta o risco do paciente desenvolver Crohn, mas reduz o risco de ter retocolite ulcerativa.
Sintomas
Os sintomas da doença de Crohn podem ser desde leves até graves, dependendo da área afetada e da severidade da inflamação.
A doença pode surgir de forma súbita ou gradual. Nos pacientes com evolução gradual, os sinais e sintomas vão surgindo lentamente ao longo do ano.
As doenças inflamatórias intestinais se manifestam com períodos de exacerbação (crises) intercalados por períodos de pouca ou nenhuma sintomatologia. O período de remissão pode durar de semanas a meses.
Os sinais e sintomas mais típicos da doença de Crohn são:
- Diarreia.
- Perda de sangue nas fezes.
- Dor abdominal.
- Febre.
- Emagrecimento.
- Cansaço.
- Anemia.
Como no Crohn o acometimento do íleo e da região íleo-cecal é muito comum, o quadro pode muitas vezes lembrar os sintomas da apendicite, já que é neste sítio que se encontra o apêndice.
O curso clínico da doença costuma ser mais brando na retocolite ulcerativa que na doença de Crohn. Porém, é importante destacar que nas duas formas de DII pode haver casos agressivos e casos mais brandos.
Complicações
Como a doença de Crohn acomete todas as camadas da parede do intestino, é comum a ocorrência de fístulas, obstruções, perfurações do trato digestivo e síndromes de má-absorção.
Fístulas
As fístulas são comunicações entre dois órgãos que surgem devido a processos inflamatórios. No Crohn, as fístulas podem ligar o intestino à vagina, bexiga, outras regiões do próprio intestino ou até para a pele.
Os sintomas da fístula variam de acordo com os órgãos envolvidos. Exemplos:
- As fístulas enteroentéricas (entre duas alças do intestino) costumam ser assintomáticas, mas podem se apresentar como uma massa palpável e dolorosa na região do abdômen.
- As fístulas enterovesicais (entre intestino e bexiga) costumam provocar infecções urinárias de repetição. Outro sinal comum é a saída de gases intestinais ou fezes junto à urina, chamados respectivamente de pneumaturia e fecalúria.
- As fístulas ao retroperitônio (porção posterior da cavidade abdominal) podem levar à formação de abscessos ou obstrução do ureter, canal que leva a urina dos rins à bexiga.
- Fístulas enterovaginais (entre intestino e canal vaginal) podem provocar passagem de gás ou fezes pela vagina.
- Fístulas enterocutâneas (entre intestino e pele) podem fazer com que o conteúdo intestinal seja drenado para a superfície da pele.
As fístulas peri-anais são uma forma de fístula enterocutânea. Elas surgem em até 40% dos pacientes e se manifestam por drenagem de fezes ou pus pelo orifício da fístula ao redor do ânus, dor local, inchaço e febre.
Obstrução
A inflamação crônica de toda a parede dos intestinos pode provocar a formação de cicatrizes e fibroses, o que leva à redução do calibre das alças intestinais.
Essa fibrose pode provocar obstruções à passagem das fezes e dor abdominal.
Perfuração intestinal
A perfuração intestinal é uma complicação grave, pois propicia o contato das fezes e suas bactérias com a cavidade abdominal, o que invariavelmente leva a um quadro de peritonite e sepse grave.
Má-absorção
Pacientes com envolvimento do intestino delgado podem apresentar dificuldade de absorver nutrientes, levando à perda de gordura nas fezes (esteatorreia), diarreia volumosa, desnutrição proteico-calórica, níveis baixos de cálcio no sangue (hipocalcemia) e deficiências de vitaminas.
Manifestações extra-intestinais
Além dos sintomas causados pela inflamação do trato gastrointestinal, as doenças inflamatórias intestinais também cursam com sintomas em outros sistemas do organismo. Os mais descritos são:
- Lesões de pele: pioderma gangrenoso e eritema nodoso ocorrem em até 10% dos pacientes.
- Lesões oculares: uveítes, irites ou episclerites ocorrem em até 5% dos pacientes.
- Lesões músculo-esqueléticas: artrites e espondilite anquilosante surgem em até 20% dos casos.
- Amiloidose é uma complicação possível, mas rara.
- Cálculo renal por oxalato de cálcio ou ácido úrico.
- Colangite esclerosante ocorre em até 5% dos pacientes.
Doença inflamatória intestinal e câncer
Tanto no Crohn, quanto na retocolite, o risco de câncer de cólon é duas a cinco vezes maior que na população geral.
Em média, 5% dos portadores de doença inflamatória intestinal apresentarão câncer cólon-retal. O risco é diretamente proporcional ao tempo de doença e à gravidade da inflamação.
Por isso, após mais ou menos 8 anos de diagnóstico de Crohn ou retocolite, indica-se a realização de colonoscopias anuais para detecção precoce dos tumores de cólon.
Diagnóstico
Como já referido, a doença de Crohn pode acometer qualquer ponto do trato digestivo, mas o local mais comum é a região do íleo.
A inflamação da região do reto é característica da retocolite ulcerativa e ocorre em menos da metade dos pacientes com Crohn. Sendo assim, um paciente com quadro sugestivo de doença inflamatória intestinal sem acometimento do reto praticamente sela o diagnóstico de doença de Crohn.
Atualmente, o diagnóstico das doenças inflamatórias intestinais é realizado através da colonoscopia com biópsia das lesões.
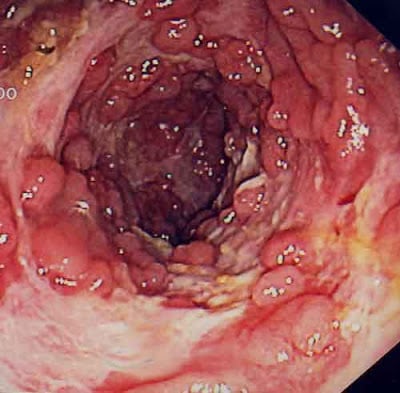
Os achados de ulcerações, pseudopólipos, granulomas associados a sinais de inflamação da mucosa intestinal ajudam a estabelecer o diagnóstico, que é confirmado posteriormente com o resultado das biópsias.
Tratamento
O tratamento da doença de Crohn visa suprimir a resposta inflamatória anormal do sistema imunológico. A supressão da inflamação não apenas oferece alívio de sintomas comuns, como febre, diarreia e dor, mas também reduz o risco de complicações e permite a recuperação dos tecidos intestinais.
Tratamento farmacológico
A escolha do medicamento ideal varia conforme a localização anatômica e da gravidade da doença. Os fármacos mais utilizados para o tratamento da doença de Crohn incluem:
- 5-aminossalicilatos orais (por exemplo, sulfassalazina, mesalazina).
- Glicocorticoides (por exemplo, prednisona, budesonida).
- Imunomoduladores (por exemplo, azatioprina, 6-mercaptopurina, metotrexato).
- Terapias biológicas (por exemplo, infliximabe, adalimumabe, certolizumabe pegol, natalizumabe, vedolizumab, ustekinumab).
Os dois primeiros grupos de fármacos são mais utilizados nas doenças leves, principalmente a mesalazina (Asacol® ou Pentasa®).
Após o controle da fase aguda, o tratamento com mesalazina costuma ser prolongado por pelo menos 6 a 12 meses, até repetição da colonoscopia demonstrando recuperação das lesões intestinais.
Controle da diarreia
Suplementos à base de fibras e a loperamida são boas opções de tratamento para controle da diarreia. A loperamida não deve ser utilizada em pacientes com complicações, principalmente naqueles com obstrução intestinal.
Tratamento não farmacológico
Ainda não existe uma dieta que comprovadamente auxilie nas doenças inflamatórias intestinais. O que se indica é avaliar individualmente quais alimentos exacerbam os sintomas para evitá-los. Mas não há uma relação de alimentos que faça mal ou bem universalmente.
Muitos pacientes com Crohn acabam desenvolvendo intolerância à lactose. Nesses casos, uma dieta sem lactose ajuda a melhorar os sintomas.
Nos pacientes com acometimento do intestino delgado, alimentos ricos em gordura costumam piorar os sintomas e agravar a diarreia. Cafeína e alimentos picantes também não costumam ser bem tolerados.
O paciente também deve ser orientado a evitar o cigarro e os anti-inflamatórios comuns. Em caso de dor, o paracetamol é a melhor opção.
Por defeitos na absorção de alimentos, é comum o paciente com Crohn desenvolver algumas deficiências nutricionais e desnutrição. Esses pacientes muitas vezes desenvolvem osteoporose por deficiência de cálcio e vitamina D. Portanto, a reposição de cálcio e vitaminas costuma ser indicada.
Cirurgia
Como na doença de Crohn as fístulas, perfurações e obstruções são comuns, muitas vezes é necessária a cirurgia para retirada do segmento acometido. Após 10 anos de doença, cerca de 50% dos pacientes terá tido alguma complicação que precisa de remoção cirúrgica de parte do intestino.
Quanto mais agressiva for a doença, maior é o risco de complicações que precisam de correção cirúrgica.
Referências
- ACG Clinical Guideline: Management of Crohn’s Disease in Adults – American Journal of Gastroenterology.
- Crohn’s Disease – The National Institute of Diabetes and Digestive and Kidney Diseases.
- Clinical manifestations, diagnosis, and prognosis of Crohn’s disease in adults – UpToDate.
- Definitions, epidemiology, and risk factors for inflammatory bowel disease in adults – UpToDate.
- Crohn Disease – Medscape.
- Overview of Crohn’s Disease – Crohn’s & Colitis Foundation.
- Feldman M, et al. Ulcerative colitis. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology, Diagnosis, Management. 10th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.
- Goldman L, et al., eds. Inflammatory bowel disease. In: Goldman-Cecil Medicine. 25th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.




Dúvidas de leitores sobre este tema
Perguntas enviadas por leitores e selecionadas pelo editor por sua relevância para este artigo.
Mais comentários dos leitores
Olá, tudo bem? Espero que sim :)
Adorei seu artigo, muito bom mesmo, bem informativo;
Sucesso e Abraços!!!
Este artigo sobre Crohn ficou incrível, eu possuo muitos dos sintomas, quase todos! Estou com os exames agendados para verificar as possíveis causas.
Li que o chá de hortelã pimenta faz bem para a doença de croh mas tb já li que ajuda na ostipacao ou seja para que já tem diarreia e bom ou não?? Por favor esclareça me. Obrigada
Dr. Pedro, parabéns pelos textos, são muito claros e contem informações importantes para aqueles que passam por estes problemas! Obrigada pelos esclarecimentos!