O que é a esclerose múltipla?
A esclerose múltipla (EM) é uma doença de origem autoimune, na qual a bainha de mielina, substância que recobre os nervos, é atacada pelos nossos próprios anticorpos (leia: O que é uma doença autoimune?).
A produção inapropriada de anticorpos contra a bainha de mielina provoca inflamação e posterior destruição dos nervos, motivo pelo qual a esclerose múltipla é classificada como uma doença desmielinizante inflamatória imunomediada.
Para podermos entender como surge a EM, precisamos antes saber o que é a bainha de mielina e qual é a sua importância.
O que é a bainha de mielina?
Nosso sistema nervoso se comunica por impulsos elétricos. Por exemplo, quando mexemos a mão, só conseguimos fazê-lo porque o nosso sistema nervoso é capaz de enviar um impulso elétrico, que sai do cérebro, caminha pela medula, passa para os nervos periféricos e chega até os músculos da mão, dando ordem para eles se mexerem.
Os impulsos também podem seguir o caminho inverso. Todas as sensações que temos do ambiente (temperatura, tato, pressão, dor, etc.) só são percebidas porque as terminações nervosas da pele conseguem captar esses estímulos, enviando-os aos nervos periféricos, medula e, finalmente, cérebro, onde eles serão interpretados.
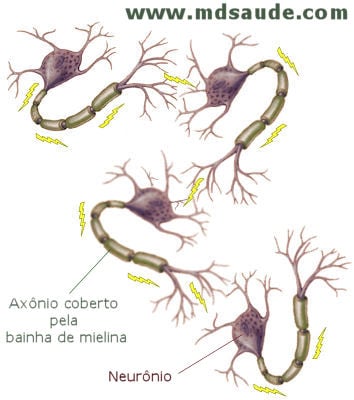
Esses estímulos elétricos que chegam e saem do cérebro precisam ser transportados entre um neurônio e outro. O fio condutor dos neurônios responsável por esta conexão é chamado axônio, um prolongamento do próprio neurônio capaz de ligar uma célula nervosa à outra.
Como qualquer fio elétrico, os axônios precisam de um isolamento, como se fosse um fio encapado. A substância que fornece esse isolamento e permite a transmissão dos impulsos elétricos é a bainha de mielina.
Na esclerose múltipla, as células nervosas do cérebro e da medula apresentam progressiva destruição de suas bainhas de mielina, fazendo com que os axônios percam a capacidade de transportar os impulsos elétricos. Os neurônios centrais deixam de enviar e de receber estímulos elétricos.
Causas
Como já explicado, a esclerose múltipla é uma doença autoimune causada pela destruição da bainha de mielina pelos nossos próprios anticorpos.
Não sabemos bem o porquê, mas de uma hora para outra o nosso organismo passa a tratar a bainha de mielina presente nos axônios do sistema nervoso central como uma estrutura estranha, como se fosse um vírus ou bactéria. O sistema imune passa, então, a atacar a bainha de mielina destes neurônios, destruindo-a progressivamente.
Imagina-se que a origem da esclerose múltipla possa estar relacionada a desarranjos do sistema imunológicos que surgem após algumas doenças virais, como, por exemplo, a mononucleose.
Diferenças entre esclerose múltipla e síndrome de Guillain-Barré
A esclerose múltipla e a síndrome de Guillain-Barré são doenças semelhantes, na medida em que ambas têm origem autoimune e ocorrem por ataques à bainha de mielina dos nervos.
A diferença reside no fato de no Guillain-Barré os nervos acometidos serem os do sistema nervoso periférico (nervos fora da medula), enquanto na esclerose múltipla são os nervos do sistema nervoso central (medula e cérebro) que sofrem desmielinização.
Essa pequena diferença é importantíssima no prognóstico final, visto que os nervos periféricos têm capacidade de se regenerar, enquanto os neurônios e axônios do cérebro e da medula não.
Para ler sobre a síndrome de Guillain-Barré, acesse: Síndrome de Guillain-Barré: o que é, causas e sintomas.
Fatores de risco
A esclerose múltipla normalmente se manifesta pela primeira vez entre os 20 e 40 anos. Ela é duas vezes mais comum em mulheres do que em homens, e três vezes mais comum em pessoas que tenham algum familiar acometido pela doença. A doença ocorre com mais frequência em caucasianos (brancos) do que em afrodescendentes ou asiáticos.
Aparentemente, um dos fatores de risco para o surgimento da esclerose múltipla é a infecção pelo vírus Epstein-Barr, causador da mononucleose. Imagina-se que o vírus possa ter proteínas semelhantes às da bainha de mielina, fazendo com que os anticorpos tenham dificuldade de distingui-las.
É importante frisar que a imensa maioria dos pacientes que tiveram contato com o vírus Epstein-Barr não desenvolvem EM, o que sugere que mais de um fator seja necessário para o surgimento da doença.
Pacientes portadores de outras doenças autoimunes, como tireoidite de Hashimoto, diabetes mellitus tipo 1 ou doença de Crohn também apresentam maior risco de desenvolverem esclerose múltipla.
Nos últimos anos tem-se dado muita atenção à relação entre níveis de vitamina D e a esclerose múltipla. Sabemos que a doença é menos comum em áreas tropicais, onde a incidência solar anual é maior e a produção de vitamina D pela pele é mais intensa. Estudos sugerem que níveis adequados de vitamina D podem ser um fator de proteção contra a esclerose múltipla (leia: Vitamina D | Deficiência e suplementos).
Sintomas
Os sinais e sintomas da esclerose múltipla dependem de quais pontos do sistema nervoso são afetados. Não existe um sintoma típico que feche o diagnóstico de esclerose múltipla, porém, alguns deles são muito sugestivos:
Neurite ótica
A neurite ótica costuma se apresentar como uma dor aguda em um dos olhos, que piora com o movimento ocular.
Essa dor costuma vir associada a graus variáveis de perda visual, geralmente no centro do campo visual. O paciente pode também apresentar visão dupla ou borrada. Nistagmo (discreto movimento involuntário dos olhos) é um achado comum.
O acometimento dos dois olhos simultaneamente é incomum na esclerose múltipla e costuma indicar outra doença neurológica.
Sintomas sensoriais
Formigamento e dormências, principalmente nos membros, ocorrendo em um lado do corpo de cada vez, são sintomas muito comuns da esclerose múltipla e aparecem em quase 100% dos casos ao longo do curso da doença.
Fenômeno de Lhermitte
Sensação de choque elétrico que se irradia pela coluna vertebral, desencadeado por movimentos da cabeça e do pescoço é chamado Fenômeno de Lhermitte. É um sintoma típico da esclerose múltipla, mas pode também ocorrer em outras doenças neurológicas.
Tonturas e vertigens
Até 50% dos pacientes com esclero múltipla podem apresentar tonturas. Esse sintoma geralmente surge em pacientes com acometimento da face pela doença, como dormências e alterações oculares e auditivas.
Sintomas motores
Tremores, alterações na marcha, diminuição de força muscular e paralisias dos membros ocorrem por lesão dos neurônios da medula. A perda de força é inicialmente unilateral, mas torna-se bilateral em fases avançadas. O acometimento dos membros inferiores é tipicamente mais intenso do que nos membros superiores.
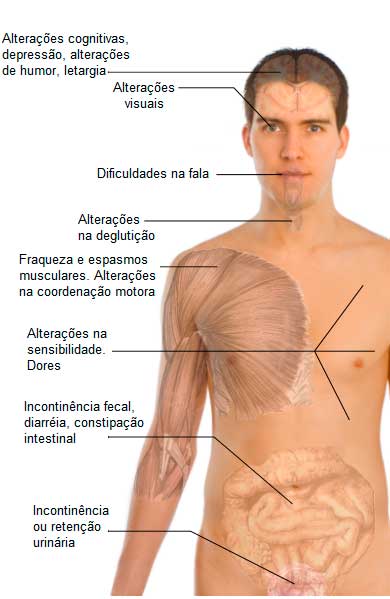
Incapacidade de controlar a bexiga e os intestinos
A lesão dos nervos da medula além de causar fraqueza muscular nos membros inferiores, também pode provocar uma perda do controle do esfincter anal e da bexiga, provocando incontinência fecal e urinária.
A esclerose múltipla se manifesta alternando períodos de ataques com remissões. O doente apresenta sintomas agudos que duram dias a semanas, e depois somem, podendo deixar ou não sequelas. O paciente permanece assintomático até um segundo ataque, que também desaparece. Conforme os ataques vão se acumulando, eles ficam cada vez mais agressivos e as sequelas vão se somando, de modo que o paciente vai ficando progressivamente pior ao final de cada exacerbação.
A sobrevida dos pacientes com esclerose múltipla atualmente é de 30 a 40 anos. Pacientes que após 10 ou 15 anos de doença possuem pouca ou nenhuma sequela são aqueles com melhor prognóstico, apresentando maior tempo e qualidade de vida.
Evolução da doença
A esclerose múltipla pode ter apresentações distintas entre os pacientes. Há alguns padrões de comportamento são bem conhecidos.
Esclerose Múltipla Remitente Recorrente (EMRR) ou surto remissão.
Esta forma de esclerose múltipla é caracterizada por surtos de início súbito, mas de curta duração, seguidos por recuperação completa (ou parcial com sequelas mínimas). Não há progressão da doença fora dos períodos de surtos, e o paciente pode ficar meses ou anos sem sinais da esclerose múltipla. Este padrão de EM é responsável por 85 a 90% dos casos iniciais. No entanto, a maioria dos pacientes com EMRR irá eventualmente entrar numa fase progressiva da doença, chamada Esclerose Múltipla Secundaria Progressiva (EMSP).
Esclerose Múltipla Secundaria Progressiva (EMSP)
A esclerose múltipla secundária progressiva ocorre quando há agravamento da forma Esclerose Múltipla Remitente Recorrente (EMRR), geralmente 15 a 20 anos após o início da doença. Nesta forma as crises se tornam mais frequentes e as sequelas começam a se acumular. O paciente agora pode evoluir com piora dos sintomas mesmo sem haver crises agudas.
Esclerose Múltipla Primária Progressiva (EMPP)
A esclerose múltipla progressiva primária é caracterizada pela progressão rápida da doença desde fases iniciais. O paciente pode não ter surtos, mas vai acumulando sintomas e sequelas progressivamente. Este tipo tem prognóstico pior e representa cerca de 10 por cento dos casos. Surge habitualmente em pacientes que desenvolvem EM após os 40 anos.
Diagnóstico
Não existe um exame único que estabeleça o diagnóstico da esclerose múltipla. O diagnóstico é feito através da interpretação dos sintomas e de alguns exames completares.
Os exames mais usados para a elucidação do quadro são a ressonância magnética nuclear do sistema nervoso central, a análise do líquido cefalorraquidiano, obtido através da punção lombar, e o teste de potencial evocado, que consiste na avaliação da resposta do organismo a pequenos choques elétricos, que estimulam nervos periféricos da visão ou dos músculos.
Tratamento
Infelizmente, ainda não existe um tratamento amplamente disponível que cure a esclerose múltipla. Há tratamentos experimentais promissores, conforme veremos no tópico a seguir, mas estes ainda estão em fases de testes e não fazem parte, ainda, do tratamento habitual da esclerose múltipla.
Como se trata de uma doença de origem imunológica, o tratamento da EM baseia-se em drogas que ajam no sistema imunológico. A terapia é divida em tratamento nas crises e tratamento durante a remissão.
Tratamento das crises de esclerose múltipla
Os corticoides são os fármacos mais usados durante os surtos. O tratamento é chamado pulsoterapia e consiste na administração de doses elevadas de corticoides (habitualmente metilprednisolona) por via venosa durante 5 dias.
Nos casos de surto grave, com pouca resposta aos corticoides, indica-se a realização da plasmaferese, um procedimento parecido com a hemodiálise, que serve para limpar o sangue dos anticorpos danosos.
Tratamento da esclerose múltipla durante a remissão
Já existem medicamentos para tratar os pacientes fora da crise, visando reduzir as consequências e o aparecimento de novos surtos. Este tratamento, chamado terapia modificadora da doença (TMD), é especialmente eficaz em casos de esclerose múltipla recorrente remitente (EMRR). Não cura a EM, mas melhora consideravelmente o seu prognóstico.
As evidências disponíveis sugerem que vários anticorpos monoclonais (natalizumab, ocrelizumab, alemtuzumab e ofatumumab) e um TMD oral (cladribina) têm a maior eficácia, enquanto o fingolimode oral e o fumarato de dimetilo oral têm eficácia intermediária, e a teriflunomida oral e os TMD injetáveis mais antigos (interferons e glatirâmero) têm a menor eficácia.
TMD mais eficaz para o tratamento inicial:
- Natalizumabe intravenoso.
- Ocrelizumabe intravenoso.
- Ofatumumabe subcutâneo.
TMD de eficácia intermediária para tratamento inicial:
- Fumarato de dimetilo, fumarato de diroximel ou fumarato de monometilo por via oral.
- Fingolimode oral.
TMD menos eficaz para o tratamento inicial:
- Teriflunomida oral.
- Interferon beta-1a humano recombinante intramuscular.
- Interferon beta-1a humano recombinante subcutâneo.
- Interferon beta-1a humano recombinante peguilado subcutâneo.
- Interferon beta-1b humano recombinante subcutâneo.
- Acetato de glatirâmero subcutâneo.
Ao escolher entre os TMD disponíveis, o médico deve incorporar fatores prognósticos, valores, preferências individuais do paciente e fatores relacionados ao medicamento (perfil de efeitos adversos, custo, disponibilidade e carga de administração).
As seguintes opções são guias razoáveis para selecionar a terapia:
- Para pacientes com doença altamente ativa e para pacientes que valorizam muito a eficácia e são relativamente tolerantes ao risco, pode ser iniciada uma terapia altamente eficaz com natalizumabe ou ocrelizumabe intravenoso.
- Para pacientes com doença menos ativa e que valorizam a conveniência de usar um medicamento autoadministrado em comparação com medicamentos que requerem injeções ou infusões, pode-se iniciar o fumarato de dimetila oral ou o fingolimode oral.
- Para pacientes que valorizam mais a segurança e têm doença menos ativa, um dos interferons beta ou glatirâmero pode ser iniciado.
Tratamentos promissores
O transplante autólogo de medula óssea tem se mostrado em estudos preliminares uma opção muito promissora para que finalmente tenhamos uma cura da esclerose múltipla.
O tratamento é feito da seguinte forma: os médicos coletam e congelam as células-tronco da medula óssea, que estão em um estágio tão inicial de desenvolvimento, que ainda não adquiriram os defeitos que provocam a EM. A seguir, o sistema imunológico defeituoso do paciente é destruído com quimioterapia. O paciente fica completamente depletado das suas células de defesa. As células-tronco previamente coletadas são então re-infundidas no sangue para repopular o sistema imunológico.
Apesar da agressividade do tratamento e dos riscos de morte durante a fase em que o paciente encontra-se com o sistema imunológico destruído, os resultados têm sido animadores. A grande maioria dos pacientes submetidos a esse tratamento estão livres da doença e muitos que tinham sequelas graves voltaram a ser indivíduos plenamente ativos. É importante destacar que os estudos foram feitos com poucos pacientes e houve casos de mortes por infecção após a fase da quimioterapia.
Que o tratamento funciona, parece não haver dúvidas, a questão agora é torná-lo mais seguro para ele poder ser indicado para um número grande de pacientes.
Referências
- Brazilian Consensus for the Treatment of Multiple Sclerosis: Brazilian Academy of Neurology and Brazilian Committee on Treatment and Research in Multiple Sclerosis – Universidade de São Paulo Faculdade de Medicina Catedra de Neurologia.
- Multiple sclerosis in 2018: new therapies and biomarkers – The Lancet.
- Multiple Sclerosis – Medscape.
- Clinical presentation, course, and prognosis of multiple sclerosis in adults – UpToDate.
- Manifestations of multiple sclerosis in adults – UpToDate.
- Treatment of progressive multiple sclerosis in adults – UpToDate.
- Initial disease-modifying therapy for relapsing-remitting multiple sclerosis in adults – UpToDate.
- Daroff RB, et al. Multiple sclerosis and other inflammatory demyelinating diseases of the central nervous system. In: Bradley’s Neurology in Clinical Practice. 7th ed. Philadelphia, Pa.: Elsevier Saunders; 2012.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.