O que é a síndrome de Guillain-Barré?
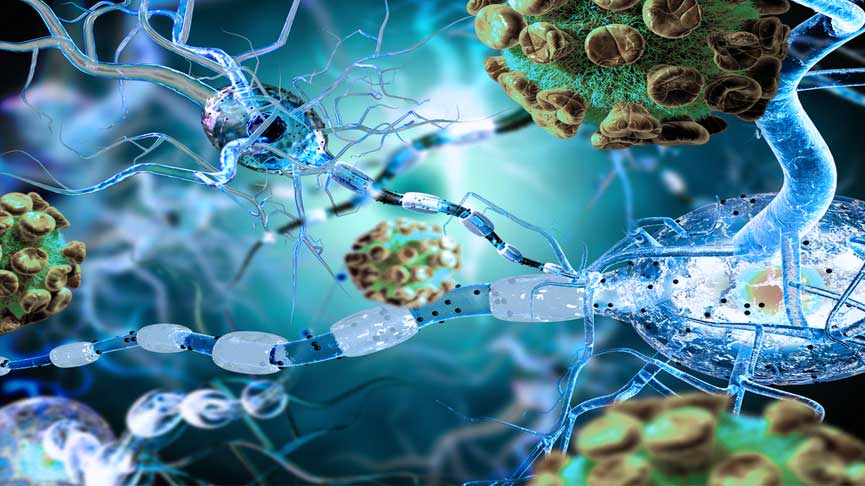
A síndrome de Guillain-Barré (SGB) é uma doença neurológica de origem autoimune capaz de provocar fraqueza muscular generalizada, que em casos mais graves pode até paralisar a musculatura respiratória, impedindo o paciente de respirar. A síndrome surge devido à produção inapropriada de anticorpos contra a bainha de mielina, substância que recobre e protege os nervos periféricos.
Consideramos a síndrome de Guillain-Barré uma polirradiculopatia desmielinizante inflamatória. Traduziremos esse palavrão nos próximos parágrafos.
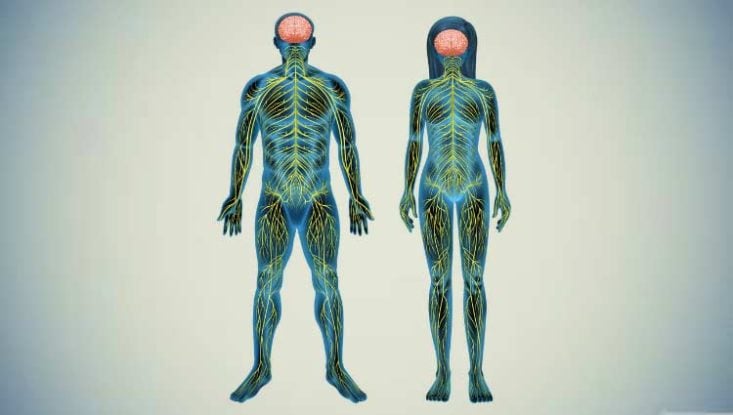
Funcionamento básico do sistema nervoso
Para entendermos a síndrome de Guillain-Barré é preciso conhecer um pouco do nosso sistema nervoso central e periférico. Vamos explicá-lo de forma bem simples.
Todos os nossos estímulos sensoriais, como dor, sensação de temperatura, tato e sensação de pressão são captados pelos nervos periféricos da pele e levados para o cérebro, onde são adequadamente interpretados. Só conseguimos perceber que uma superfície está quente porque os nervos periféricos são capazes de sentir a temperatura, levando esta informação em forma de sinais elétricos através dos nervos para a medula espinhal e, posteriormente, para o cérebro.
O mesmo processo acontece com os estímulos motores, só que em sentido contrário. Quando mexemos a mão, o cérebro precisa primeiro executar uma ordem que vai até a medula espinhal e desta para o nervo periférico que inerva os grupos musculares que comandam a mão.
Portanto, os estímulos sensoriais e os estímulos motores são sinais elétricos que viajam pelo nosso sistema nervoso em direções opostas, passando sempre pelos nervos periféricos, medula espinhal e cérebro. Se o paciente tiver alguma lesão em um desses 3 pontos do sistema nervoso, os sinais elétricos sofrerão uma interrupção e o paciente pode ter paralisias motores ou perda da sensibilidade.
Na síndrome de Guillain-Barré, a lesão ocorre nos nervos periféricos motores que saem da medula espinhal e vão em direção aos músculos, sendo responsáveis por levar os comandos cerebrais para contração muscular. Nos pacientes com Guillain-Barré, o cérebro executa uma ordem para os músculos, mas ela não chega até eles, tornando o paciente incapaz de mexer certos grupos musculares.
O termo radiculopatia significa doença dos nervos que saem da medula espinhal. Como na síndrome de Guillain-Barré mais de um nervo é acometido simultaneamente, ela é considerada uma polirradiculopatia.
Como surge?
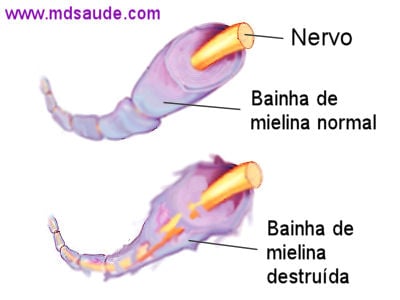
Como já explicado, os nervos levam e trazem as informações do cérebro através de impulsos elétricos. Assim como fios encapados, os nervos também são revestidos por uma substância isolante chamada bainha de mielina. Na síndrome de Guillain-Barré, o nosso sistema imunológico passa a, equivocadamente, produzir anticorpos contra a bainha de mielina dos nervos periféricos, como se esta fosse um vírus ou uma bactéria invasora.
O ataque dos anticorpos cria um intenso processo inflamatório e leva à destruição da bainha de mielina (desmielinização do nervo), bloqueando a passagem dos estímulos nervosos.
Os nervos acometidos pela síndrome de Guillain-Barré são basicamente os motores, sem acometimento dos nervos sensitivos. Logo, há paralisia muscular com pouca ou nenhuma diminuição da sensibilidade.
Portanto, com o conhecimento adquirido até aqui, já podemos entender por que a síndrome de Guillain-Barré é uma polirradiculopatia desmielinizante inflamatória.
Por que surgem esses autoanticorpos?
Alguns microrganismos, como vírus ou bactérias, podem possuir proteínas semelhantes às presentes na bainha de mielina, causando confusão em alguns anticorpos. Se por azar o sistema imune criar anticorpos exatamente contra essas proteínas, os mesmos atacarão não só o vírus invasor, mas também a bainha de mielina, pois para os anticorpos ambos são a mesma coisa.
Até dois terços dos pacientes com Guillain-Barré referem um quadro de infecção respiratória ou gastrointestinal (geralmente sob a forma de diarreia) semanas antes do aparecimento da síndrome. A infecção mais comumente associada à SGB é pelo Campylobacter jejuni, uma bactéria que provoca gastroenterites.
Outros eventos que podem estar associados ao surgimento da síndrome de Guillain-Barré são:
- Infecção pelo HIV.
- Vacinação recente.
- Traumas.
- Cirurgias.
- Linfoma.
- Lúpus.
É bom salientar, porém, que em boa parte dos casos não conseguimos descobrir um evento desencadeante para a síndrome de Guillain-Barré.
Vacinas podem causar Guillain-Barré?
O conceito de que a síndrome de Guillain-Barré possa ser desencadeada por algumas vacinas é amplamente aceito, porém, esta relação é geralmente superestimada. O risco de desenvolvimento de Guillain-Barré após uma vacinação é muitíssimo baixo.
Só como exemplo, um estudo realizado no Reino Unido entre 1992 e 2000 com 1.8 milhão de pessoas identificou apenas 7 casos de Guillain-Barré surgidos dentro do intervalo de 45 dias após uma vacinação. Também é importante destacar que não houve aumento da incidência de casos de Guillain-Barré após a introdução da vacinação anual contra a gripe.
Portanto, os benefícios de qualquer vacina superam em muito o risco de desenvolvimento da síndrome de Guillain-Barré.
No caso específico das vacinas contra Covid-19, apenas a vacina da Janssen parece estar relacionada a um risco maior de Guillain-Barré. De modo contrário, e já confirmando por diversos estudos, não há aumento do risco de Guillain-Barré com as vacinas de mRNA da Pfizer ou da Moderna.
Em relação aos pacientes que já tiveram a SGB, é indicado esperar pelo menos um ano para se administrar qualquer vacina.
Sintomas
O principal sintoma do Guillain-Barré é a fraqueza muscular, geralmente iniciada nas pernas e com progressão ascendente. Em questão de algumas horas, às vezes poucos dias, a doença começa a subir e acometer outros grupos musculares, indo em direção a braços, tronco e face.
A síndrome de Guillain-Barré pode apresentar diferentes graus de agressividade, provocando apenas leve fraqueza muscular em alguns pacientes ou casos de paralisia total dos 4 membros em outros.
O principal risco desta doença está nos casos em que há acometimento dos músculos respiratórios e da face, provocando dificuldade para respirar, engolir e manter as vias aéreas abertas. Até 30% dos pacientes com SGB precisam ser ligados a um ventilador mecânico (respirador artificial).
Cerca de 70% dos pacientes também apresentam outros sintomas além da fraqueza/paralisia muscular, como taquicardia (coração acelerado), hipertensão ou hipotensão, perda da capacidade de suar, arritmias cardíacas, retenção urinária ou constipação intestinal. Dor nos membros enfraquecidos é comum e ocorre provavelmente pela inflamação dos nervos.
Em geral, o Guillain-Barré progride por duas semanas, mantém-se estável por mais duas e, então, começa a regredir, um processo que pode durar várias semanas (ou meses) até a recuperação total. Em alguns pacientes, a SGB progride tão lentamente que a doença começa a regredir antes mesmo de chegar à parte superior do corpo. Estes são os casos de melhor prognóstico e menor risco de sequelas.
Como a bainha de mielina dos nervos periféricos tem capacidade de se regenerar, a grande maioria dos pacientes consegue recuperar todos (ou quase todos) os movimentos. Após 1 ano de doença, 60% dos pacientes apresentam recuperação completa da força muscular e 85% recuperam-se o suficiente para já estarem andando sem ajuda, mantendo uma vida praticamente normal. As sequelas só costumam ocorrer nos casos mais graves.
A mortalidade da SGB é de 5% e, aproximadamente, 10% dos pacientes não conseguem voltar a andar sem ajuda.
Os critérios associados a um maior risco de sequelas são:
- Idade avançada do paciente.
- Rápida evolução para os membros superiores, geralmente com menos de 7 dias.
- Presença de paralisia muscular já no momento da primeira avaliação médica.
- Necessidade de ventilação mecânica.
- Guillain-Barré surgido dias após um quadro de diarreia.
Diagnóstico
O diagnóstico da síndrome de Guillain-Barré deve ser suspeitado em todo paciente com quadro progressivo de fraqueza motora, com pouco ou nenhum comprometimento da sensibilidade.
Os dois exames complementares que ajudam no diagnóstico são a punção lombar, para avaliação do liquor, e a eletroneuromiografia, um exame que avalia a resposta dos músculos a estímulos elétricos.
Nos últimos anos alguns anticorpos contra proteínas presentes nos nervos têm sido descobertos. Os anticorpos que podem ser pesquisados no sangue são: anti-GQ1b, GM1, GD1a, GalNac-GD1a, GD1, GT1a, GD1b.
Tratamento
Todos os pacientes diagnosticados com Guillain-Barré devem ficar internados para observação, mesmo os com doença leve, uma vez que o acometimento dos músculos respiratórios pode ocorrer rapidamente.
O tratamento se baseia em duas terapêuticas:
- Plasmaférese: é uma espécie de hemodiálise na qual é possível filtrar os autoanticorpos que estão atacando a bainha de mielina (leia: Entenda o que é a plasmaferese).
- Imunoglobulinas: injeção de anticorpos contra os autoanticorpos que estão atacando a bainha de mielina.
Os dois tratamentos são igualmente efetivos e devem ser iniciados nas primeiras quatro semanas de doença para terem mais efeito. O tratamento adequado acelera a recuperação e diminui os riscos de sequelas.
Antigamente usavam-se corticoides, mas estes foram abandonados por ausência de benefícios nos trabalhos científicos realizados. Hoje em dia, portanto, os corticoides não estão mais indicados no tratamento do Guillain-Barré.
Quem já teve Guillain-Barré uma vez pode tê-lo de novo, mas as recorrências são incomuns, acometendo apenas cerca de 5% dos pacientes.
Referências
- Guillain-Barré syndrome – New England Journal of Medicine.
- Guillain-Barré syndrome – The Lancet.
- Guillain-Barré Syndrome – Medscape.
- Guillain-Barré Syndrome Fact Sheet – National Institute of Neurological Disorders and Stroke.
- Guillain-Barré syndrome in adults: Clinical features and diagnosis – UpToDate.
- Guillain-Barré syndrome in adults: Treatment and prognosis – UpToDate.
- Guillain-Barré syndrome: Pathogenesis – UpToDate.
- Reports of Guillain-Barré Syndrome After COVID-19 Vaccination in the United States – JAMA.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.




Deixe um comentário