Introdução
Linfoma é a doença que surge quando as células do nosso sistema linfático sofrem transformações malignas, ou seja, viram câncer.
Existem dois tipos de linfoma, chamados linfoma Hodgkin e linfoma não-Hodgkin.
O linfoma, o mieloma múltiplo, a leucemia e a síndrome mielodisplásica são as principais causas de câncer que surgem nas células de defesa do sangue, chamadas popularmente de glóbulos brancos.
- Para ler sobre mieloma múltiplo: Mieloma múltiplo.
- Para ler sobre leucemia: Leucemia.
- Para ler sobre síndrome mielodisplásica: Mielodisplasia.
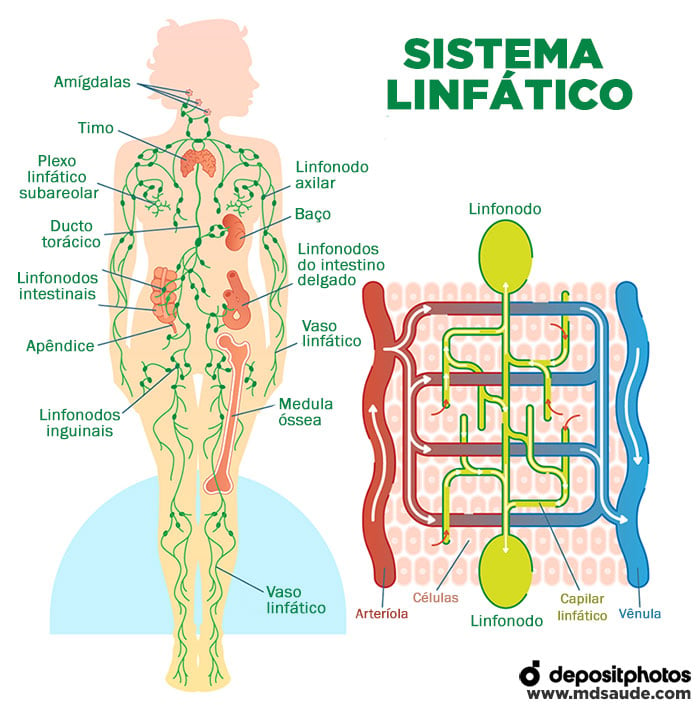
O que é o sistema linfático?
Para entender o que é um linfoma e por que ele difere da leucemia, devemos primeiro conhecer o sistema linfático e quais são as células que o compõe.
O sistema linfático é um conjunto de vasos, linfonodos e tecidos que possuem quatro funções básicas:
- Remoção de líquidos que estão fora da circulação sanguínea. Os vasos linfáticos estão espalhados pelo corpo assim como os vasos sanguíneos. Ambos estão interligados e sempre que há extravasamento de água para fora dos vasos sanguíneos, o sistema linfático a recolhe e devolve ao sangue.
- As gorduras digeridas e absorvidas nos intestinos passam pelo sistema linfático antes de seguirem para a circulação sanguínea.
- Desenvolvimento e circulação das células de defesa, chamados de linfócitos. Os linfócitos são apenas um das linhagens dos glóbulos brancos, que entre suas funções está a produção dos anticorpos. Os linfócitos circulam no sangue e no sistema linfático.
- Recolher e encaminhar microrganismos invasores até os órgãos linfoides para poderem ser combatidos pelo nosso sistema imune.
Expliquemos:
Os vasos linfáticos transportam a linfa, um líquido brancacento formado basicamente de plasma e glóbulos brancos. Como já citado, estes vasos recolhem o excesso de líquido que normalmente extravasa dos vasos sanguíneos e se deposita nos tecidos do corpo. Esse líquido recolhido viaja até a cadeia de linfonodos (gânglios linfáticos) mais próxima. Os linfonodos são ricos em células de defesa e qualquer microrganismo invasor que por lá passe, é eliminado.
Podemos fazer uma analogia dizendo que os linfócitos são a polícia e os gânglios linfáticos a delegacia do sistema imunológico.
Depois desta “filtragem” o líquido linfático retorna aos vasos sanguíneos.
O baço, o timo e as amígdalas também são órgãos linfáticos. Grosseiramente, podemos imaginar esses órgãos funcionando como grandes linfonodos.
O que é um linfoma?
Os linfomas são os cânceres das células do sistema linfático, basicamente dos linfócitos.
Podemos dizer que o linfoma é um primo da leucemia. A diferença está no fato do linfoma crescer dentro dos órgãos linfoides, como nos linfonodos ou baço, enquanto a leucemia se forma na medula óssea, liberando suas células malignas para circularem pelo sangue.
Se um linfócito sofrer uma transformação maligna na medula óssea, onde é produzido, ele vira leucemia. Se essa mutação ocorrer quando ele já se encontra nos linfonodos, vira linfoma.
Usando a mesma analogia anterior, podemos dizer que o linfoma é câncer da delegacia e a leucemia é o câncer dos policiais. A leucemia é um câncer do sangue e o linfoma um câncer linfático.
Linfoma de Hodgkin e não-Hodgkin
O linfoma foi descrito pela primeira vez em 1839 por Thomas Hodgkin, médico inglês. Desde então, foram descritos mais de 40 subtipos que se diferenciam pela linhagem das células e por alterações a nível molecular.
Hoje classificamos os linfomas em dois grandes grupos: o linfoma de Hodgkin e os linfomas não-Hodgkin. Ambos têm apresentação clínica semelhante, porém, dependendo do subtipo, o prognóstico varia muito. O linfoma não-Hodgkin é mais comum e apresenta vários subtipos, com prognósticos distintos, sendo os mais comuns o linfoma difuso de grandes células B (linfoma agressivo) e o linfoma folicular (linfoma indolente).
A diferença entre o linfoma de Hodgkin e o linfoma não-Hodgkin está nas características das células malignas. Essa distinção só é possível após a biópsia e avaliação microscópica das células cancerígenas.
Em geral, podemos dizer que as células malignas do linfoma de Hodgkin sofrem muitas alterações, tornando-se muito diferentes das células normais dos tecidos linfoides, enquanto as células do linfoma não-Hodgkin sofrem transformação maligna, mas preservam algumas características iniciais.
Se você quiser entender melhor como uma célula vira câncer, sugiro a leitura de: Câncer | Sintomas e tipos.
Os linfomas são os tumores sanguíneos mais comuns, sendo mais frequentes até que as leucemias, e estão entre os 10 cânceres mais comuns no mundo. Podem acometer desde crianças até idosos. No Brasil, os casos mais famosos de linfoma são os da ex-presidenta Dilma Rousseff, da autora de novelas Glória Perez e do ator Reynaldo Gianecchini.
Causas
Não se sabe bem a sua causa, porém, algumas associações estão bem estabelecidas. Uma delas é com o vírus Epstein-Barr, causador da mononucleose (leia: Mononucleose – doença do beijo). Infecção pelo HIV e a pela bactéria H.pylori, causadora de úlceras gástricas, também estão relacionadas a alguns tipos de linfomas (leia: Como e quando tratar o H.Pylori).
Outros fatores de risco são história de linfoma na família, imunossupressão, como nos casos de transplante de órgãos, doenças autoimunes (leia: Doença autoimune), exposição a radiação e a alguns tipos de herbicidas.
Sintomas
O linfoma costuma apresentar sintomas inespecíficos, como febre, suores noturnos, perda de peso, prurido (coceira) e astenia. Um achado mais específico é o aumento assintomático dos linfonodos (ínguas). Abro aqui um parêntese para explicar melhor.
Todo mundo que já teve uma infecção de garganta, uma afta, uma espinha maior no rosto ou mesmo uma ferida no couro cabeludo, notou que podem surgir um ou mais linfonodos aumentados e dolorosos no pescoço. É a famosa íngua. Isto é chamado na linguagem médica de linfadenopatia reacional, que são linfonodos recebendo e combatendo as bactérias que estão presentes em uma região próxima. Assim que a infecção é controlada, em poucos dias, os linfonodos retornam ao normal.
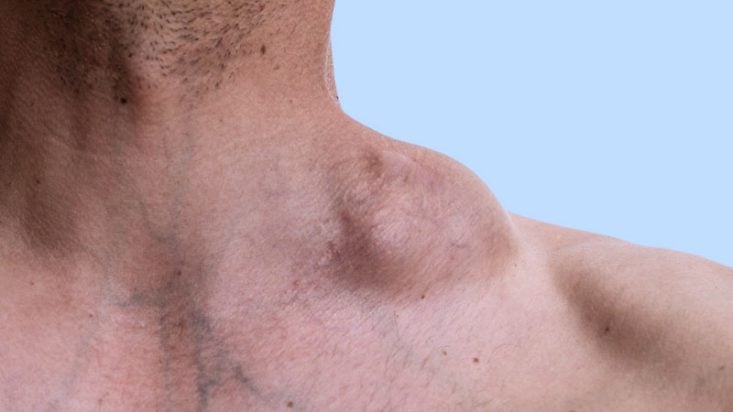
No linfoma este aumento dos gânglios é indolor e persistente, por vezes progressivo, e não se identificam lesões ou infecções que possam justificar o seu aparecimento. Esse aumento não é reacional, e sim, pelo crescimento das células cancerígenas. É o tumor do linfoma.
Outro sinal de linfoma é o aparecimento de linfonodos em locais pouco comuns, como na região acima da clavícula ou nas axilas. Aumento de linfonodos associado a um baço aumentado de tamanho (normalmente perceptível ao exame físico) é muito sugestivo de linfoma. Dor abdominal também é um sintoma comum.
Outros gânglios que costumam formar tumores no linfoma são os do mediastino, região dentro do tórax situada entre o coração e os pulmões. Neste caso só são identificados através de exames, como a radiografia de tórax ou tomografia computadorizada.
O diagnóstico definitivo do linfoma é feito habitualmente através da biópsia do linfonodo aumentado.
Tratamento
O tratamento depende do estágio do linfoma, mas são geralmente usados a quimioterapia e a radioterapia. Em casos mais graves, não responsivos à quimioterapia, pode-se tentar o transplante de medula óssea.
Em alguns casos, o linfoma pode ser tão indolente, ou seja, de crescimento tão lento, que o médico pode optar por não iniciar um tratamento agressivo, principalmente se o paciente for mais idoso. O paciente fica sendo acompanhado periodicamente e a quimioterapia só é iniciada se o tumor começar a se proliferar perigosamente.
Prognóstico
Bom, todo mundo que procura informação sobre qualquer tipo de câncer, quer logo saber qual a chance de cura. Falar em probabilidade de cura em câncer é muito delicado, principalmente nos linfomas, que apresentam inúmeros subtipos e diferentes prognósticos.
Como em qualquer neoplasia, quanto mais precoce for a detecção, maiores são as chances de sucesso. No linfoma de Hodgkin, a detecção precoce, quando ainda há poucos linfonodos acometidos, normalmente indica grande probabilidade de sucesso da quimioterapia. Mais de 80% dos pacientes com linfoma de Hodgkin inicial conseguem controlar a doença.
Os linfomas não-Hodgkin apresentam muitos subtipos, mas didaticamente, podemos dividi-los em duas grandes categorias.
1) Linfomas indolentes (baixo grau): são aqueles que crescem lentamente, ao longo de anos. Se por um lado o paciente pode viver até 20 anos com o tumor, por outro, a cura completa é mais difícil, principalmente em fases avançadas, pois as células respondem pouco à quimioterapia. Se o paciente for idoso e apresentar um tumor não-Hodgkin indolente, o mesmo poderá não ter sua expectativa de vida muito alterada.
2) Linfomas agressivos (alto grau): os linfomas não-Hodgkin de alto grau, se não tratados a tempo, levam ao óbito em alguns meses. O lado bom da história é que são neoplasias que costumam responder bem à quimioterapia, havendo uma taxa de cura alta se identificados precocemente.
São exemplos de linfomas não-Hodgkin indolentes:
- Linfoma folicular.
- Linfoma difuso de pequenas células.
- Linfoma MALT.
- Linfoma de pequenos linfócitos.
- Macroglobulinemia de Waldenstrom.
São exemplos de linfomas não-Hodgkin agressivos:
- Linfoma difuso de grandes células B.
- Linfoma de células do manto.
- Linfoma linfoblástico.
- Linfoma primário do mediastino de grandes células B.
- Linfoma de Burkitt.
Referências
- Non-Hodgkin Lymphoma (Adults) – American Cancer Society.
- Hodgkin Lymphoma – American Cancer Society.
- Clinical presentation and initial evaluation of non-Hodgkin lymphoma – UpToDate.
- Clinical presentation and diagnosis of classic Hodgkin lymphoma in adults – UpToDate.
- Overview of the treatment of classic Hodgkin lymphoma in adults – UpToDate.
- Lymphoma – Centers for Disease Control and Prevention.
- Hoffman R, et al. Hematology: Basic Principles and Practice. 7th ed. Elsevier; 2018.
- Imagens: Depositphotos.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.



Deixe um comentário