O que é estrongiloidíase?
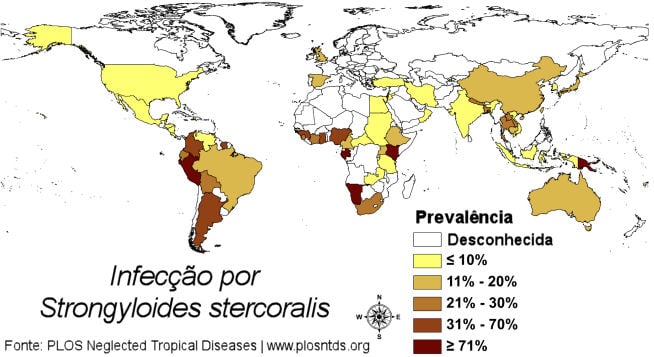
A estrongiloidíase é uma verminose causada pelo nematoide (helminto) Strongyloides stercoralis, muito comum nas regiões tropicais e subtropicais, incluindo o Brasil.
O Strongyloides stercoralis costuma habitar o intestino delgado dos indivíduos infectados e, na maioria dos pacientes com sistema imunológico sadio, não provoca sintomas relevantes.
Transmissão e ciclo de vida do Strongyloides stercoralis
A infecção humana ocorre quando há penetração da pele por larvas filarioides de Strongyloides stercoralis, geralmente por contacto direto com o solo contaminado por fezes humanas. Andar descalço é um dos fatores de risco mais importantes para se contaminar.
Além da invasão da pele, a estrongiloidíase também pode ser adquirida pela via oral, através da ingestão de água contaminada ou quando o paciente ingere alimentos preparados por mãos infectadas, não adequadamente lavadas após uma evacuação.
Após a penetração na pele, as larvas migram para os pulmões. Uma vez nos pulmões, elas migram em direção à parte superior das vias aéreas, sendo inconscientemente engolidas ao chegarem próximos à faringe, caindo no sistema gastrointestinal.
Quando chegam ao intestino delgado, as larvas amadurecem e evoluem exclusivamente para a forma de fêmeas adultas, que medem cerca 2 mm de comprimento. Cada fêmea adulta pode viver até 5 anos, produzindo ovos e liberando novas larvas ainda dentro dos intestinos. As novas larvas são excretadas juntos com as fezes, reiniciando o ciclo de transmissão o verme.
As larvas lançadas ao ambiente junto com as fezes podem contaminar outras pessoas ou evoluir para vida adulta no meio ambiente, desta vez, tornando-se macho ou fêmeas (quando dentro do intestino, a larva torna-se sempre uma fêmea na fase adulta).
Do momento da contaminação até a liberação de novas larvas pelas fezes costuma haver um intervalo de 3 a 4 semanas. Portanto, uma vez infectado, o paciente passa a ser um potencial transmissor em cerca de 1 mês.
Auto-infecção
O Strongyloides stercoralis é o único helminto capaz de completar seu ciclo de vida dentro do seu hospedeiro. Nem todas as larvas nascidas no intestino serão excretadas nas fezes. Algumas delas conseguem penetrar a mucosa do cólon ou a pele da região perianal e retornar à circulação sanguínea, indo em direção aos pulmões. Deste modo, o paciente fica se auto-infectando, tornando possível a perpetuação da parasitose.
Em pacientes com sistema imunológico intacto, esse ciclo de auto-infecção é limitado. Todavia, se o paciente for imunodeprimido, pode haver processo de auto-infecções maciças, provocando um quadro de hiperinfecção pelo Strongyloides stercoralis e estrongiloidíase disseminada.
A estrongiloidíase disseminada é aquela que o verme consegue acometer órgãos extra-intestinais, como o sistema nervoso central, coração, trato urinário, glândulas, etc. Todos os órgãos e tecidos podem ser invadidos.
Sintomas
A maioria do pacientes infectado pelo Strongyloides stercoralis não apresenta sintomas relevantes. Em alguns casos, a única pista para a verminose é um aumento do número de eosinófilos (eosinofilia) no hemograma (leia: HEMOGRAMA | Entenda os seus resultados.).
Quando há sintomas de estrongiloidíase, o quadro mais comum é de dor abdominal, geralmente ao redor do estômago, semelhante a uma dor de gastrite (leia: SINTOMAS DE GASTRITE), que pode ou não vir acompanhada de vômitos, enjoos, diarreia ou perda de apetite.
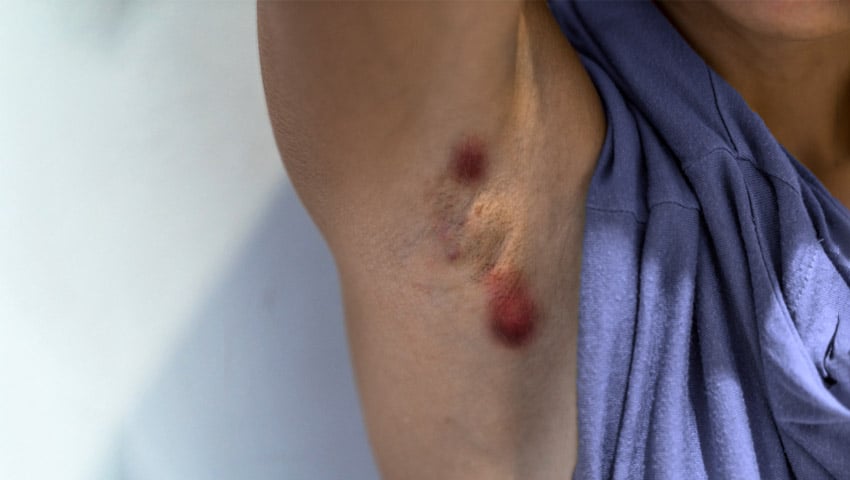
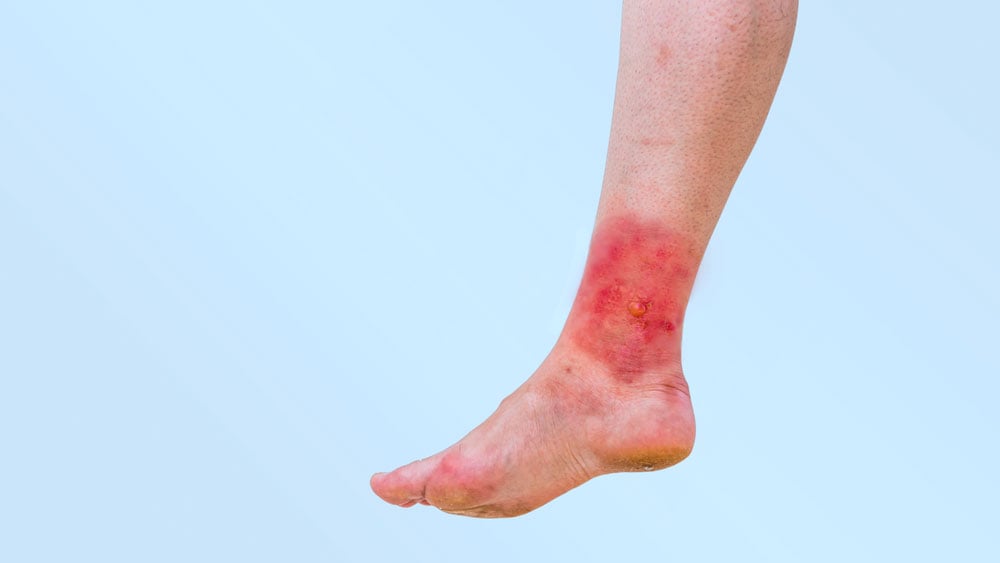
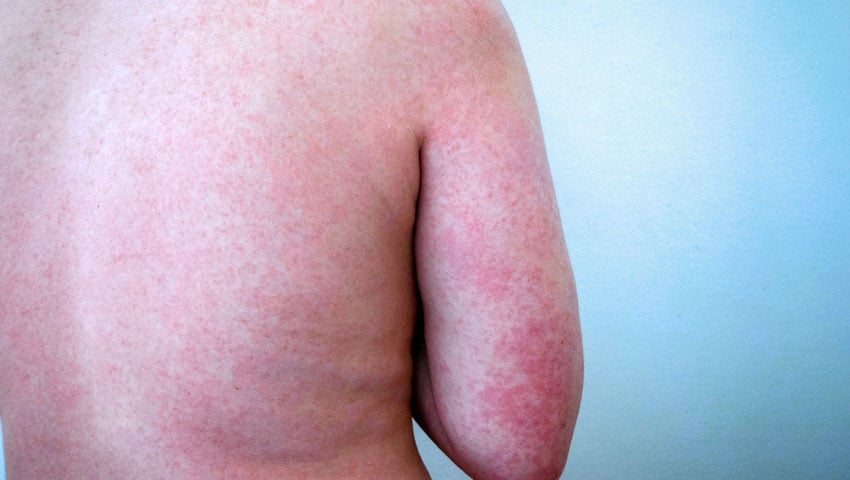
Lesões na pele no local da penetração das larvas também são um achado comum. O local mais habitual são os pés. Estas lesões são pequenas inflamações que podem coçar bastante. Em alguns casos, as lesões têm forma de serpente, evidenciando o caminho de migração da larva sob a pele.
Sintomas respiratórios ocorrem em cerca de 10% dos pacientes durante a fase de migração das larvas pelos pulmões. Tosse, garganta irritada, falta de ar, febre e até expectoração sanguinolenta são alguns dos sintomas possíveis. Quadros semelhantes à asma ou pneumonia também podem ocorrer.
Os quadros graves costumam ocorrer em pacientes com sistema imunológico debilitado. O paciente com síndrome de hiperinfecção apresenta vários dos sintomas descrito acima e de forma mais severa. A mortalidade nestes casos é bem alta. Apesar de ser um parasita, a estrongiloidíase, nestes casos, pode favorecer a ocorrência de infecções generalizada por bactérias naturais dos intestinos.
Fatores de risco
Como já explicado, pacientes saudáveis costumam apresentar quadros brandos da estrongiloidíase com nenhum ou poucos sintomas. Porém, nos pacientes imunossuprimidos, a infecção por Strongyloides stercoralis pode se tornar um quadro dramaticamente grave. Entre as pessoas sob maior risco estão:
- Alcoólatras.
- Pacientes com câncer.
- Pacientes em uso de drogas imunossupressoras.
- Pacientes em uso de corticoides.
- Pacientes HIV positivos.
- Pacientes com diabetes mellitus.
- Pacientes transplantados.
- Idosos.
Diagnóstico
Na maioria dos casos, o diagnóstico da estrongiloidíase é feito através do exame parasitológico de fezes à procura de larvas nas fezes. Porém, este teste apresenta elevada taxa de falso negativo. Exames de sangue podem ser uma alternativa, com taxas de diagnóstico mais elevadas.
Tratamento
O tratamento com de Ivermectina, 200 mcg/kg em dose única por via oral, é o tratamento de escolha para a estrongiloidíase, com taxa de sucesso próxima a 100%.
Cambendazol, Albendazol e Tiabendazol são alternativas também eficazes, que podem ser usadas quando a ivermectina não estiver disponível.
Após o fim do tratamento, recomenda-se a realização de um exame parasitológico de fezes após nos 7º, 14º e 21º dias.
Se os sintomas persistirem, mesmo se os 3 exames parasitológicos de fezes de controle forem negativos, deve-se pensar em falha do tratamento. Nestes casos, exames de sangue podem ser usados para ajudar a esclarecer a dúvida.
Referências
- Strongyloidiasis – UpToDate.
- Strongyloidiasis – Gastroenterology & hepatology.
- Parasites – Strongyloides – Centers for Disease Control and Prevention (CDC).
- Strongyloidiasis – World Health Organization (WHO).
- Strongyloidiasis – Medscape.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.





Deixe um comentário