O que é o refluxo gastroesofágico?
A doença do refluxo gastroesofágico, conhecida também pela sigla DRGE, ocorre quando o conteúdo presente no estômago retorna inapropriadamente para o esôfago de forma crônica e repetida, levando à lesão deste órgão por exposição a substâncias ácidas.
A DRGE está muito associada à hérnia de hiato, que é a protusão de uma parte do estômago em direção ao tórax.
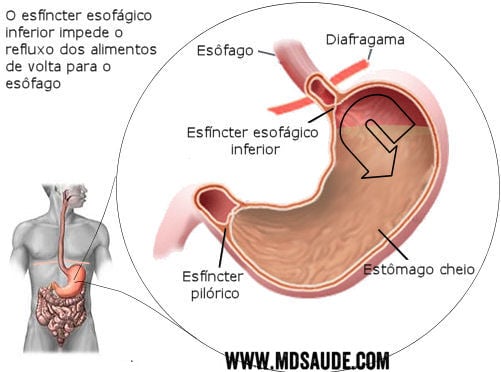
O esôfago é um órgão oco, uma espécie de tubo que liga a boca ao estômago; possui cerca de 40 cm de extensão, desce por todo o tórax e desemboca no estômago, já dentro da cavidade abdominal. Na junção entre o esôfago e o estômago existe um esfíncter, chamado esfíncter esofágico inferior (EEI), uma estrutura muscular em forma de anel que controla a entrada de alimentos no estômago e impede o retorno do mesmo para o esôfago.
O esfíncter é uma espécie de porta, isolando o esôfago do estômago. Ele abre-se para deixar a comida passar e fecha-se logo após para evitar que ela retorne.
O esfíncter esofágico inferior localiza-se logo abaixo do diafragma, que é a estrutura que separa o tórax do abdômen. Quando o esfíncter funciona corretamente, ele impede que o conteúdo dentro do estômago retorne para o esôfago, mesmo quando deitamos ou ficamos de cabeça para baixo.
Apesar da presença do esfíncter, é normal que esporadicamente alimentos refluam para o esôfago, podendo chegar até à boca, principalmente após ingestão de grande quantidade de comida. Normalmente, é um bolo alimentar que sobe com uma sensação de queimação e deixa a boca com gosto ácido. O refluxo pode ocorrer quando comemos muito e dilatamos o estômago, aumentando a pressão em seu interior.
Nem todo refluxo chega à boca, muitas vezes se restringe ao esôfago e leva apenas à sensação de azia, quando muito. O refluxo pode permanecer uma doença silenciosa por muito tempo.
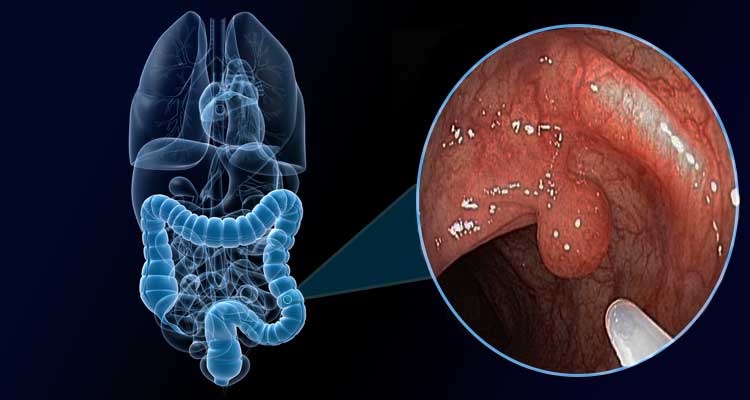
O estômago é recoberto por uma mucosa resistente a extrema acidez do suco gástrico, o que não ocorre com o esôfago. Toda vez que há um refluxo do conteúdo estomacal para o esôfago, ele sofre pela acidez do mesmo.
Como a mucosa do esôfago não tem proteção para substâncias ácidas, pessoas que apresentam refluxo com frequência, ao longo do tempo, desenvolvem lesões tipo queimaduras, levando à esofagite (inflamação do esôfago).
Como surge
O refluxo gastroesofágico ocorre sempre que o esfíncter esofágico inferior apresenta defeito no seu funcionamento. Isto acontece por vários motivos:
- Quando comemos muito e dilatamos o estômago, o anel esfincteriano tem maior dificuldade em fechar-se.
- Algumas substâncias parecem colaborar para um maior relaxamento do esfíncter. Entre elas, o cigarro, refrigerantes e bebidas alcoólicas (falarei com mais detalhes à frente).
- Pessoas obesas também apresentam alteração no funcionamento do esfíncter.
- Na gravidez, pelas alterações mecânicas e hormonais que ocorrem durante a gestação, também ocorre um relaxamento do EEI, favorecendo o aparecimento do refluxo gastroesofágico.
Todavia, o principal fator relacionado à DRGE é a hérnia de hiato (ou hérnia hiatal).
O que é a hérnia de hiato?
Chamamos hérnia toda protusão de uma estrutura ou órgão através de um orifício. Em outras palavras: toda vez que um órgão sai da posição normal e “escorrega” através de uma abertura para dentro de outro local chamamos herniação.
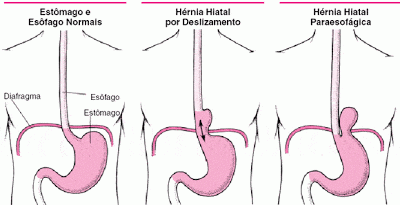
A hérnia de hiato é a protusão de parte do estômago para o tórax, através do orifício do diafragma. Veja a ilustração abaixo.
A hérnia hiatal por deslizamento (imagem do meio) é a mais comum e corresponde a 95% dos casos. Reparem que quando ocorre a herniação de parte do estômago para o tórax, o esfíncter esofagiano que ficava logo abaixo do diafragma também é levado junto para cima. Deste modo, ele não consegue mais funcionar corretamente.
Ainda não sabe exatamente o que causa a hérnia de hiato.
Sintomas
Agora que já sabemos o que é uma hérnia de hiato e o que é refluxo gastroesofágico, podemos entender os seus principais sintomas.
Pirose ou azia: é a sensação de queimação ou calor no peito, normalmente irradiada desde a parte superior do abdômen até a garganta. Costuma ocorrer após alimentação, quando o estômago cheio favorece o refluxo.
Regurgitação: é o retorno do conteúdo alimentar até a boca, com gosto ácido e azedo. Regurgitações frequentes podem levar a lesões erosivas dos dentes. Náuseas e vômitos são incomuns, mas podem ocorrer em alguns pacientes.
Dor no peito: alguns pacientes apresentam dor torácica que pode lembrar a dor de angina.
Tosse, rouquidão e asma: o refluxo de material ácido para a parte inferior da garganta pode levar em alguns casos a tosse crônica e alterações na voz. Em pessoas susceptíveis, o refluxo gastroesofágico pode desencadear crises de asma.
Dor de garganta: dores de garganta crônicas, sem causa aparente e sem outros sinais de infecção, como febre, podem ser sinal de doença do refluxo gastroesofágico.
Excesso de saliva: alguns pacientes com refluxo queixam-se de salivação excessiva.
Complicações
A exposição contínua de material ácido no esôfago leva, a longo prazo, às complicações da DRGE. São elas:
Ulcerações: a presença de esofagite grave pode levar a úlceras e erosões na parede do esôfago, causando grande desconforto para engolir.
Estenose do esôfago: a inflamação do esôfago pode ser tão grande que o edema (inchaço) formado no local pode dificultar a passagem de alimentos. O doente queixa-se de sensação de bolo na garganta e de impactação dos alimentos ingeridos.
Dismotricidade esofágica: o esôfago é um órgão muscular que, através de contrações sequenciais, empurra o alimento ingerido em direção ao estômago. Ao contrário do que possa parecer, não é a gravidade que leva a comida para baixo. Ela com certeza ajuda, mas podemos engolir de cabeça para baixo que, ainda assim, a comida chega ao estômago.
Com a inflamação crônica causada pela agressão ácida, a inervação e a musculatura do esôfago começam a ter dificuldades na sincronização dos movimentos, dificultando o transporte de alimentos da boca ao estômago, colaborando também para os sintomas de impactação e bolo na garganta.
Esôfago de Barrett: a agressão crônica às células do esôfago pelo ácido estomacal faz com que elas sofram transformações e passem a ter características de células intestinais. A essa alteração estrutural do tecido esofagiano damos o nome de esôfago de Barrett. As células alteradas apresentam maior risco de transformação em câncer, podendo levar ao adenocarcinoma do esôfago. Portanto, um refluxo contínuo, que provoca esofagite, é um fator de risco para câncer do esôfago.
Diagnóstico
O diagnóstico da doença do refluxo gastroesofágico pode ser baseado apenas no quadro clínico nos pacientes que apresentam os sintomas clássicos, como pirose ou regurgitação frequente.
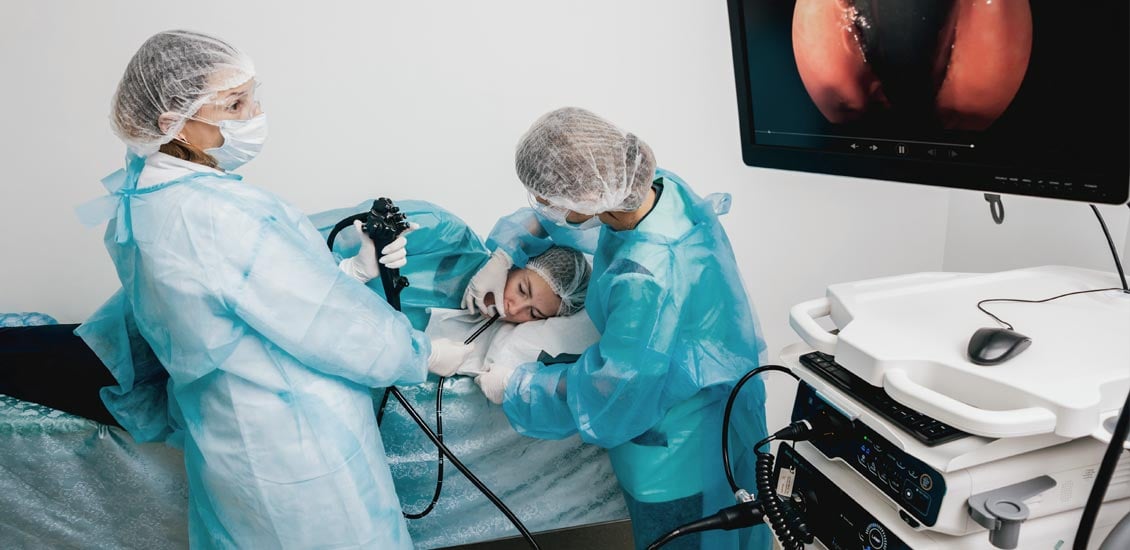
No entanto, os pacientes podem necessitar da endoscopia digestiva alta se tiverem sinais de alarme ou fatores de risco para o esôfago de Barrett. São eles:
- Evidência de hemorragia digestiva.
- Anemia por deficiência de ferro.
- Perda de apetite.
- Perda de peso inexplicável.
- Dificuldade em engolir (disfagia).
- Vômitos persistentes.
- Duração da DRGE por pelo menos 5 a 10 anos.
- Idade 50 anos ou mais.
- Hérnia hiatal.
- Obesidade.
- Refluxo predominantemente noturno.
- Uso de tabaco (passado ou atual).
- Parente de primeiro grau com esôfago de Barrett ou adenocarcinoma.
O refluxo e a esofagite são frequentemente diagnosticados por endoscopia digestiva alta. No entanto, é importante ressaltar que até 25% dos pacientes com refluxo podem tê-lo de forma leve, sem que a endoscopia digestiva apresente alterações.
Uma endoscopia normal não exclui o diagnóstico de DRGE. Nesses casos, está indicada a realização de uma pHmetria esofágica.
O monitoramento do pH esofágico é a melhor maneira de detectar o ácido gástrico no esôfago. Os dois tipos de pHmetria esofágica são:
- pHmetria por cateter: o médico passa um cateter fino e flexível pelo nariz e no esôfago para medir o refluxo gástrico.
- Cápsula da pHmetria: o médico usa um endoscópio para colocar uma pequena cápsula com comunicação wireless no revestimento do esôfago para medir o refluxo gástrico.
Gravidade da esofagite
Existem duas classificações que visam graduar a gravidade das lesões no esôfago a partir dos achados na endoscopia digestiva alta:
- Classificação de Savary-Miller: varia de 0 a 5. Quanto maior o grau, mais grave é a lesão, sendo o grau 5 indicativo de esôfago de Barret.
- Classificação de Los Angeles: varia de A a D, sendo A a lesão mais simples e D a mais grave.
Tratamento
O tratamento do refluxo depende do grau do mesmo. Casos leves podem ser tratados apenas com mudanças dos hábitos de vida, enquanto os casos mais graves são tratados com medicamentos e podem necessitar de correção cirúrgica.
Alterações nos hábitos de vida
Algumas medidas podem ajudar a controlar os sintomas da DRGE. São elas:
- Elevação da cabeceira da cama. Pode-se colocar algum livro ou bloco em baixo dos pés da cama para elevar a cabeceira em uns 20 cm. Pessoas com EEI incompetente apresentam piora do refluxo ao deitar, quando a gravidade já não mais dificulta o conteúdo gástrico de alcançar o esôfago. Portanto, uma cama levemente inclinada reduz a intensidade do refluxo.
- Não se deitar por pelo menos 1,5 a 2 horas após as refeições. Evite comer grandes quantidades de uma só vez. Quanto mais cheio fica o estômago, maior é o risco de refluxo.
- Alguns alimentos pioram os sintomas de quem tem DRGE, entre eles: álcool, refrigerantes, frituras, pimenta, chocolate, sucos cítricos e molho de tomate.
- Evitar cigarro.
- Emagreça se estiver acima do peso.
- Mastigar chicletes após as refeições reduz os sintomas em alguns pacientes.
- Não utilize roupas apertadas na barriga para evitar o aumento da pressão intragástrica e do gradiente de pressão gastroesofágica.
Medicamentos para refluxo gastroesofágico
Aqueles com sintomas moderados ou nos quais as medidas educacionais não surtiram efeito devem ser tratados com medicamentos de modo a impedir uma esofagite mais grave e o aparecimento do esôfago de Barret.
Os inibidores da bomba de prótons (IPB) são fármacos que diminuem a secreção de ácido pelo estômago, diminuindo assim o risco de lesão do esôfago naqueles com refluxo. Os mais conhecidos são: omeprazol, lansoprazol, esomeprazol e pantoprazol.
A ranitidina pertence a outra classe de fármacos, mas também reduz a acidez estomacal. Porém, sua potência é inferior a dos inibidores de bomba de prótons. É uma opção válida nos casos mais leves.
O tempo mínimo de tratamento é de 8 semanas.
Os antiácidos ajudam a aliviar os sintomas, no entanto, como não previnem a DRGE, seu papel é limitado ao uso intermitente (sob demanda) para alívio dos sintomas.
Os antiácidos normalmente contêm uma combinação de trissilicato de magnésio, hidróxido de alumínio ou carbonato de cálcio, que neutralizam o pH gástrico e, assim, diminuem a exposição da mucosa esofágica ao ácido gástrico durante os episódios de refluxo.
Os antiácidos começam a aliviar a azia em cinco minutos, mas têm um efeito de curta duração, de apenas 30 a 60 minutos.
O sucralfato (sulfato de sacarose de alumínio) é um agente que adere à superfície da mucosa do esôfago e do estômago, promove a cicatrização e protege contra a lesão péptica por mecanismos que não são totalmente compreendidos. No entanto, dada a curta duração de ação e eficácia limitada em comparação com os IBP, o uso de sucralfato é limitado ao tratamento da DRGE na gravidez.
Pacientes com esofagite erosiva grave (graus C e D de Los Angeles) na endoscopia inicial devem ser submetidos à endoscopia de acompanhamento após um curso de 2 meses de terapia com IBP para avaliar a cicatrização e descartar o esôfago de Barrett.
Cirurgia para refluxo
A cirurgia para restabelecer a competência do EEI pode ser necessária nos pacientes que não respondam às medidas acima e mantenham sintomas intensos. Doentes com esofagite grave, estenose do esôfago ou com esôfago de Barrett também são candidatos à cirurgia.
Referências
- Clinical manifestations and diagnosis of gastroesophageal reflux in adults – UpToDate.
- Medical management of gastroesophageal reflux disease in adults – UpToDate.
- Hiatus hernia – UpToDate.
- Surgical management of gastroesophageal reflux in adults – UpToDate.
- Acid Reflux (GER & GERD) in Adults – The National Institute of Diabetes and Digestive and Kidney Diseases.
- Gastroesophageal Reflux Disease – Medscape.
- Feldman M, et al. Gastroesophageal reflux disease. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology, Diagnosis, Management. 10th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.
- Townsend CM Jr, et al. Gastroesophageal reflux disease and hiatal hernia. In: Sabiston Textbook of Surgery: The Biological Basis of Modern Surgical Practice. 20th ed. Philadelphia, Pa.: Elsevier; 2017.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.







Deixe um comentário