O que é o hepatograma?
Chamamos hepatograma o conjunto de elementos dosados no sangue que fornecem indicações sobre o funcionamento do fígado e das vias biliares. O hepatograma pode também ser chamado provas de função hepática.
O hepatograma consiste no doseamento das seguintes substâncias:
- AST (aspartato aminotransferase) e ALT (alanina aminotransferase), antigamente chamada TGO (transaminase glutâmica oxalacética) e TGP (transaminase glutâmica pirúvica), respectivamente*.
- Fosfatase alcalina.
- GGT ou Gama GT (Gama glutamil transpeptidase).
- Bilirrubinas (direta, indireta e total).
- TAP (tempo de protrombina ativada) ou TP (tempo de protrombina) e INR.
- Albumina.
- 5′ nucleotidase (5’NTD).
- LDH (lactato desidrogenase).
* TGO e AST, assim como TGP e ALT, são siglas diferentes para a mesma enzima. Para não criar confusão, usarei a partir de agora apenas as siglas TGO e TGP, que ainda são as mais usadas.
Em geral, nos pacientes assintomáticos e sem doença do fígado conhecida, apenas os quatro primeiros elementos costumam ser solicitados (TGO, TGP, Fosfatase alcalina e Gama GT) como exames de rastreio para identificação de alguma doença oculta do fígado e/ou das vias biliares.
Já nos pacientes sabidamente com problemas hepáticos, a dosagem de todos os itens se faz necessária para uma melhor avaliação da função do fígado.
O que são as transaminases (TGP e TGO)?
As transaminases ou aminotransferases são enzimas presentes nas células do nosso organismo, responsáveis pela metabolização de algumas proteínas. As duas principais aminotransferases são a TGO (transaminase glutâmica oxalacética) e a TGP (transaminase glutâmica pirúvica).
Essas enzimas estão presentes em várias células do nosso corpo e ambas apresentam-se em grande quantidade nos hepatócitos (células do fígado).
Toda vez que células que contenham TGO e/ou TGP sofrem lesão, essas enzimas “vazam” para o sangue, aumentando a sua concentração sanguínea. Portanto, é fácil entender por que doenças do fígado, que cursam com lesão dos hepatócitos, cursam com níveis sanguíneos elevados de TGO e TGP.
A TGO está presente também nas células dos músculos e do coração, enquanto a TGP é encontrada quase que somente nas células do fígado. A TGP é, portanto, mais específica para doenças do fígado que a TGO.
Há algumas décadas, quando ainda não existiam os atuais marcadores de infarto do miocárdio, usávamos a TGO como um marcador de lesão do coração nos doentes com suspeita de isquemia cardíaca. Por uma razão óbvia, nesses casos, apenas a TGO se elevava, permanecendo a TGP em níveis normais, já que está última praticamente só existe no fígado.
Como as duas enzimas estão presentes em quantidades semelhantes nas células do fígado, as doenças deste órgão cursam com elevação tanto da TGO quanto da TGP.
As principais doenças que causam elevação das transaminases são:
- Hepatites virais.
- Cirrose hepática.
- Esteato-hepatite.
- Abuso de bebidas alcoólicas.
- Lesão do fígado por drogas e medicamentos (hepatite medicamentosa).
- Insuficiência cardíaca.
- Isquemia do fígado (hepatite isquêmica).
- Câncer do fígado.
- Doenças musculares.
- Hepatite autoimune *.
- Doença de Wilson *.
- Deficiência de alfa-1-antitripsina *.
- Hemocromatose *.
* Doenças raras que frequentemente cursam com lesão hepática e aumento da TGO e TGP.
Valores da TGO e TGP
Os valores normais variam de laboratório para laboratório, ficando, porém, o limite superior sempre ao redor de 40 e 50 U/L.
- Valores até três vezes maiores que o limite são inespecíficos e podem significar lesão de outros órgãos que não o fígado. Lesões musculares e hipotireoidismo são causas possíveis de pequenas elevações, principalmente da TGO. Lesões das vias biliares também podem cursar com pequenos aumentos das transaminases, normalmente associados a grandes elevações da GGT e fosfatase alcalina (explico mais adiante).
- TGO e TGP acima de 150 U/L sugerem fortemente que há algum processo em curso provocando morte das células do fígado.
- TGO e TGP maiores que 1000 U/L são causadas habitualmente por hepatites virais, hepatites por drogas (mais comum é intoxicação por paracetamol) ou hepatite isquêmica.
Além do valor absoluto das transaminases, outra dica é comparar a relação entre a TGO e TGP.
Normalmente, a relação TGO/TGP é igual 0,8, ou seja, a TGP costuma ser ligeiramente maior que a TGO.
Na hepatite por abuso de álcool, a TGO eleva-se mais, tornando-se, pelo menos, duas vezes maior que a TGP (TGO/TGP > 2). Já nos casos de cirrose, os valores costumam ficar semelhantes (TGO/TGP = 1).
Obviamente isso são apenas dicas que orientam o caminho a seguir na investigação diagnóstica. Esses dados sozinhos não estabelecem nenhum diagnóstico.
É importante salientar ser perfeitamente possível ter uma doença hepática crônica e possuir transaminases normais. Isso é muito comum em pessoas com hepatite C crônica, por exemplo. Portanto, a ausência de alterações na TGO e TGP não descarta doenças do fígado.
A LDH é uma enzima presente em vários tecidos do corpo. Nos casos de lesão hepática, seus valores também aumentam. Ela, porém, é muito menos específica para o fígado do que a TGO e TGP. Mas é sempre mais um dado a ser considerado.
O que são Fosfatase alcalina (FA) e Gama GT (GGT)?
Enquanto as transaminases são usadas para avaliar lesões das células do fígado, a fosfatase alcalina e a Gama GT são enzimas que se elevam quando há lesão das vias biliares.
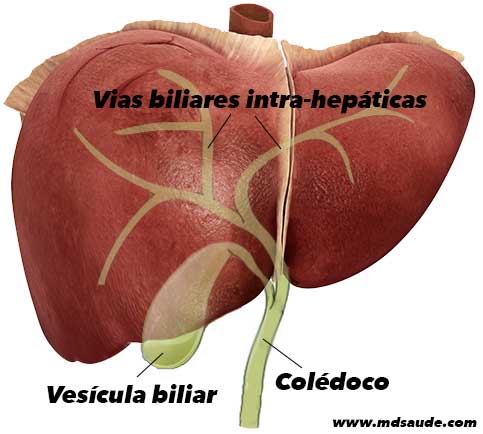
Repare na ilustração acima. O fígado produz a bile, que é drenada pelas vias biliares. A árvore biliar nasce no fígado e sua ramificações terminam se juntando, formando um ducto biliar comum, já fora do fígado, chamado colédoco.
A GGT e a fosfatase alcalina são enzimas presentes nas células das vias biliares, e analogamente ao TGO e TGP, a lesão dessas células causa a elevação de suas enzimas no sangue.
Porém, a GGT e a FA não são tão específicas para as vias biliares quanto a TGO e, principalmente, a TGP são para o fígado. A fosfatase alcalina pode ser encontrada abundantemente em vários outros órgãos, principalmente nos ossos, placenta e intestinos. A Gama GT também encontra-se no coração, no pâncreas e no próprio fígado.
Em geral, o que sugere lesões das vias biliares é a elevação concomitante de ambas enzimas. As principais patologias que cursam com elevação conjunta de GGT e fosfatase alcalina são:
- Obstrução das vias biliares.
- Cirrose biliar primária.
- Colangite (infecção das vias biliares).
- Câncer das vias biliares.
- Uso de alguns medicamentos (corticoides, barbitúricos e fenitoína).
Abuso de bebidas alcoólicas costuma causar uma elevação maior da GGT do que a fosfatase alcalina. Um doente com elevação de TGO maior que TGP e da GGT maior que da fosfatase alcalina, provavelmente tem uma doença hepática causada por álcool.
Doenças do fígado que causem lesão das vias biliares intra-hepáticas podem cursar com elevação da TGO, TGP e também de GGT e FA. Do mesmo modo, obstruções das vias biliares que cursem com lesão do fígado também podem se apresentar com elevação dessas 4 enzimas.
A 5′-Nucleotidase (5NT) é outra enzima presente nas vias biliares, semelhante à GGT. Seu aumento tem o mesmo significado. Esse exame, porém, é bem menos utilizado que a FA e a GGT.
Valores normais de fosfatase alcalina e Gama GT
Os valores normais de fosfatase alcalina podem variar ligeiramente dependendo do laboratório e dos métodos utilizados para o teste. No entanto, de forma geral, os valores de referência para adultos costumam estar entre 30 a 120 unidades por litro (U/L) ou 0,50 a 2,00 microkat/L.
Os valores normais de GGT também podem variar levemente conforme o laboratório e o método de análise, mas geralmente os valores de referência se situam em torno de:
- Homens: 9 a 48 unidades por litro (U/L).
- Mulheres: 7 a 32 unidades por litro (U/L).
O que são as bilirrubinas?
As bilirrubinas são restos da destruição das hemácias velhas e defeituosas realizada pelo baço, órgão localizado no quadrante superior esquerdo do abdômen.
A bilirrubina produzida no baço é transportada pelo sangue até o fígado, onde é processada e eliminada na bile. A bile é lançada no intestino, participa da digestão, e é posteriormente eliminada nas fezes (daí a sua cor marrom).
A bilirrubina do baço é chamada bilirrubina indireta, enquanto a transformada no fígado é a bilirrubina direta.
Nas análises de sangue conseguimos dosar os dois tipos de bilirrubinas. Consoante o tipo que se apresenta aumentado, podemos ter ideia da sua causa.
Se, por exemplo, tivermos alguma doença que aumente a destruição das hemácias (hemólise), teremos um aumento da bilirrubina indireta no sangue. Do mesmo modo, se o nosso fígado encontra-se doente e não funciona bem, a transformação de bilirrubina indireta em direta fica prejudicada, causando o acumulo da primeira.
Algumas pessoas apresentam alterações genéticas e são incapazes de conjugar a bilirrubina indireta em direta. A alteração mais comum é a síndrome de Gilbert que está presente em até 7% da população. Frequentemente, essa síndrome é descoberta por acaso ao se solicitar o hepatograma. (leia: SÍNDROME DE GILBERT, CRIGLER-NAJJAR e DUBIN-JOHNSON).
Por outro lado, temos os casos em que a bilirrubina é transformada em direta, mas o fígado não consegue eliminá-la, fazendo com que a mesma se acumule no sangue. Isto pode ocorrer nos casos de obstrução do colédoco, seja por pedra ou por neoplasias.
Em casos de hepatite aguda pode ocorrer edema das vias biliares intra-hepáticas e dificuldade das células do fígado em excretar a bilirrubina direta.
A bilirrubina total é a soma da direta com a indireta. Toda vez que seu valor sanguíneo for maior que 2 mg/dL, o paciente costuma apresentar-se com icterícia (pele amarelada), que é a manifestação clínica da deposição de bilirrubina na pele.
Quando a icterícia ocorre por aumento da bilirrubina direta, isso significa que a mesma não consegue chegar aos intestinos. É comum que as fezes fiquem bem claras, quase brancas, pela falta de excreção do seu pigmento.
Outras dosagens da prova de função hepática
Uma vez estabelecido o diagnóstico de lesão no fígado, é possível ter uma ideia do grau de falência hepática. As duas principais dosagens para esse fim são a albumina e o TAP (TP).
A albumina é uma proteína produzida no fígado e a queda nos seus valores sanguíneos podem indicar má função hepática.
Do mesmo modo, o fígado também participa na produção de vitamina K que está envolvida no processo de coagulação do sangue. Pessoas com falência hepática apresentam maior dificuldade em coagular o sangue, o que pode ser aferido pela dosagem do TAP (TP) ou pelo INR.
Referências
- Alanine Aminotransferase (ALT) – Lab Tests Online.
- Aspartate Aminotransferase (AST) – Lab Tests Online.
- Liver Panel – Lab Tests Online.
- Approach to the patient with abnormal liver biochemical and function tests – UpToDate.
- Liver biochemical tests that detect injury to hepatocytes – UpToDate.
- Enzymatic measures of cholestasis (eg, alkaline phosphatase, 5′-nucleotidase, gamma-glutamyl transpeptidase) – UpToDate.
- Evaluation of abnormal liver biochemical test results: Does the hare finally beat the tortoise? – Journal of Hepatology.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.








Deixe um comentário