O que é derrame pleural?
O derrame pleural, popularmente conhecido como “água na pleura” ou “água no pulmão”, é o nome dado ao acúmulo anormal de líquidos na pleura, uma fina membrana que envolve o pulmão.
O derrame pleural não é uma doença em si, mas sim uma manifestação comum de várias doenças diferentes. Sendo assim, uma vez diagnosticada a presença de derrame pleural, o próximo passo é investigar a sua causa.
Neste texto abordaremos as causas, sintomas, formas de diagnóstico e opções de tratamento do derrame pleural.
O que é a pleura?
Assim como a meninge é a membrana que envolve o cérebro e o pericárdio é a membrana que envolve o coração, a pleura é o nome dado à membrana que envolve os pulmões.
Nota: dizer pleura do pulmão é um pleonasmo já que não existe nenhuma outra pleura, a não ser aquela que envolve o pulmão. O termo correto é simplesmente pleura.
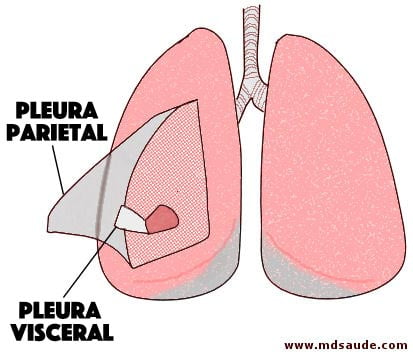
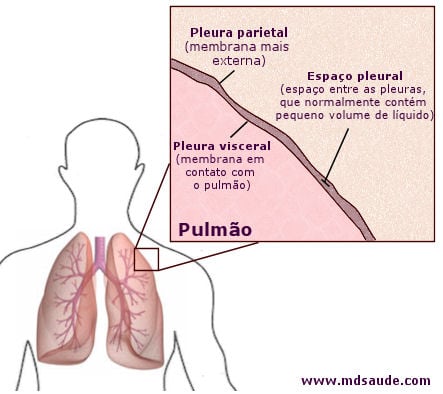
A pleura é composta por duas camadas, a pleura visceral, que é a camada interior e fica colada ao pulmão, e a pleura parietal, camada mais externa que fica em contato com as estruturas anatômicas ao redor dos pulmões.
Entre as duas camadas de pleura existe um espaço mínimo, de 20 micrômetros (0,02 milímetro), chamado de cavidade pleural, ou espaço pleural. Dentro dele encontra-se uma pequeníssima lâmina de líquido, que faz papel de lubrificante, impedindo o atrito entre as duas camadas de pleura quando os pulmões se enchem e quando se esvaziam de ar. Este líquido recebe o óbvio nome de líquido pleural.
O volume normal de líquido dentro da cavidade pleural é de aproximadamente 0,2 ml por kg de peso, ou seja, algo em torno de 12 ml em um indivíduo de 60 kg.
A pleura é altamente vascularizada e o seu líquido é constantemente renovado a uma taxa de 0,6ml/h. Os microvasos sanguíneos e linfáticos que irrigam a pleura são os responsáveis por trazer e levar o líquido pleural, mantendo sempre um volume constante dentro da cavidade. Quando há uma perturbação deste balanço, começa a haver retenção de líquidos no espaço pleural e o derrame se forma.
Tipos e causas de derrame pleural
O derrame pleural é dividido basicamente em dois tipos, sendo esta distinção importante para o estabelecimento da causa.
Transudato
O líquido pleural transudativo é claro e transparente, sem células, com baixa concentração de proteínas, indicando um acúmulo de um líquido semelhante ao líquido pleural normal.
O derrame pleural que se manifesta com líquido tipo transudato é normalmente causado por:
- Insuficiência cardíaca.
- Cirrose.
- Síndrome nefrótica.
- Insuficiência renal avançada.
- Hipotireoidismo descompensado.
- Diálise peritoneal.
Em geral, qualquer doença que evolua com ascite pode também cursar com derrame pleural, pois há comunicação entre a cavidade abdominal e o tórax.
Exsudato
O líquido pleural exsudativo é rico em proteínas e células inflamatórias, tem aparência mais viscosa e opaca, por vezes, com sinais de sangue misturado, podendo nos casos de infecções se apresentar tipicamente como uma coleção de pus.
O derrame pleural que se manifesta com um líquido tipo exsudato, ocorre normalmente por inflamação da pleura, podendo ser causado por vários grupos diferentes de doenças, incluindo infecções, doenças sistêmicas e cânceres. As doenças mais comuns que causam derrame pleural exsudativo são:
- Pneumonia.
- Tuberculose.
- Cânceres com metástases para a pleura.
- Mesotelioma.
- Linfoma.
- Embolia pulmonar.
- Lúpus.
- Artrite reumatoide.
- Outras doenças autoimunes.
- Pancreatite.
- Complicações intra-abdominais, como peritonites ou abscesso.
- Síndrome de hiperestimulação ovariana.
- Radioterapia.
A distinção entre exsudato e transudato é feita através da dosagem de proteínas no líquido, explicada mais abaixo.
Quando ocorre o acúmulo de um líquido francamente purulento, damos o nome de empiema pleural. Existem ainda outros tipos de líquidos que podem se acumular na pleura, tais como:
- Sangue, chamado de hemotórax, que costuma ocorrer nos traumas penetrantes do pulmão.
- Urina, chamado de urinotórax, condição rara que pode ocorrer em obstruções das vias urinária.
- Triglicerídeos e lipídeos, chamado de quilotórax, normalmente causado por obstrução dos vasos linfáticos da pleura.
Sintomas
Quanto maior for o derrame, e quanto mais rápido ele se forma, mais sintomas ele causará.
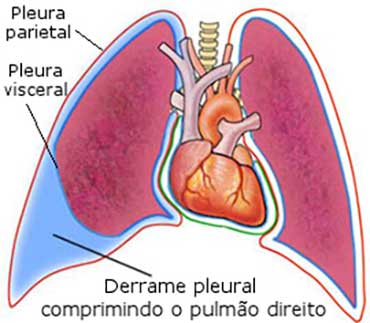
Quando olhamos para a ilustração acima, que demonstra a compressão de um pulmão pelo excesso de líquido pleural, não é difícil entender por que o sintoma mais comum do derrame pleural é a falta de ar, chamada em medicina de dispneia.
Quando o derrame surge subitamente, a falta de ar é mais evidente. Quando ele se forma lentamente, e se associado a outras doenças que também causam falta de ar como insuficiência cardíaca, ele pode passar despercebido por algum tempo.
Alguns derrames pleurais podem ser tão volumosos quanto 4 litros, o que é suficiente para comprimir completamente o pulmão afetado.
Outro sintoma comum do derrame pleural é a dor torácica que costuma ocorrer quando a pleura está irritada. Esta é uma dor em pontada que se agrava toda vez que o paciente respira fundo. Este tipo de dor recebe o nome de dor pleurítica. Muitas vezes há também uma tosse seca irritativa.
A dor e a falta de ar são basicamente os dois sintomas próprios do derrame. Os outros sintomas que normalmente acompanham o quadro costumam ocorrer devido à doença de base, como febre e tosse na pneumonia, tosse com raias de sangue no câncer de pulmão, ascite na cirrose, pernas inchadas na insuficiência cardíaca, e assim por diante.
Diagnóstico
Um exame físico bem feito, com uma boa auscultação dos pulmões, é capaz de sugerir a presença do derrame pleural sempre que houver mais de 300 ml de líquido acumulado. O excesso de líquido se entrepõe ao pulmão e as costas, e os ruídos pulmonares ficam inaudíveis.
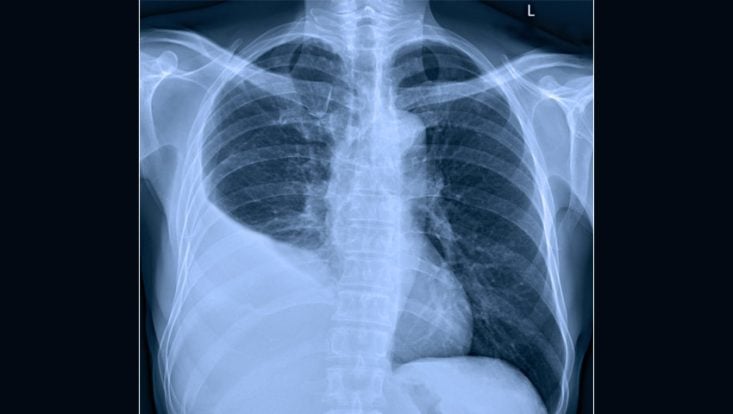
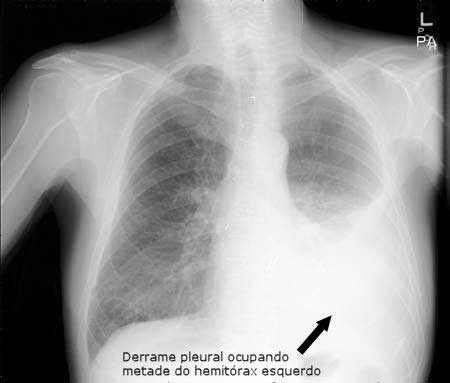
Quando a história clínica e o exame físico sugerem a presença do derrame pleural, a confirmação pode ser feita com uma simples radiografia de tórax.
O derrame pleural se mostra como uma grande mancha branca no local onde deveria estar sendo visto apenas o pulmão cheio de ar.
Para ser detectado pela radiografia simples, o derrame pleural deve ter pelo menos 75 ml de líquido. Quando há dúvidas, uma opção é fazer outra radiografia com o paciente deitado de lado, fazendo com que o líquido escorra ao longo das costelas. Esta técnica permite diagnosticar derrames menores que 50 ml.
Exames como a tomografia computadorizada e a ultrassonografia conseguem detectar coleções de líquidos mínimas, como meros 10 ml.
Uma vez diagnosticado o derrame pleural, a não ser que a sua causa seja óbvia, como em cirróticos com grande ascite, na síndrome nefrótica descompensada ou na insuficiência cardíaca grave, o seu líquido deve ser analisado visando a determinação da sua composição.
O único jeito de se abordar o líquido pleural é através de um procedimento chamado toracocentese, que consiste na inoculação de uma agulha entre as costelas do paciente até se chegar ao espaço pleural. Normalmente colhe-se entre 50 e 100 ml do derrame.
O líquido colhido pode ser analisado de forma a se determinar a presença de exsudato ou transudato, de células cancerígenas e de bactérias.
Além da toracocentese para o diagnóstico, nos casos de derrame pleural volumoso pode-se implantar um pequeno tubo para drenagem de volumes maiores de líquido a fim de desobstruir o pulmão afetado.
As principais complicações da toracocentese são hematomas no local da punção, contaminação do derrame pleural por bactérias da pele e pneumotórax.
Se os exames acima não identificarem a causa do derrame pleural, ainda se pode realizar uma toracoscopia, com introdução de um endoscópio dentro da cavidade pleural para visualização da pleura e dos pulmões e eventual realização de uma biópsia.
Tratamento
Como foi dito no início deste texto, o derrame pleural não é uma doença em si, mas um sinal de uma doença. Portanto, a simples drenagem do líquido é apenas um procedimento paliativo, já que, se a causa não for tratada, a maior hipótese é de que o derrame se forme novamente.
O derrame pleural será resolvido assim que a doença que o está causando for controlada. Infecções são controladas com antibióticos, insuficiência renal com hemodiálise, doenças autoimunes com imunossupressores, etc.
Em algumas situações, quando a doença de base não tem tratamento efetivo, como em muitos casos de cânceres metastáticos, uma opção para se evitar a formação repetida de derrames pleurais é a esclerose da cavidade pleural. Injeta-se uma substância irritante dentro da pleura causando uma grande cicatrização da mesma e aderência dos folhetos parietal e visceral, eliminado assim, o espaço pleural.
Referências
- Pleural Effusion – U.S. National Library of Medicine (NIH).
- The management of benign non-infective pleural effusions – European Respiratory Society.
- Pleural effusion: diagnosis, treatment, and management – Open access emergency medicine.
- Mechanisms of pleural liquid accumulation in disease – UpToDate.
- Diagnostic evaluation of a pleural effusion in adults: Initial testing – UpToDate.
- Pleural Effusion – Medscape.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.






Deixe um comentário