O que é leishmaniose?
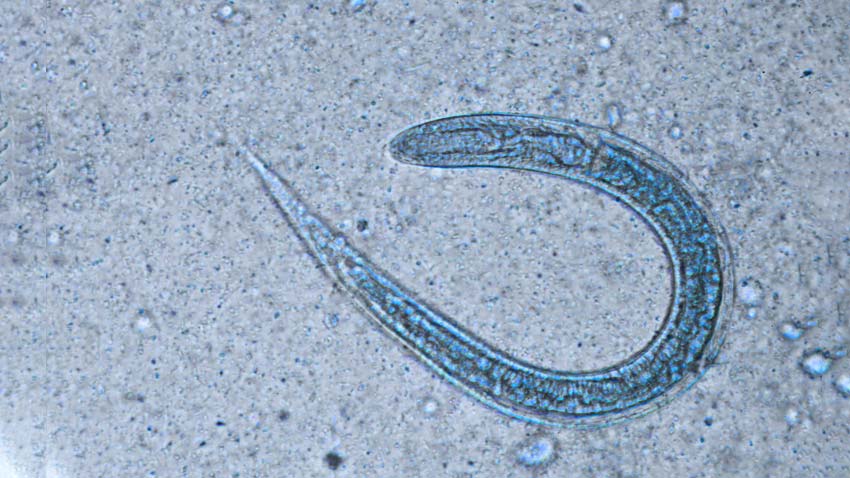
Usamos o termo leishmaniose para definir um conjunto de doenças causadas por parasitos do gênero Leishmania. Estes parasitos estão presentes em quase todos os continentes, com exceção da Austrália e Antártica, já tendo sido identificadas mais de 20 espécies.
A leishmaniose é caracterizada pela OMS (organização mundial de saúde) como uma das seis doenças infecciosas mais importantes do mundo. Estima-se que sejam acometidas todos os anos cerca de 2 milhões de pessoas.
Apesar da imensa quantidade de pacientes infectados, a Leishmaniose é considerada uma doença negligenciada pela indústria farmacêutica, por acometer majoritariamente populações menos favorecidas, ou seja, com menor poder de compra e menor potencial de gerar lucros a essas empresas. No Brasil a leishmaniose está presente em todos os estados.
Transmissão
Apesar de infectarem primariamente animais, o homem pode ser contaminado se estiver presente em uma área endêmica, seja como turistas ou como residentes.
A transmissão da doença se dá através da picada de um inseto, o flebótomo do gênero Lutzomyia, que é pequeno o suficiente para atravessar malhas de mosquiteiros e telas. Ele recebe diversos nomes de acordo com a região onde é encontrado, como mosquito palha, tatuquira, birigüi, cangalhinha, asa branca, asa dura e palhinha.
O flebótomo parece um mosquito, mas é um inseto de família diferente.
Não há transmissão direta de pessoa para pessoa. A leishmaniose é uma zoonose. O mosquito só transmite a leishmania se tiver picado um animal infectado.
As fontes de infecção são principalmente animais silvestres infectados, mas o cão doméstico pode servir também como hospedeiro (usamos este termo para designar o ser infectado). Quando o homem é picado pelo inseto que carrega a leishmania, pode desenvolver dois tipos de doença: a leishmaniose tegumentar (que acomete a pele e as mucosas) ou a leishmaniose visceral ou calazar (que acomete os órgãos internos). O que define se o paciente terá a forma cutânea ou a forma visceral é o tipo de leishmania que o contamina.
Classificação e sintomas da leishmaniose
Após a picada do mosquito, o protozoário é inoculado em nosso corpo podendo se reproduzir localmente ou se espalhar pelo organismo.
Leishmaniose tegumentar ou forma cutânea
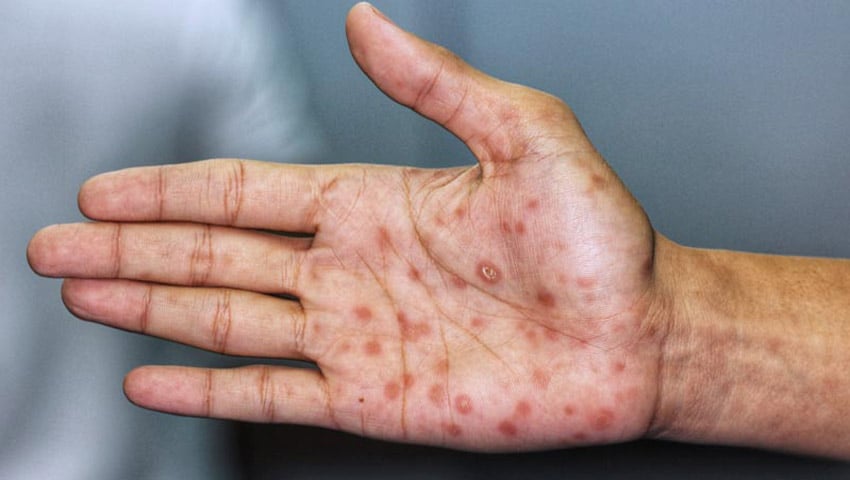
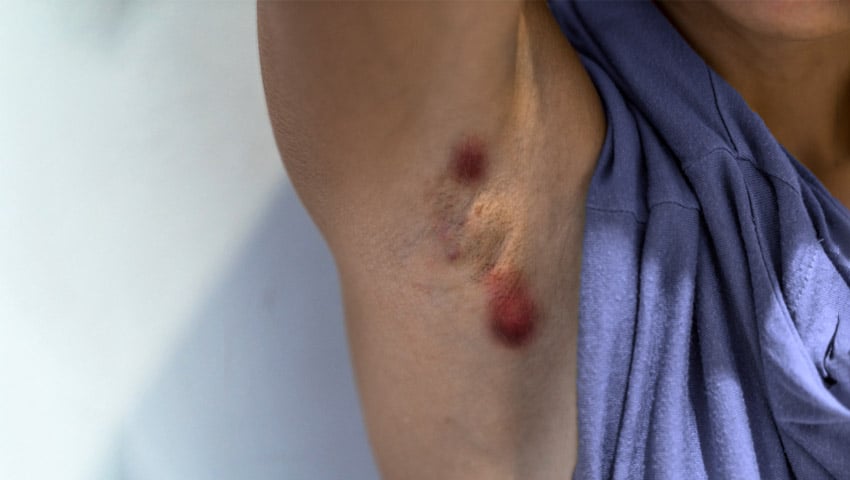
Mais de 90% dos casos do mundo ocorrem na Arábia Saudita, Irã, Afeganistão, Peru e Brasil. É caracterizada pela presença de uma úlcera indolor, nas partes expostas do corpo, com formato arredondado ou ovalado, de tamanho variável (desde milímetros até alguns centímetros) e bordas elevadas. O período de incubação (tempo decorrido entre a picada do inseto e o aparecimento de sintomas) é em torno de 2 a 3 meses, mas pode variar de 2 semanas a dois anos.
1- Leishmaniose forma cutânea localizada: geralmente há resolução espontânea em um espaço de tempo que varia de acordo com a imunidade do hospedeiro e com o tipo de leishmania envolvido. Pode ocorrer mais de uma lesão ao mesmo tempo (até 20 lesões) e geralmente há boa resposta ao tratamento.
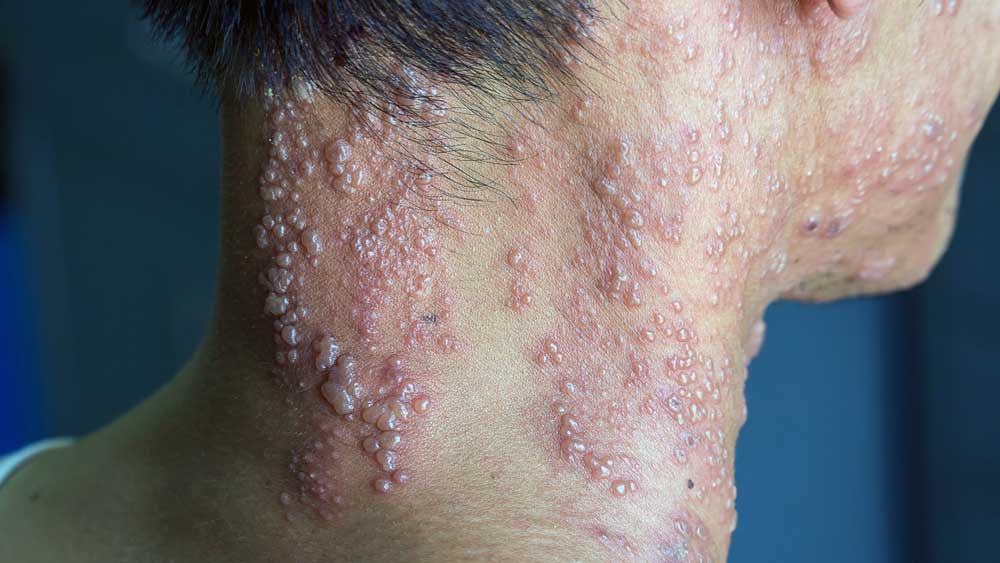
2- Leishmaniose forma cutânea disseminada: é uma forma rara que ocorre em apenas 2% dos casos, caracterizada pelo aparecimento de múltiplas lesões papulares e acneiformes (semelhantes a acne), envolvendo várias partes do corpo, inclusive a face e o tronco, podendo chegar a centenas. Inicialmente há lesões semelhantes às da forma localizada, havendo posteriormente disseminação do parasita através do sangue, levando ao surgimento de lesões distantes da picada em poucos dias. Pode haver febre, dores musculares, mal-estar geral e emagrecimento. É uma forma que apesar de mais extensa também apresenta boa resposta ao tratamento.
No Brasil, esta forma é normalmente causada pela espécie leishmania amazonensis e leishmania braziliensis.
3- Leishmaniose forma cutânea difusa: forma rara e grave, em que o indivíduo não consegue gerar uma resposta imunológica adequada para eliminar o parasito. No Brasil é causada pela espécie leishmania amazonensis.
Não há úlcera, mas sim lesões nodulares ou em placas, cobrindo grandes extensões do corpo, frequentemente associadas a deformidades e que respondem mal ao tratamento. Habitualmente existem grandes quantidades de leishmania nas lesões.
4- Leishmaniose forma mucosa ou muco-cutânea: corresponde a aproximadamente 3 a 5% dos casos de leishmaniose tegumentar. É caracterizada por resposta imunológica exacerbada e ineficaz, com destruição dos tecidos onde se localiza a infecção e má resposta ao tratamento. Acomete as mucosas das vias aéreas superiores (nariz, boca) e é indolor. Geralmente surge após cicatrização de uma lesão cutânea, (tanto espontaneamente como por terapêutica inadequada), através da disseminação do parasito pelo sangue ou vasos linfáticos. Entretanto, pode ocorrer sem evidência de lesão cutânea prévia ou concomitantemente a uma lesão cutânea a distância.
Leishmaniose forma visceral
A leishmaniose forma visceral é uma forma crônica caracterizada pelo acometimento sistêmico (dos órgãos internos) pela leishmania, em oposição aos casos acima descritos, em que a doença é restrita à pele ou mucosas. No Brasil, a leishmania chagasi é o parasita que causa leishmaniose visceral.
O período de incubação varia de 2 a 6 meses. A infecção pode ser oligossintomática (quase ou nenhum sintoma) ou de moderada a grave, levando o paciente à morte.
Nos casos sintomáticos iniciais, há anemia, esplenomegalia (aumento do baço), hepatomegalia (aumento do fígado) e febre.
Se não for diagnosticada e tratada adequadamente, a doença evolui e pode ocorrer emagrecimento significativo, comprometimento da função hepática e renal, febre contínua e redução do número de plaquetas e de leucócitos, levando a sangramento, infecções bacterianas e óbito.
Na foto ao lado, vê-se um rapaz com leishmaniose visceral, onde foi marcado à caneta a área onde se consegue palpar o baço e o fígado. Repare como ambos encontram-se com tamanhos muito aumentados.
Diagnóstico
No caso da Leishmaniose Tegumentar, o aspecto clínico da lesão de pele associado a uma história epidemiológica compatível pode levar ao diagnóstico, mas o ideal é que se utilizem métodos parasitológicos (em que se faz a pesquisa do parasito em um pedaço de tecido) para confirmação.
No caso da Leishmaniose Visceral, o diagnóstico parasitológico pode ser realizado em amostras de medula óssea, fígado, baço e linfonodos.
Intradermoreação de Montenegro
Teste realizado com injeção intradérmica de antígenos (proteínas) de leishmania. Caso o doente já tenha entrado em contato com o parasita (está infectado ou já esteve), ocorre uma reação inflamatória no local da injeção. Pode, portanto, ser positivo após tratamento bem sucedido e negativo na forma cutânea difusa, uma vez que depende da resposta imunológica do indivíduo. Nos casos de calazar, o teste é negativo, tornando-se positivo somente após a cura clínica.
Diagnóstico imunológico:
Utiliza-se a imunofluorescência indireta (RIFI) e o ELISA. Estes testes detectam os anticorpos anti-Leishmania circulantes no sangue de pessoas que já entraram em contato com o parasito. Por isso não devem ser utilizados como critério isolado para diagnóstico na ausência de outros dados clínicos e laboratoriais,
Tratamento
As drogas de primeira escolha para o tratamento da Leishmaniose são os Antimoniais Pentavalentes. Devem ser administrados por via parenteral (ou seja, intra-muscular ou intra-venosa), por uma período mínimo de 20 dias. A dose e o tempo da terapêutica variam com as formas da doença e gravidade dos sintomas.
O seu principal efeito colateral é a indução de arritmias cardíacas e está contra-indicado em mulheres grávidas nos dois primeiros trimestres, doentes com insuficiência hepática e renal e naqueles em uso de drogas anti-arrítmicas.
Outras drogas usadas no tratamento da leishmaniose incluem a anfotericina B, paromomicina e pentamidina.
Há vacinas em desenvolvimento no Brasil, já em fases avançadas.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.





Deixe um comentário