O que é a doença do refluxo gastroesofágico
Chamamos de refluxo ou doença do refluxo gastroesofágico (DRGE) quando o conteúdo ácido do estômago retorna ao esôfago de forma indevida e frequente.
O esôfago é o órgão oco, em forma de tubo, que conecta a boca ao estômago. A mucosa que reveste o esôfago não tem a mesma proteção contra substâncias ácidas que a mucosa do estômago, motivo pelo qual a DRGE frequentemente provoca lesão no mesmo.
Neste artigo falaremos especificamente do refluxo gastroesofágico que ocorre na gravidez. Para saber mais sobre a DRGE e todas as suas principais causas, leia: Doença do refluxo gastroesofágico (DGRE).
Vídeo
Antes de seguirmos em frente com as informações do texto, veja um resumo deste artigo em vídeo produzido pela equipe do MD.Saúde.
DRGE na gravidez
O refluxo é uma condição bastante frequente na gravidez, atingindo entre 45 a 80% das gestantes, sendo a azia a manifestação clínica mais comum.
A maior parte das grávidas começa a ter sintomas de refluxo já no fim do primeiro trimestre e eles vão piorando à medida que a gestação progride.
Por norma, o refluxo gastroesofágico nas grávidas não apresenta grandes complicações, pois sua duração é curta e não costuma haver tempo hábil para o desenvolvimento de esofagite erosiva pela ação do refluxo.
Os sintomas, principalmente a azia, desaparecem após o nascimento do bebê, mas a tendência é que retornem nas gravidezes subsequentes.
Causas
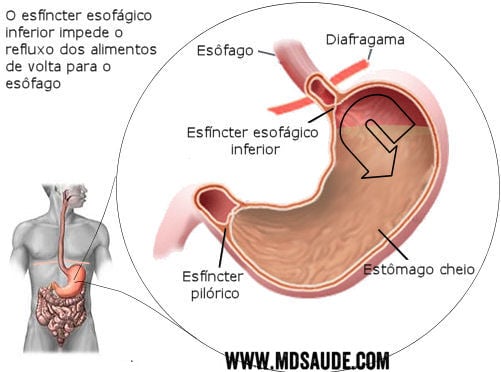
A DRGE na gravidez está relacionada a fatores mecânicos e hormonais que em conjunto promovem a diminuição do tônus do esfíncter inferior do esôfago. O esfíncter é um anel muscular que atua como uma espécie de porta que só se abre quando necessário.
O esfíncter inferior separa o esôfago do estômago. Ele abre-se para deixar a comida passar e fecha-se logo após para evitar que o conteúdo ácido do estômago e os alimentos ingeridos retornem e entrem em contato com o esôfago.
Os hormônios produzidos durante a gestação são essenciais para manter o bem-estar do feto, porém provocam alguns efeitos indesejáveis em outros órgãos.
No caso do refluxo, os hormônios da gestação reduzem a capacidade de contração do músculo do esfíncter inferior do esôfago, que passa a funcionar de forma inadequada, sem fechar completamente. Este efeito se verifica já desde o início do primeiro trimestre.
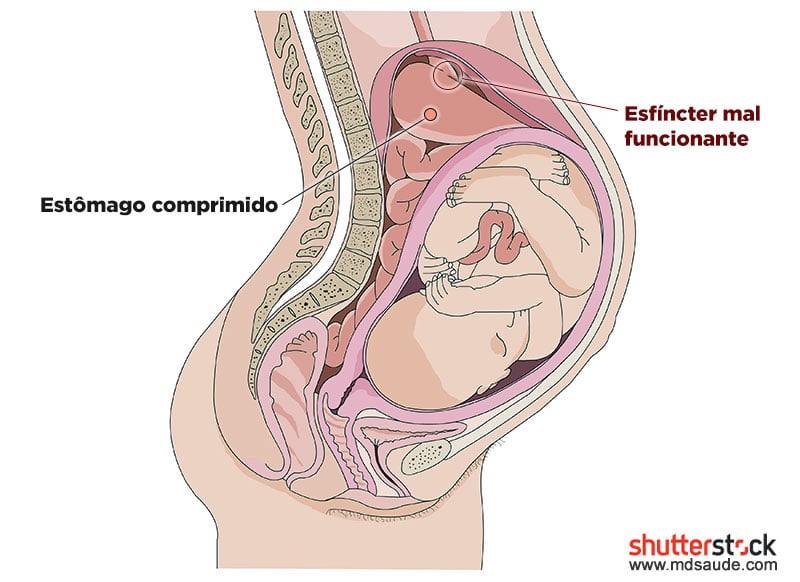
À medida que o útero vai aumentando de tamanho, no segundo e especialmente no terceiro trimestre, ele passa a comprimir o estômago, contribuindo ainda mais para a ocorrência do refluxo gastroesofágico.
A grávida, portanto, apresenta uma incidência maior de refluxo porque ela tem mais dificuldade de reter o conteúdo ácido dentro do estômago e porque o próprio bebê ao crescer começa a “empurrar” o estômago para cima e a comprimi-lo, forçando o conteúdo ácido no seu interior de volta para o esôfago.
Fatores de risco
A gravidez por si só já é um grande fator de risco para o desenvolvimento da doença do refluxo gastroesofágico (DRGE). Há outros fatores que aumentam ainda mais esse risco, tais como:
- Já ter refluxo antes mesmo da gravidez.
- Hérnia de hiato.
- Idade materna avançada (acima de 35 anos).
- Gravidez gemelar.
- Grávida com história de múltiplas gestações.
Sintomas
Os sintomas mais comuns do refluxo gastroesofágico durante a gravidez, em ordem decrescente de frequência, são:
- Azia.
- Regurgitação com gosto ácido na boca.
- Dor em queimação no centro do peito.
- Dor no estômago.
- Sensação de bolo na garganta.
- Dificuldade de engolir.
- Dor de garganta.
- Rouquidão.
- Tosse seca.
- Náuseas e/ou vômitos.
Os três primeiros sintomas listados acima são, de longe, os mais comuns e muitas vezes os únicos que a grávida apresenta.
Complicações
Como já foi mencionado, as complicações associadas à doença do refluxo gastroesofágico na gravidez são extremamente incomuns. No entanto, em casos raros, podem surgir esofagite (inflamação do esôfago), lesão erosiva do esôfago e a constrição do esôfago.
Os sinais de alarme, que apontam para alguma complicação são:
- Vômitos com sangue ou vômito escurecido tipo borra de café.
- Perda de peso significativa, não intencional.
- Dificuldade de engolir ou sensação de que a comida fica impactada e não desce.
- Fezes enegrecidas (sinal de sangue digerido).
- Febre, náuseas, vômitos associadas à azia e regurgitação.
- Dor intensa no peito que não melhora com uso de medicação apropriada.
Diagnóstico
Habitualmente a história clínica e os sintomas são tão característicos que o diagnóstico do refluxo gastroesofágico na gravidez costuma ser feito sem necessidade de recorrer a nenhum exame específico.
A maior parte dos médicos opta por realizar o teste terapêutico, que nada mais é do que prescrever a medicação contra o refluxo e avaliar a resposta à terapêutica. Se houver melhora dos sintomas, considera-se confirmado o diagnóstico.
Entretanto, em situações específicas, especialmente se houver suspeita de alguma complicação associada ao refluxo – como esofagite, hemorragia digestiva ou estreitamento do esôfago – podem ser solicitados exames complementares.
A endoscopia digestiva alta é o exame mais comumente solicitado. Porém, o ideal é esperar até o segundo trimestre para fazê-la, caso possível. Raramente, também é necessário efetuar um exame mais específico para o diagnóstico da DRGE, como a pHmetria esofágica.
Tratamento
A primeira linha de tratamento na DRGE da gravidez é não-medicamentosa, e consiste em mudanças nos hábitos de vida e na alimentação.
Existem medidas simples que podem ser tomadas para reduzir a incidência de azia durante a gestação, como:
- Evitar deitar ou ir dormir nas três horas seguintes à última alimentação.
- Reduzir a ingestão de líquidos junto com as refeições.
- Evitar uso de roupas apertadas.
- Deitar de lado para a esquerda.
- Elevar a cabeceira da cama cerca de 15 a 20 cm (usando blocos de madeira nos pés da cama, por exemplo).
- Comer pequenas quantidades em intervalos menores ao invés de grandes refeições.
- Não fumar.
Evitar alimentos que pioram os sintomas do refluxo
Algumas pessoas referem agravamento com alimentos cítricos, picantes ou muito gordurosos, hortelã, chocolate, cafeína, bebidas alcoólicas ou gaseificadas.
Na prática, a recomendação é que a gestante faça uma dieta específica para o seu caso, reduzindo a ingestão de comidas que despoletam os seus sintomas. O que pode agravar a azia numa gestante pode não fazer diferença para outras e vice-versa.
A forma mais simples de reconhecer os fatores desencadeantes é manter um diário alimentar e ir assinalando os alimentos recentemente ingeridos quando tiver algum sintoma.
Se após a instituição do tratamento não farmacológico a gestante continuar a ter sintomas persistentes de refluxo, deve ser iniciado o tratamento com antiácidos, que aliviam os sintomas rapidamente e podem ser utilizados de acordo com a necessidade da gestante.
Mas atenção, alguns antiácidos são contraindicados na gravidez, como aqueles contendo bicarbonato de sódio (Alka-Seltzer, Eno, Magnésia Bisurada, Sonrisal, Estomazil, Stomaliv, Frusalt, Gaviscon) e trissilicato de magnésio (Kolantyl). Não tome nenhum medicamento sem antes falar com o seu obstetra.
Se os antiácidos não forem eficazes, uma alternativa é o uso de sucralfato, 1g 3x/dia. O sucralfato adere à superfície da mucosa e protege contra a ação do ácido.
A etapa seguinte, caso não exista resposta ao antiácido nem ao sucralfato, é iniciar tratamento com o objetivo de reduzir a produção de ácido pelo estômago. Podem ser prescritos antagonistas dos receptores H2, como a ranitidina, ou inibidores da bomba de prótons, como omeprazol e pantoprazol.
Os inibidores da bomba de prótons são a terapêutica mais eficaz para alívio dos sintomas e cicatrização do esôfago. Os estudos mostram que todos os medicamentos desta classe são seguros para uso na gravidez, mas omeprazol, pantoprazol e lansoprazol são mais frequentemente prescritos e, por isso, existem mais informações a respeito do seu perfil de segurança na gestação.
Referências
- Gastrointestinal diseases during pregnancy: what does the gastroenterologist need to know? – Annals of gastroenterology.
- Heartburn in pregnancy – BMJ clinical evidence.
- Treatment of Gastroesophageal Reflux Disease During Pregnancy – Gastroenterology and hepatology.
- Gastrointestinal Diseases in Pregnancy: Nausea, Vomiting, Hyperemesis Gravidarum, Gastroesophageal Reflux Disease, Constipation, and Diarrhea – Gastroenterology clinics of North America.
- Clinical Practice Guidelines: Pregnancy care 2018 – Australian Government Department of Health.
- WHO recommendations on antenatal care for a positive pregnancy experience – World Health Organization.
- Gastrointestinal Disease and Pregnancy – Medscape.
- The Pregnant Patient: Managing Common Acute Medical Problems – American Family Physician.
- Maternal adaptations to pregnancy: Gastrointestinal tract – UpToDate.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.










Deixe um comentário