O que é blefarite?
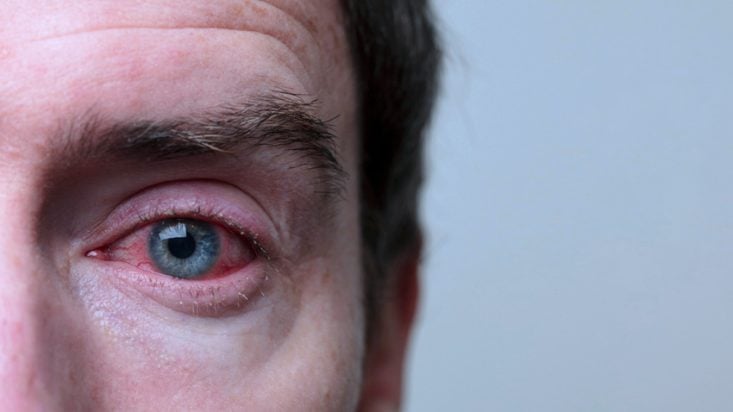
A blefarite é uma doença oftalmológica bastante comum, que se caracteriza por inflamação das margens das pálpebras, onde nascem os cílios.
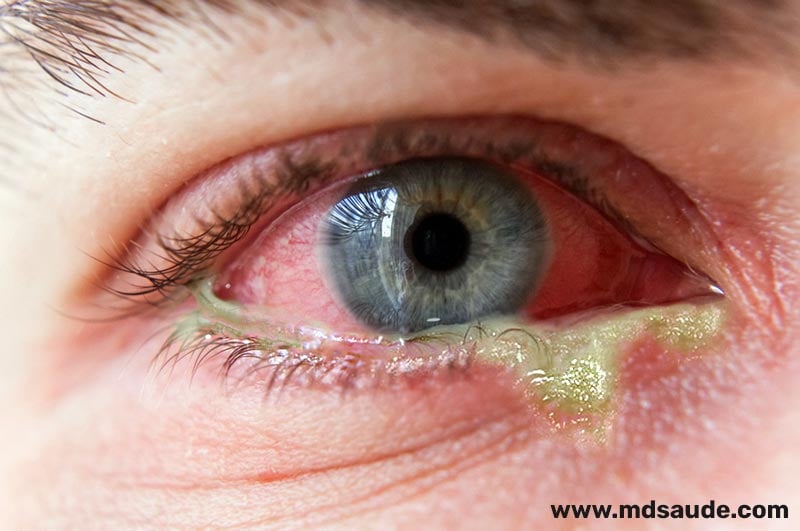
A blefarite tem como sinais e sintomas mais comuns o inchaço e descamação da pele das pálpebras, coceira ocular e vermelhidão dos olhos.
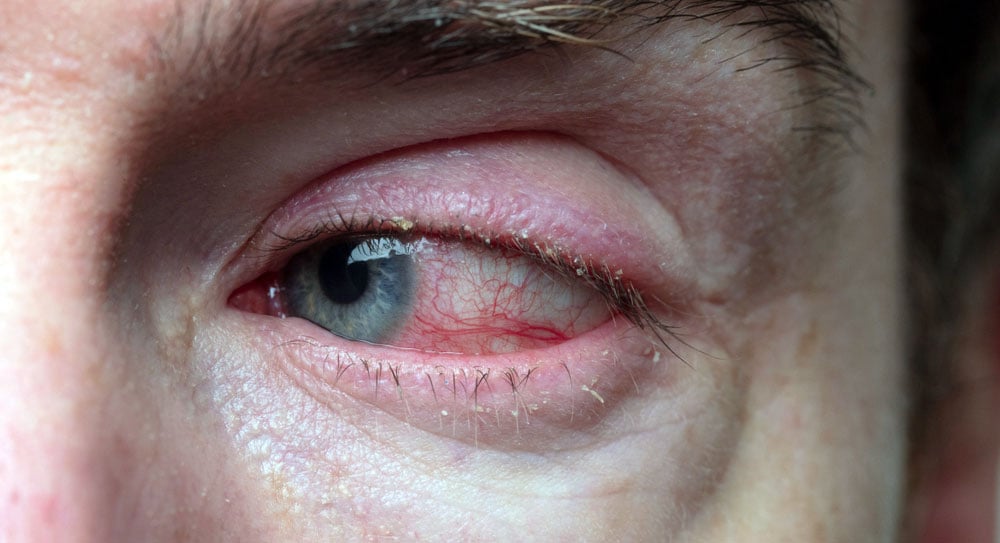
A descamação da pele costuma provocar uma aparência de caspa nos cílios. Na verdade, não é só pele descamada que fica grudada aos cílios e às bordas das pálpebras, mas também remelas e crostas.
A blefarite afeta pessoas de todas as idades e, embora seja desconfortável, não é contagiosa e não costuma causar danos permanentes à visão.
Apesar de não ser muito conhecida pela população em geral, ela é um dos distúrbios oculares mais comuns encontrados na prática clínica. Uma pesquisa com oftalmologistas e optometristas dos EUA mostrou que entre 37% e 47% dos pacientes atendidos por esses profissionais tinham sinais de blefarite.
Como surge
Nossa pele possui glândulas sebáceas cuja ação é produzir oleosidade constantemente, de forma a impedir o ressecamento da pele.
Nas pálpebras, essas glândulas sebáceas ficam próximas aos cílios e recebem o nome de glândulas de Zeiss e glândulas de meibomius, como ilustrado abaixo.
A secreção gordurosa (substâncias lipídicas) produzida por essas glândulas faz parte da composição da nossa lágrima e é essencial para a lubrificação adequada dos olhos. O filme lacrimal que está permanente hidratando nossos olhos precisa da oleosidade produzida por essas glândulas para proteger os olhos de forma eficaz.
A blefarite surge quando há disfunção dessas glândulas, geralmente por colonização delas por bactérias ou por alterações na produção de oleosidade.
A blefarite é dividida em dois tipos:
Blefarite posterior
A blefarite posterior é o tipo mais comum. Ela ocorre quando há inflamação da porção interna da pálpebra no nível das glândulas meibomianas.
O quadro se inicia com uma disfunção da glândula de meibomius, que provoca alterações na composição da secreção de lipídios (gordura) da glândula.
Essa alteração da oleosidade provoca instabilidade no filme lacrimal e tem efeito tóxico direito na superfície ocular.
Além disso, a composição lipídica alterada gera um ciclo vicioso, criando um ambiente que promove o crescimento bacteriano, que por sua vez cria inflamação, provoca mais alterações na composição das substâncias lipídicas e perpetua as anormalidades da glândula meibomiana.
A inflamação a longo prazo leva à disfunção crônica da glândula e fibrose, além de danos à pálpebra e à superfície ocular.
As bactérias que compõem flora na blefarite posterior são as mesmas da pele normal, mas estão presentes em maior número. Elas incluem Estafilococos, gêneros de Corynebacterium e Cutibacterium acnes.
Blefarite anterior
A blefarite anterior é menos comum que a posterior e se caracterizada por inflamação na base dos cílios. Os pacientes costumam ser do sexo feminino e tendem a ser mais jovens.
A blefarite anterior pode ser categorizada como do tipo estafilocócico ou seborreico:
- O tipo estafilocócico é caracterizado por escamas e crostas ao redor dos cílios, provocada pela colonização das pálpebras pela bactéria do gênero Staphylococcus.
- O tipo seborreico é caracterizado por alterações na pele semelhantes à caspa e escamas oleosas ao redor da base das pálpebras.
O parasito Demodex folliculorum pode ser encontrado em até 30% dos pacientes com blefarite anterior crônica e é também um dos fatores que contribuem para doença.
Fatores de risco
Os fatores que podem provocar ou exacerbar os sintomas da blefarite incluem:
- Conjuntivite alérgica.
- Tabagismo.
- Uso de lentes de contato.
- Alergia à maquiagem para os olhos.
- Uso de retinoides.
- Dermatite seborreica
- Rosácea.
- Síndrome do olho seco
Sintomas
Os pacientes com blefarite geralmente apresentam sintomas recorrentes, que podem variar ao longo do tempo, envolvendo ambos os olhos. Os sinais e sintomas mais comuns incluem:
- Inflamação das pálpebras, com inchaço, vermelhidão e comichão.
- Sensação de ardência ou queimação.
- Olhos avermelhados, tipo conjuntivite.
- Olhos secos.
- Lacrimejamento excessivo (que pode paradoxalmente ser um sinal de olho seco).
- Crostas ou remelas nos cílios.
- Descamação da pele nas pálpebras (caspa nos cílios).
- Fotofobia (sensibilidade à luz).
- Visão turva, de natureza transitória, que melhora com o piscar.
- Perda de cílios (madarose).
Até 40% dos pacientes apresenta olho seco, que ocorre por alteração da produção do filme lacrimal, devido à disfunção das glândulas da pálpebra.
A blefarite geralmente está associada a doenças oculares, como terçol, calázio, triquiase, ectrópio, entrópio, lesões da córnea e conjuntivite infecciosa.
Diagnóstico
O diagnóstico costuma ser feito pelo médico oftalmologista, mas pode ser dado pelo clínico geral quando os sintomas são muito típicos.
Os testes e procedimentos utilizados para confirmar o diagnóstico da blefarite incluem o exame cuidadoso das pálpebras, que pode ou não incluir uma coleta de amostra de secreção para pesquisa de bactérias, fungos ou evidência de alergia.
Tratamento
A blefarite é uma doença crônica e não tem cura. No entanto, o tratamento é muito eficaz e relativamente simples. O único problema é que se o paciente interromper o tratamento, a doença volta a apresentar sintomas.
Uma boa higiene das pálpebras é a base do tratamento de todas as formas de blefarite. O objetivo é aliviar os sintomas e desenvolver um esquema de manutenção para prevenir ou minimizar exacerbações futuras.
Tratamento da blefarite com sintomas leve
Pacientes com sintomas leves a moderados podem ser tratados com medidas sintomáticas, incluindo compressas quentes, massagem na pálpebra, lágrimas artificiais e colírios.
Higiene palpebral: paciente com debris nos cílios devem limpar o olho afetado com suavidade, utilizando uma compressa embebida numa solução específica para limpeza palpebral, disponível nas farmácias, ou com xampu neutro infantil bem diluído.
É importante ressaltar que se deve limpar as pálpebras, bem junto dos cílios, mas não o olho em si. Após a limpeza, o paciente deve usar soro fisiológico para enxaguar os restos da solução. A limpeza deve ser feita 1 ou 2 vezes por dia, dependendo da gravidade da blefarite. Lavagem vigorosa deve ser evitada, pois pode causar mais irritação.
Calor local: o calor local ajuda a dissolver as crostas, as secreções gordurosas e melhora a circulação do sangue nas pálpebras.
Para aplicar, use uma compressa úmida com água morna a quente (cuidado para não deixar a água excessivamente quente) e coloque-a sobre a pálpebra durante 5 a 10 minutos, mantendo os olhos fechados. Este procedimento deve ser repetido 2 a 4 vezes por dia, sempre antes de fazer a higiene descrita acima.
Massagens das pálpebras: a massagem suave da base dos cílios visa drenar as secreções das glândulas. A massagem deve ser feita com pequenos movimentos circulares e horizontais, durante alguns segundos, logo depois da compressa morna. Deve ser feita principalmente pelos pacientes que tem blefarite posterior.
Lágrima artificial: Os pacientes geralmente precisam usar colírios de lacrimais artificiais para tratar a secura ocular associada à blefarite.
Ômega 3: apesar de não haver evidências definitivas, a suplementação com ômega 3 tem sido prescrita como forma de regular a função das glândulas palpebrais e melhorar o ressecamento ocular.
O ômega 3 pode ser usado na forma de pó ou de drágeas. A dose recomendada é de 1 grama, 2 vezes por dia, junto das refeições.
O ômega 3 é encontrado naturalmente em alguns peixes (salmão, sardinha), em algumas sementes (linhaça) e em óleos vegetais.
Falamos mais sobre as fontes e os benefícios do ômega 3 no artigo: Ômega 3 – Alimentos, suplementos e benefícios.
Tratamento da blefarite com sintomas graves
Para os pacientes que não respondem às medidas sintomáticas descritas acima e para aqueles com sintomas graves, sugerimos antibioterapia tópica ou oral.
Devido ao maior potencial de efeitos colaterais sistêmicos com medicamentos orais, a terapia tópica é geralmente tentada primeiro.
Pacientes com sintomas graves ou refratários devem sempre ser tratados por um oftalmologista.
Antibióticos tópicos (pomadas oftalmológicas): as pomadas com antibióticos tópicos (por exemplo, bacitracina, eritromicina) costumam melhorar os sintomas, reduzindo a carga bacteriana dos cílios e conjuntivas. Esses agentes tendem a ser mais eficazes na blefarite anterior, mas também funcionam da blefarite posterior.
A solução oftálmica tópica de azitromicina a 1% é um agente alternativo, especialmente para pacientes com blefarite posterior.
A pomada antibiótica deve ser aplicada diretamente na margem da pálpebra, uma vez ao dia ao deitar. Quando os sintomas melhorarem, o que ocorre geralmente de uma a duas semanas, o tratamento pode ser interrompido. As medidas de higiene das pálpebras devem ser continuadas.
Antibióticos orais (comprimidos): os antibióticos orais (por exemplo, doxiciclina, tetraciclina, azitromicina) são geralmente reservados para pacientes com blefarite crônica moderada a grave que têm uma resposta inadequada à antibioticoterapia tópica.
Glicocorticóides tópicos: corticoides tópicos geralmente são reservados para pacientes com blefarite que não respondem a outras terapias. Os agentes de baixa potência, como a rimexolona, o etabonato de loteprednol e a fluorometolona, são preferidos, pois têm menor risco de efeitos adversos.
Os corticoides tópicos só devem ser prescritos em consulta com um oftalmologista. O tratamento deve ser limitado a duas a três semanas para reduzir o risco de formação de catarata ou glaucoma.
Referências
- Blepharitis – National Eye Institute.
- Blepharitis – American Academy of Ophthalmology.
- Blepharitis – UpToDate.
- Adult Blepharitis – Medscape.
- Ferri FF. Blepharitis. In: Ferri’s Clinical Advisor 2015: 5 Books in 1. Philadelphia, Pa.: Mosby Elsevier; 2015.
- Yanoff M, ed., et al. Blepharitis. In: Ophthalmology. 4th ed. Edinburgh, U.K.: Mosby Elsevier; 2014.
Autor(es)









Deixe um comentário