¿Qué son los corticoides?
Los glucocorticoides, también llamados corticoides o corticosteroides, son fármacos potentes, derivados de la hormona cortisol producida por la glándula suprarrenal.
Los corticoides se utilizan, frecuentemente, como parte del tratamiento de enfermedades de origen inflamatorio, alérgico, inmunológico e incluso contra algunos tipos de cáncer.
A pesar de ser un fármaco muy eficaz contra varias enfermedades graves, los corticoides tienen un gran defecto: un perfil muy amplio de efectos secundarios, algunos de ellos graves, otros estéticamente indeseables.
Cuando se usan durante mucho tiempo, los corticosteroides llevan al aumento de peso, pueden causar estrías y acné, debilitar los huesos, aumentar el riesgo de infecciones, entre muchos otros efectos nocivos.
En este artículo abordaremos las indicaciones y efectos secundarios de los corticoides, con especial énfasis en la prednisona y la prednisolona, los fármacos más utilizados de esta clase.
Si está buscando un prospecto simplificado para tipos específicos de corticosteroides, acceda a los siguientes artículos:
- Prednisona: para qué sirve, dosis y efectos secundarios.
- Dexametasona: qué es, dosis y para qué sirve.
Diferencias entre los corticoides y el cortisol
Los glucocorticoides son hormonas esteroides, no anabolizantes y no sexuales, producidos por la corteza de la glándula suprarrenal. El corticosteroide producido naturalmente por nuestro organismo es el cortisol.
Niveles normales de cortisol son esenciales para nuestra salud, ya que esta hormona tiene acción en el metabolismo de la glucosa, en las funciones metabólicas del organismo, en la cicatrización, en el sistema inmunológico, en la función cardíaca, en el control del crecimiento y en muchas otras acciones básicas de nuestro cuerpo.
El cortisol también es una hormona del estrés, ya que su producción aumenta cada vez que nuestro cuerpo está bajo estrés físico, como en casos de traumatismos, infecciones o cirugías. El cortisol aumenta la disponibilidad de glucosa y energía, eleva la presión arterial, aumenta el tono cardíaco y prepara el organismo para sufrir y combatir las agresiones.
Tipos
Los glucocorticoides utilizados en la práctica médica son versiones sintéticas, producidas en laboratorio, de la hormona natural cortisol.
Existen varias formulaciones de corticoides sintéticos, siendo que las más comúnmente utilizadas son: prednisona, prednisolona, hidrocortisona, dexametasona, metilprednisolona, betametasona y beclometasona.
Todos los corticoides sintéticos son más potentes que el cortisol natural, excepto la hidrocortisona, que presenta una potencia similar.
Potencia de cada tipo de corticosteroide con relación al cortisol:
- Hidrocortisona: potencia semejante al cortisol.
- Deflazacort: 3 veces más potente que el cortisol.
- Prednisolona: 4-5 veces más potente que el cortisol.
- Triamcinolona: 5 veces más potente que el cortisol.
- Metilprednisolona: 5-7.5 veces más potente que el cortisol.
- Betametasona: 25-30 veces más potente que el cortisol.
- Dexametasona: 25-30 veces más potente que el cortisol.
- Beclometasona: 8 puffs 4 veces al día equivale a 14 mg de prednisona oral diaria.
Por lo tanto, 60 mg de prednisona tienen el mismo efecto que 2 mg de dexametasona o 300 mg de cortisol natural.
Debido a este mayor poder de los corticoides sintéticos, podemos administrar en los pacientes dosis muy por encima de los niveles fisiológicos de cortisol, que es esencial para el tratamiento de algunas enfermedades.
Enfermedades que pueden ser tratadas con glucocorticoides
Los glucocorticoides en general son fármacos que consiguen modular procesos inflamatorios e inmunológicos de nuestro organismo, haciéndose extremadamente útiles en una infinidad de enfermedades. Cualquier enfermedad de origen alérgico, inflamatorio o autoinmune puede ser tratada con alguno de estos corticoides.
Solo para tener una idea de la importancia de los corticoides en la práctica médica, podemos citar las siguientes enfermedades como indicación para su administración:
- Asma.
- Esclerosis múltiple.
- Enfermedad pulmonar obstructiva crónica (EPOC).
- Alergias, especialmente anafilaxis.
- Hepatitis autoinmune.
- Herpes Zoster.
- Lupus.
- Artritis reumatoide.
- Leucemia.
- Linfoma.
- Púrpura trombocitopénica idiopática.
- Mieloma múltiple.
- Edema cerebral.
- Parálisis facial de Bell.
- Gota.
- Sarcoidosis.
- Rinitis alérgica.
- Sinusitis.
- Vitíligo.
- Psoriasis.
- Granulomatosis de Wegener.
- Enfermedad inflamatoria intestinal.
- Miastenia Gravis.
- Vasculitis.
- Enfermedad de Addison (insuficiencia suprarrenal).
- Glomerulonefritis.
- Enfermedades de la piel de origen inflamatorio o autoinmune.
- Síndrome de Sjögren.
- Trasplantes de órganos.
- Urticaria.
Las dosis diarias equivalentes a 5-10 mg de prednisona se llaman dosis fisiológicas por ser compatibles con la producción diaria natural de cortisol. En estas dosis, los corticoides sintéticos presentan solamente efecto antiinflamatorio.
En situaciones normales, la secreción de cortisol por la suprarrenal presenta un ciclo circadiano, es decir, cambia según el período del día. Durante las primeras horas de la mañana, la secreción es muy alta, disminuyendo al máximo alrededor de 23 horas. Por lo tanto, hemos optado por administrar los corticoides durante la mañana para intentar simular la secreción fisiológica que el organismo está acostumbrado, reduciendo así la incidencia de efectos secundarios.
Conforme la dosis va siendo elevada, la prednisona, o cualquiera otro glucocorticoide, comienza a presentar efectos inmunosupresores, lo que justifica su uso en las enfermedades autoinmunes y en el trasplante de órganos.
En las enfermedades autoinmunes y la glomerulonefritis podemos usar hasta 80 mg de prednisona al día. En casos graves, podemos utilizar un procedimiento llamado pulso de corticoide, que consiste en la administración venosa de hasta 1000 mg de metilprednisolona durante 3 días seguidos. Estos pulsos pueden ser usados en vasculitis severas, en casos de rechazo de órganos trasplantados y en el tratamiento de enfermedades autoinmunes graves y descompensadas, como ocurre en algunos casos de lupus, por ejemplo.
Los corticoides pueden ser administrados por varias vías. Por ejemplo:
- Corticoides sistémicos son tomados por vía oral o intravenosa.
- En el asma es muy común la administración de corticosteroides inhalados.
- En la rinitis o sinusitis se prefiere la vía intranasal.
- En enfermedades de la piel, el corticoide es tópico, o sea, en cremas o ungüentos.
- Para enfermedades oculares existen corticoides en colirios.
- Hay también soluciones para administración en los oídos.
- En la artritis la vía puede ser intraarticular (Infiltraciones articulares).
Absorción sistémica
La gran mayoría de efectos colaterales ocurre en pacientes que hacen uso prolongado y con dosis altas de corticoides por vía oral o intravenosa. Sin embargo, esto no significa que otras formas de administración de corticosteroides estén libres de efectos adversos.
Los corticoides por vía inhalatoria, ampliamente utilizados en el tratamiento del asma, pueden tener una importante absorción sistémica, aunque esta es mucho menor que la que se produce con los corticoides administrados por vía oral.
La fluticasona por vía inhalatoria, por ejemplo, reconocidamente inhibe la producción del cortisol por la suprarrenal y puede causar efectos colaterales sistémicos, cuando usada seguidamente durante varios meses, principalmente en niños. Otras formas de corticoide inhalatorio parecen tener absorción sistémica menor.
Inyecciones intraarticulares de dexametasona pueden causar el síndrome de Cushing (más adelante voy a explicar lo qué es esta enfermedad).
Incluso los corticosteroides en ungüento o crema pueden ser absorbidos por el cuerpo lo suficiente como para causar efectos secundarios si se usan durante mucho tiempo. La absorción de corticosteroides a través de la piel varía según algunos factores. Por ejemplo, áreas como los pliegues de la piel, el cuero cabelludo y la frente tienen una mayor absorción. En niños y en zonas con inflamación o descamación de la piel, la absorción sistémica de los corticoides también es mayor.
En general, no hay ningún tipo de corticosteroides sin efectos secundarios. No importa la vía, cuanto mayor es el tiempo de tratamiento y la dosis utilizada, mayores son los riesgos de efectos adversos.
Efectos secundarios
Al mismo tiempo que son fármacos muy útiles en una variedad de enfermedades graves, los corticoides presentan, especialmente si usados a largo plazo, una lista de muchos efectos colaterales indeseables, desde problemas estéticos hasta infecciones severas por inhibición del sistema inmune.
Los efectos secundarios están estrechamente relacionados con la dosis y el tiempo de uso. El uso esporádico y por un corto tiempo no es capaz de causar los efectos adversos que se describen a continuación. No hay necesidad de preocuparse con la prescripción de corticoides por solo una semana, incluso si es en dosis altas.
Siempre que se considere el uso de corticosteroides en dosis altas o por un período prolongado, es importante sopesar los posibles beneficios y los efectos probables. La utilización estará indicado siempre que el médico juzgue que la enfermedad a tratar es más grave que los posibles efectos adversos.
Después de leer este artículo, puedes tener la impresión de que la prednisona y otros corticoides son fármacos terribles. Es importante señalar que el uso prolongado y en dosis elevadas solamente suele ser indicado en enfermedades muy graves, que pueden conducir a la muerte o a limitaciones severas.
Efectos adversos en la piel
Los efectos estéticos de los corticoides son los que más molestan a los pacientes, especialmente a las mujeres. Aproximadamente la mitad de las personas que usan al menos 20 mg diarios de prednisona, o una dosis equivalente de cualquier otro corticosteroide, durante tres meses o más experimentarán efectos secundarios estéticos.
Entre los más comunes podemos mencionar la equimosis y la púrpura asociadas a los corticoides. Estos cambios son pequeños sangrados que se producen debajo de la piel, generalmente en las zonas expuestas al sol, como las manos y los antebrazos. Otro efecto adverso frecuente es una piel más delgada y frágil.
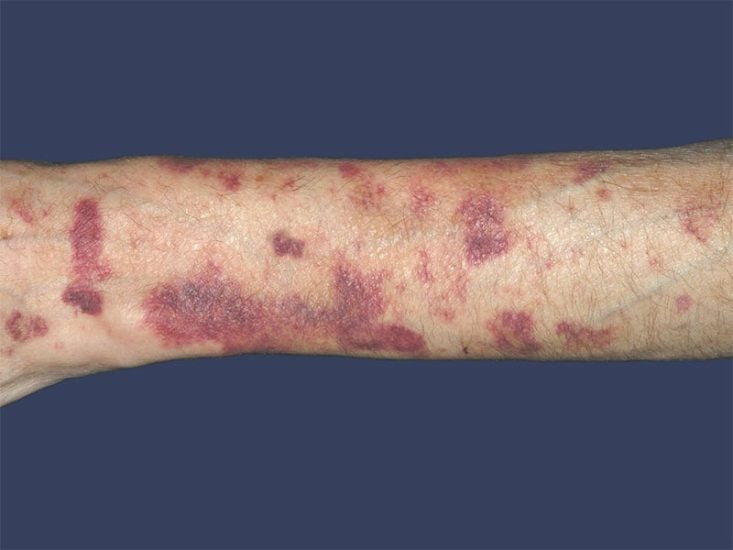
Estrías de color púrpura situadas en la región abdominal, calvicie, crecimiento de pelos en las mujeres y acné también ocurren con frecuencia en usuarios crónicos de corticoides por vía oral.
El riesgo de cánceres de piel del tipo no melanoma parece ser mayor en personas que toman corticoides durante largos períodos.
Los pacientes que usan corticosteroides en cremas y ungüentos durante mucho tiempo también pueden experimentar efectos no deseados en la piel, como atrofia, estrías, telangiectasias y manchas moradas. También se produce un mayor riesgo de infecciones fúngicas de la piel con el tratamiento prolongado.
Un signo típico de toxicidad por corticoides es el desarrollo de una apariencia cushingoide, que se caracteriza por una cara redondeada (llamada cara de luna llena), por la acumulación de grasa en la región posterior del cuello y la espalda (llamada joroba de búfalo) y por la distribución irregular de la grasa corporal, predominantemente en la región abdominal y tronco.
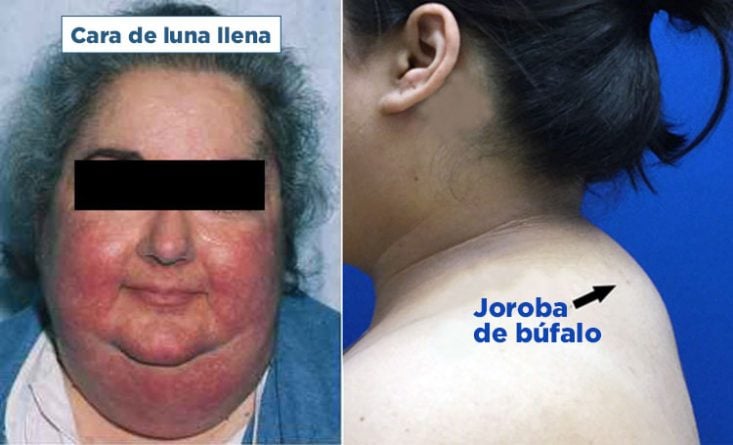
Este conjunto de efectos adversos, llamados síndrome de Cushing, es uno de los más problemáticos porque cambia mucho la apariencia del paciente, especialmente en las personas que eran previamente delgadas.
El síndrome de Cushing suele aparecer dentro de los dos primeros meses de tratamiento con corticoides a dosis superiores a 20 mg al día. En algunos pacientes, sin embargo, dosis superiores a 10 mg por día ya son suficientes para provocar este cambio.
Efectos adversos en los ojos
El uso continuado de corticosteroides sistémicos, generalmente durante más de un año con dosis superiores al equivalente de 10 mg de prednisona por día, puede provocar cambios oftalmológicos, como cataratas y glaucoma.
Los pacientes que hacen uso crónico de corticoides deben ser evaluados periódicamente por un oftalmólogo, con el fin de detectar signos precoces de catarata o glaucoma.
Efectos metabólicos
A partir de la dosis de 5 mg por día, existe una clara tendencia al aumento de peso y acumulación de grasa en la región del tronco y abdomen. Cuanto mayor es la dosis de corticosteroides, mayor es el aumento de peso.
Además de la acumulación de grasa, la terapia crónica con corticosteroides también provoca cambios en el metabolismo de la glucosa, que incluso pueden causar diabetes mellitus. El riesgo es mayor en individuos que ya tienen valores de glucosa ligeramente alterados antes de iniciar la terapia con corticosteroides. Aunque la diabetes es reversible en la mayoría de los casos después de suspender el fármaco, algunos pacientes siguen siendo diabéticos de por vida.
Dosis diarias de prednisona superiores a 10 mg durante más de 3 meses también pueden causar cambios en los niveles de colesterol, especialmente elevaciones del colesterol LDL (colesterol malo) y triglicéridos, y reducción de los niveles de colesterol HDL (colesterol bueno).
Efectos cardiovasculares
La incidencia de diversas enfermedades cardiovasculares suele aumentar con el uso prolongado de corticoides. Podemos citar la ocurrencia creciente de hipertensión arterial, infarto de miocardio, insuficiencia cardíaca y accidente cerebrovascular (ictus cerebral).
El riesgo de enfermedades cardiovasculares depende del tiempo de tratamiento y de la dosis. Los pacientes que desarrollan síndrome de Cushing tienden a ser los que tienen una tasa más alta de aterosclerosis y mayor riesgo de problemas cardíacos.
Pequeñas dosis de corticoides durante un tiempo corto no parecen aumentar el riesgo cardiovascular de forma relevante.
Efectos musculoesqueléticos
El uso crónico de glucocorticoides se asocia con varios trastornos músculo-esqueléticos. La más común es la osteoporosis. En este caso, incluso dosis bajas, como 2,5 mg o 5 mg por día, si se usan de forma crónica, pueden acelerar la pérdida ósea.
La terapia prolongada con corticosteroides también es responsable de una mayor incidencia de necrosis ósea, daño muscular (miopatía), fracturas óseas y trastornos del crecimiento cuando utilizada en niños.
Efectos secundarios en el sistema nervioso central
El uso de corticoides, en un primer momento, puede causar una sensación de bienestar y euforia. Sin embargo, a largo plazo, se asocia con una mayor incidencia de cuadros psiquiátricos, como psicosis y depresión, además de insomnio y trastornos de la memoria.
Efectos inmunológicos
La inmunosupresión provocada por la terapia con corticoides es un efecto deseable en casos de enfermedades autoinmunes, pero también puede ser un gran problema, ya que facilita la aparición de infecciones. Necesita saber equilibrar bien los riesgos con los beneficios.
El riesgo de infección surge en quienes toman el equivalente a 10 mg al día o más de prednisona durante varios días. Este riesgo se vuelve muy alto con dosis superiores a 40 mg por día o cuando se obtiene una dosis acumulada de 700 mg de prednisona durante todo el curso del tratamiento.
Además de facilitar las infecciones, los corticosteroides también inhiben la aparición de fiebre, lo que puede dificultar el reconocimiento de una infección en curso.
Los pacientes sometidos a altas dosis de corticosteroides deben evitar las vacunas compuestas por virus vivos, bajo el riesgo de desarrollar infecciones vacunales. Se pueden administrar vacunas con virus muertos, sin embargo, la terapia con corticosteroides también puede prevenir la formación de anticuerpos, lo que hace que la inmunización sea menos efectiva. A menudo se necesitan dosis mayores para una inmunización efectiva.
La candidiasis oral y la candidiasis vaginal son infecciones muy comunes en pacientes que hacen uso crónico de glucocorticoides.
Otros efectos secundarios
La lista de posibles efectos secundarios de los corticoides es muy extensa. Además de los ya mencionados, otros efectos adversos relativamente frecuentes son: retención de líquidos, alteraciones menstruales, gastritis, úlcera péptica, esteatosis hepática, pancreatitis e infertilidad.
Cuidados y peligros
La terapia prolongada con corticosteroides requiere cierto cuidado, especialmente cuando se suspende el medicamento.
El uso a largo plazo de prednisona o similares inhibe la producción natural de cortisol por parte de la glándula suprarrenal. Cuando la glándula suprarrenal se inhibe durante mucho tiempo por la administración de corticosteroides exógenos, se necesita mucho tiempo para que vuelva a producir cortisol de forma natural.
Dado que los corticosteroides sintéticos tienen una semivida de eliminación de solo unas pocas horas, la interrupción abrupta después del uso a largo plazo hace que los niveles de cortisol estén cerca de cero, ya que la glándula suprarrenal permanece inhibida durante varios días.
En resumen: el corticosteroide sintético se elimina del cuerpo y el cortisol natural aún no se ha vuelto a producir.
En general, los tratamientos de menos de 3 semanas de duración no suelen provocar efectos secundarios importantes ni provocar una inhibición suprarrenal prolongada.
Como el cortisol es una hormona esencial para la vida, el paciente que suspende el corticoide sintético abruptamente entra en un estado llamado insuficiencia suprarrenal, que puede progresar a un shock circulatorio, coma y muerte si no se trata a tiempo.
Por lo tanto, siempre se debe hacer la retirada de corticoides después del uso a largo plazo de forma lenta y gradual. Nunca se debe suspender el tratamiento sin conocimiento médico.
Referencias
- Systemic corticosteroid therapy – side effects and their management –
British Journal of Ophthalmology. - Review: Long-term side effects of glucocorticoids – Journal Expert Opinion on Drug Safety.
- Glucocorticoids – Huntington’s Outreach Project for Education, at Stanford.
- Prevention and treatment of systemic glucocorticoid side effects – International journal of dermatology.
- Pharmacologic use of glucocorticoids – UpToDate.
- Major side effects of systemic glucocorticoids – UpToDate.
- Corticosteroid Adverse Effects – StatPearls.
Autor(es)
Médico licenciado por la Universidad Federal de Río de Janeiro (UFRJ), con títulos de especialista en Medicina Interna por la Universidad Federal de Río de Janeiro (UFRJ) y de Nefrología por la Universidad Estadual de Río de Janeiro (UERJ) y por la Sociedad Brasileña de Nefrología (SBN). Actualmente vive en Lisboa, Portugal, tiene títulos reconocidos por la Universidad de Oporto y por el Colegio de Nefrología de Portugal.