¿Qué es la osteoporosis?
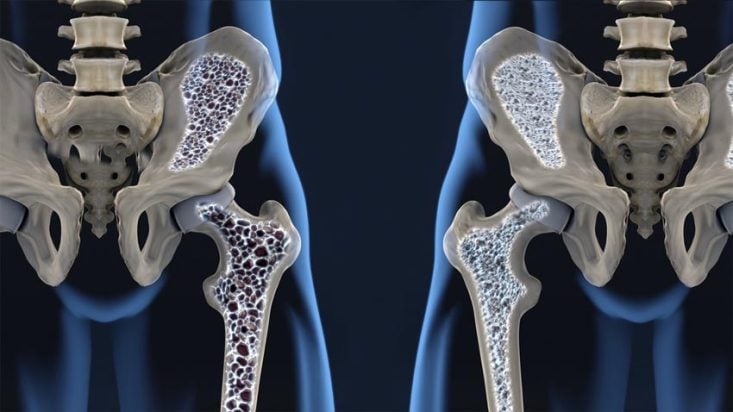
La osteoporosis es una enfermedad que conduce a la pérdida de masa ósea y al debilitamiento de los huesos, lo que aumenta el riesgo de fracturas. La enfermedad puede hacer que los huesos sean tan frágiles que una caída, o incluso impactos leves como agacharse o toser, pueden causar una fractura. Los huesos más afectados por el proceso de desmineralización suelen ser los de la cadera, la muñeca y la columna vertebral.
La masa ósea disminuye naturalmente a partir de los 35 años, pero se vuelve más intensa en las mujeres después de la menopausia. Además de la falta de estrógeno, otros factores de riesgo incluyen antecedentes familiares, falta de ejercicio, ingesta baja de calcio y vitamina D, tabaquismo, consumo excesivo de alcohol y otros.
Hueso sano
Nuestros huesos no son macizos como su apariencia sugiere y nuestro esqueleto no es solo una estructura de apoyo, sino también un órgano vivo con muchas funciones en el cuerpo.
En el exterior (cortical) el hueso es compacto y tiene un aspecto sólido. Sin embargo, dentro de él, es trabecular, con el aspecto de una esponja. Es a través de estos espacios que pasan los vasos sanguíneos y se localiza la médula ósea. El hueso se compone de una parte orgánica y otra mineral, compuesta principalmente de fosfato de calcio (fósforo + calcio).
La osteoporosis es un trastorno en el que se produce una reducción de la masa mineral, tanto en el hueso cortical como en el trabecular, que conduce a una gran reducción de la densidad ósea, haciéndola más frágil y menos resistente a los traumas mecánicos normales de la vida cotidiana. No es casualidad que la palabra osteoporosis signifique hueso poroso.
Como se ha dicho, el hueso no es una estructura sin vida, con función solamente de dar soporte mecánico al cuerpo. Los huesos están en renovación constante, un proceso necesario para la corrección de micro lesiones sufridas por traumatismos comunes del estrés mecánico diario. El organismo está todo el tiempo destruyendo y construyendo nuevos huesos.
Para mantenerse fuerte y saludable, el hueso necesita un suministro constante de minerales, como el calcio y el fósforo, cuya concentración en la sangre está regulada por las paratiroides. Las paratiroides son glándulas ubicadas en la base del cuello, encima de la tiroides, siendo responsables del control de los niveles de calcio y fósforo en huesos y sangre y por la concentración de vitamina D en la sangre.
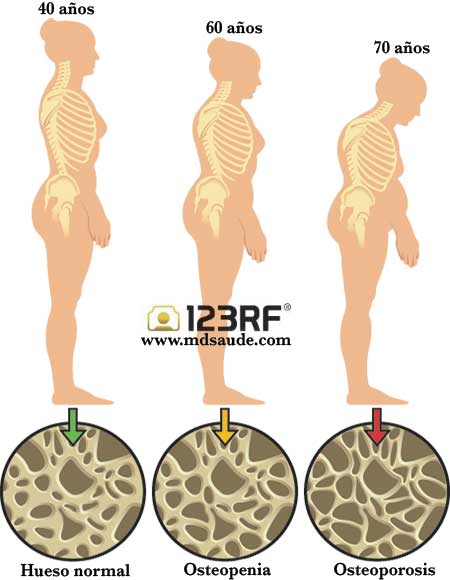
Hasta los 30 años, el cuerpo logra mantener una masa ósea bien estructurada. A partir de los 30 años, el proceso de reabsorción ósea comienza a ser más intenso que la producción de hueso nuevo, lo que a lo largo de varios años conduce al desarrollo de la osteoporosis.
La osteoporosis, además de reducir la densidad mineral ósea, también causa disturbios en su arquitectura natural, contribuyendo aún más a su fragilidad.
Factores de riesgo
El principal factor de riesgo es la deficiencia de estrógenos, que por lo general ocurre después de la menopausia. Sin embargo, la menopausia no es el único factor de riesgo, y los hombres también pueden tener osteoporosis, a pesar de esta enfermedad ser más común en las mujeres.
Fármacos, enfermedades, estilo de vida y factores cotidianos pueden aumentar el riesgo de osteoporosis. Mencionamos algunos de los factores de riesgo más comunes a continuación:
- Sexo femenino: el 70% de los casos de osteoporosis ocurre en las mujeres.
- Caucásicos (raza blanca) y asiáticos.
- Baja estatura y bajo peso.
- Historia familiar de osteoporosis.
- Menopausia.
- No haber estado nunca embarazada.
- Estilo de vida sedentario.
- Baja exposición al sol. Factor de riesgo común para quienes viven en el hemisferio norte.
- Baja ingesta de calcio y vitamina D.
- Tabaquismo.
- Consumo de bebidas alcohólicas.
- Alto consumo de refrescos (?) → Hay indicios, pero todavía no se puede decir con 100 % de seguridad.
Enfermedades asociadas a un mayor riesgo de osteoporosis
Los pacientes que exhiben cualquiera de las enfermedades mencionadas a continuación tienen un mayor riesgo de osteoporosis:
- Anorexia nerviosa.
- Depresión.
- Hipertiroidismo.
- Mieloma múltiple.
- Anemia perniciosa (deficiencia de vitamina B12).
- Enfermedad celíaca.
- Síndrome de Cushing.
- Enfermedad de Crohn.
Medicamentos asociados a la osteoporosis
Los fármacos mencionados a continuación, cuando tomados de forma continua y durante mucho tiempo, aumentan el riesgo de osteoporosis:
- Corticoides.
- Fenitoína.
- Carbamacepina.
- L-Tiroxina (hormona tiroidina).
- Warfarina.
- Antidepresivos.
- Heparina.
- Metotrexato.
- Furosemida.
- Ciclosporina.
- Inhibidores de la bomba de protones (por ejemplo, omeprazol, pantoprazol, lansoprazol, esomeprazol).
- Litio.
Síntomas
La osteoporosis es una enfermedad silenciosa, que por lo general solo presenta síntomas en etapas avanzadas. Los principales síntomas de la osteoporosis son el dolor óseo, especialmente la lumbalgia, las fracturas fáciles y la reducción de la estatura debido al colapso de las vértebras de la columna vertebral.
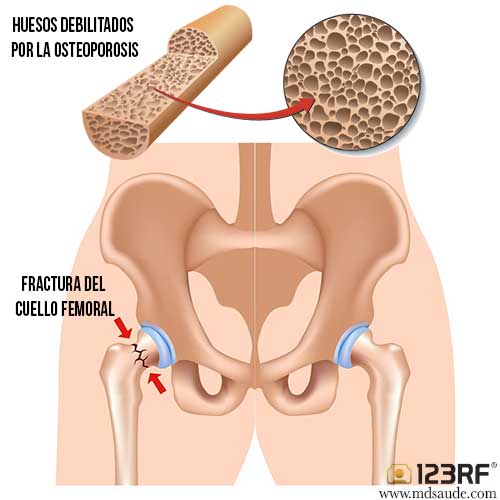
La fractura de la cadera es uno de los problemas más comunes en las personas mayores que padecen osteoporosis.
Cada año y en todo el mundo, decenas de miles de personas mayores necesitan atención médica debido a una fractura de la cadera, que generalmente ocurre después de una caída. Cuanto mayor es el paciente y más severa es la osteoporosis, mayor es el riesgo de fractura ósea. Además de las fracturas del cuello femoral y de las vértebras, también son bastante comunes las fracturas de la muñeca y de las costillas.
Diagnóstico
La mejor prueba para hacer el diagnóstico de osteoporosis es la densitometría ósea. Los resultados se obtienen comparando la densidad ósea de los jóvenes (T-score o desviación estándar).
El criterio para la osteoporosis, según la Organización Mundial de la Salud (OMS), es un T-score inferior a -2,5 en la densitometría ósea.
Los resultados de densitometría se describen generalmente como:
- Densidad ósea normal: T-score entre 0 y -1.
- Osteopenia: T-score entre -1 y -2,5.
- Osteoporosis: T-score abajo de -2,5.
Cuanto más bajo es el T-score, mayor será la severidad de la osteoporosis y el aumento del riesgo de fracturas.
La osteopenia es una disminución de densidad ósea, pero aún no se considera osteoporosis. Podemos decir que es una pre-osteoporosis.
La densitometría ósea debe realizarse en todas las mujeres mayores de 65 años o en mujeres posmenopáusicas que presenten factores de riesgo de osteoporosis. No hay indicación para realizar una densitometría en hombres, a menos que el paciente tenga factores de riesgo importantes.
Tratamiento
En la osteoporosis, el dicho “más vale prevenir que curar” es especialmente correcto, ya que cuando las lesiones en la arquitectura ósea provocadas por la osteoporosis están presentes, son prácticamente irreversibles.
Todavía no existe una cura para la osteoporosis, puesto que los medicamentos actuales no revierten por completo la pérdida ósea. El principal objetivo del tratamiento es prevenir la progresión de la enfermedad. En la práctica, por lo tanto, lo que llamamos el tratamiento de la osteoporosis es más una prevención de la osteoporosis que un tratamiento en sí mismo.
El tratamiento farmacológico está indicado en todos los pacientes que tengan criterios de osteopenia (T-score entre -1 y -2,5) u osteoporosis (T-score inferior a -2,5) en la densitometría ósea.
Remplazo de calcio y vitamina D
La cantidad óptima diaria de calcio y vitamina D es incierta. En mujeres posmenopáusicas con osteoporosis, se recomiendan 1200 mg de calcio al día (agregando la dieta habitual más suplementos artificiales) y 800 unidades internacionales de vitamina D por día.
Aunque no se ha establecido claramente el consumo óptimo en mujeres premenopáusicas o en hombres con osteoporosis, 1000 mg de calcio (dieta + suplemento) y 600 unidades internacionales de vitamina D por día son las dosis más sugeridas.
La ingesta diaria total de calcio (dieta más suplementos) no debe exceder los 2000 mg/día, ya que existe evidencia de que un consumo excesivo de calcio puede aumentar el riesgo de eventos cardiovasculares.
Bifosfonatos
Los bifosfonatos (alendronato, risedronato, el ácido zoledrónico) son los fármacos más utilizados en el tratamiento y prevención de la osteoporosis. Ya existen hace muchos años en el mercado y su perfil de seguridad y eficacia es bien conocido.
Las tabletas de bifosfonato deben tomarse con el estómago vacío con un vaso lleno de agua, y el paciente no debe acostarse durante al menos 1 hora, debido al riesgo de reflujo gastroesofágico severo y esofagitis.
El ácido zoledrónico es un bifosfonato que se administra por vía intravenosa, con administraciones cada 6 a 12 meses.
Raloxifeno
El raloxifeno es un modulador selectivo de los receptores de estrógenos. Es una droga que actúa como si fuera estrógeno, pero no es una hormona. Presenta los beneficios del estrógeno sin sus efectos secundarios.
Es un modulador selectivo del receptor de estrógeno. Es un fármaco que actúa como se fuera estrógeno, pero no lo es. Presenta sus beneficios sin los efectos secundarios.
Estrógenos y reemplazo hormonal
Ampliamente utilizado para tratar la osteoporosis hasta un pasado reciente, el reemplazo hormonal a pesar de tener excelentes resultados trae consigo un mayor riesgo de enfermedades cardiovasculares, trombosis y cáncer de mama. Por lo tanto, ya no está indicado como tratamiento de primera línea para la osteoporosis y solo debe usarse en casos seleccionados.
Teriparatida
La teriparatida es un análogo de la PTH, hormona producida por la paratiroides y encargada de controlar el calcio y el fósforo en los huesos. Es uno de los fármacos más prometedores en el tratamiento de la osteoporosis, siendo el único hasta el momento que parece revertir parte de las lesiones existentes. Todavía no hay estudios completos sobre su perfil de seguridad a largo plazo y su uso está limitado a un máximo de 2 años.
Denosumab (Prolia o Xgeva)
El denosumab es un nuevo fármaco que actúa reduciendo la absorción ósea y aumentando la formación ósea, lo que da como resultado una mayor densidad ósea y un menor riesgo de fracturas. Su administración también es bastante cómoda, con una dosificación de tan solo una administración subcutánea cada 6 meses. Sin embargo, es importante señalar que el denosumab es más caro que los bisfosfonatos, los fármacos más utilizados para el tratamiento de la osteoporosis.
A pesar de tener buenos resultados en los estudios preliminares, el denosumab, hasta la fecha, solo se ha estudiado de forma exhaustiva en comparación con el placebo. Todavía no hay grandes estudios que comparen directamente la eficacia de denosumab con teriparida o bisfosfonatos intravenosos. En los pocos datos existentes, su eficacia en la prevención de fracturas parece ser similar a la del ácido zoledrónico. Por lo tanto, no estamos seguros si él es realmente superior a los tratamientos existentes. Tampoco hay estudios a largo plazo sobre su seguridad.
A pesar del entusiasmo inicial que está causando el producto, la mayoría de los expertos aún no recomiendan este medicamento como tratamiento de primera línea. Quizás en el futuro denosumab se convierta en el tratamiento de elección de la osteoporosis, pero por el momento lo más sensato es utilizarlo solo en aquellos pacientes que no toleren o no hayan respondido bien a los fármacos habituales. Los pacientes con insuficiencia renal también son buenos candidatos para denosumab, ya que los bisfosfonatos están contraindicados en esta población.
Tratamiento no farmacológico
Además del tratamiento farmacológico, es importante implementar cambios en los hábitos de vida. Uno debe abandonar el cigarrillo y evitar el consumo excesivo de alcohol. Se debe practicar ejercicios físicos, incluyendo musculación y dar preferencia a alimentos como productos lácteos, legumbres, vegetales verdes, granos, nueces y pescado.
También es fundamental la exposición solar; se recomienda 20 a 30 minutos del sol al día, entre 6 h y 10 h. Solamente el 25% del cuerpo es necesario quedarse expuesto.
Referencias
- Final Recommendation Statement Osteoporosis to Prevent Fractures: Screening.
- ACOG Releases Practice Bulletin on Osteoporosis – American College of Obstetricians and Gynecologists.
- Overview of the management of osteoporosis in postmenopausal women – UpToDate.
- Parathyroid hormone/parathyroid hormone-related protein analogs for osteoporosis – UpToDate.
- Calcium and vitamin D supplementation in osteoporosis – UpToDate.
- What is osteoporosis – National Osteoporosis Foundation.
- Osteoporosis – MedicineNet.
Autor(es)
Médico licenciado por la Universidad Federal de Río de Janeiro (UFRJ), con títulos de especialista en Medicina Interna por la Universidad Federal de Río de Janeiro (UFRJ) y de Nefrología por la Universidad Estadual de Río de Janeiro (UERJ) y por la Sociedad Brasileña de Nefrología (SBN). Actualmente vive en Lisboa, Portugal, tiene títulos reconocidos por la Universidad de Oporto y por el Colegio de Nefrología de Portugal.









Deja un comentario