¿Qué es hidradenitis supurativa?
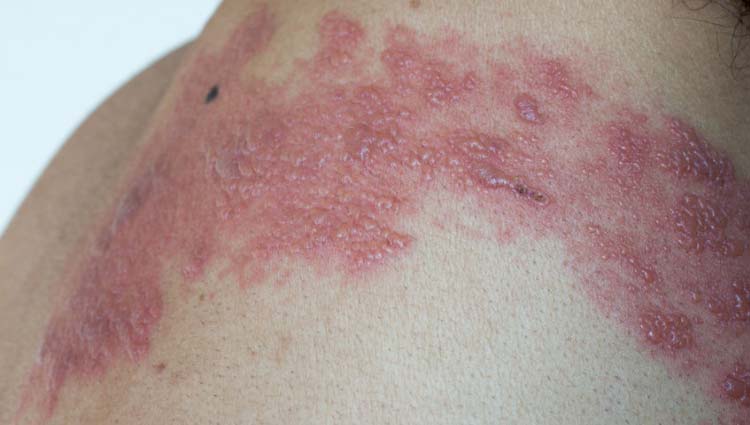
La hidradenitis supurativa, también conocida como hidrosadenitis o acné inverso, es una enfermedad inflamatoria crónica de la piel caracterizada por nódulos subcutáneos inflamatorios, que a menudo se diagnostican erróneamente como forúnculos o granos grandes.
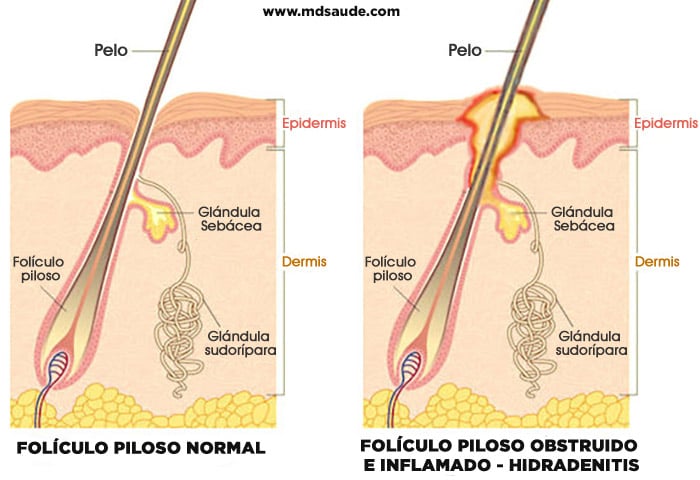
La hidradenitis es una enfermedad que hasta hace poco se pensaba que se originaba en las glándulas sudoríparas apocrinas, que son glándulas productoras de un tipo de sudor más grasoso, que drenan para un folículo capilar.
La teoría más aceptada hoy en día es que la enfermedad surge de una obstrucción del folículo piloso, llevando a la acumulación de sebo y sudor y, como consecuencia, a la inflamación de esta área. La alta presión dentro del folículo frecuentemente hace que se rompa, favoreciendo la contaminación bacteriana y la formación de pequeños túneles en las capas más profundas de la piel.
A diferencia de los forúnculos, la hidradenitis puede convertirse en una enfermedad crónica que dura semanas o meses. La recurrencia también es extremadamente común, lo que hace que el mismo sitio de la piel se vea afectado por la hidradenitis docenas de veces durante la vida.
La hidradenitis supurativa es una enfermedad que afecta más a las mujeres que a los hombres y es más común en adolescentes y adultos jóvenes. Esta enfermedad también es más frecuente en personas obesas o con sobrepeso, fumadores y aquellas con antecedentes familiares de hidradenitis.
Síntomas
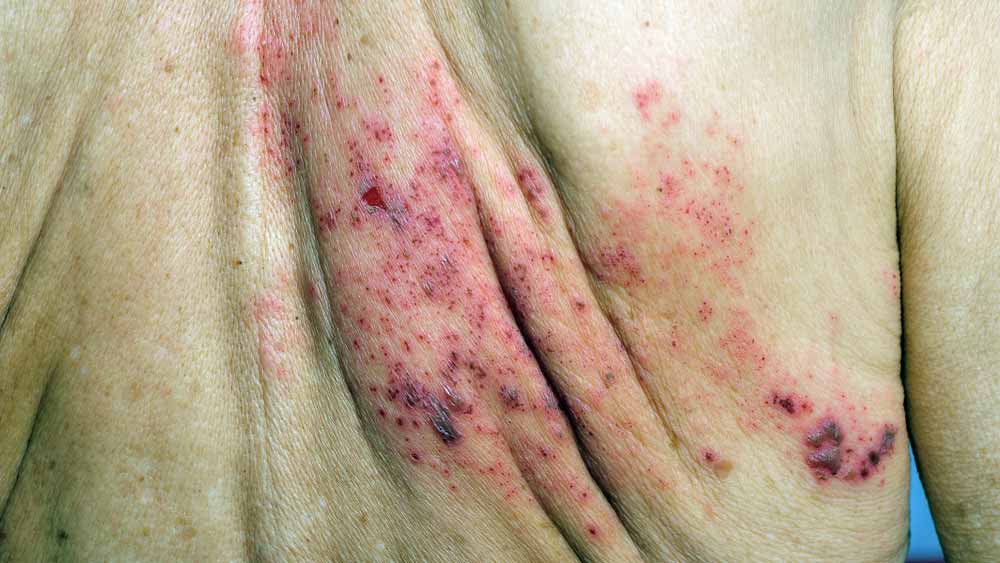
La hidradenitis es una enfermedad que afecta preferentemente áreas intertriginosas, es decir, regiones donde dos superficies de la piel entran en contacto y pueden sufrir fricción, como las axilas, la ingle, la región inferior de los senos o las nalgas, alrededor del ano, el escroto o en el interior de los muslos. La axila y la ingle son los sitios más comúnmente afectados.
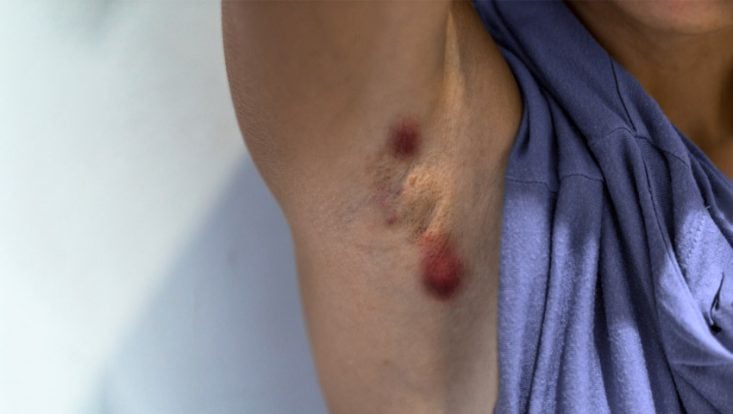
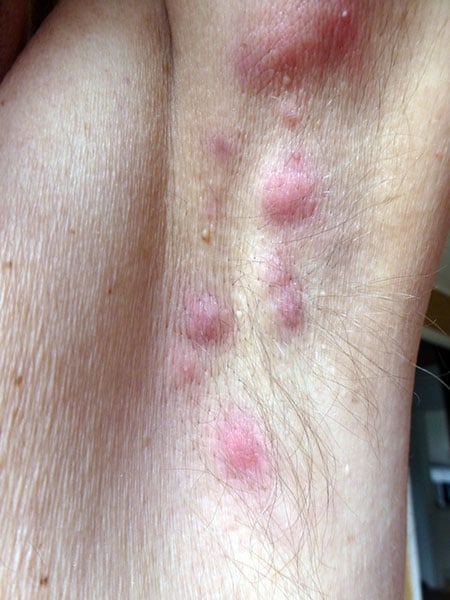
Muy a menudo, la primera lesión que surge es un bulto solitario, inflamado y doloroso, que mide aproximadamente 0,5 a 2,0 cm de diámetro. Con el tiempo, pueden surgir otros nódulos satélites. Lesiones similares a los puntos negros son comunes alrededor de las lesiones de hidradenitis.
Estos nódulos suelen ser muy dolorosos y pueden durar varios días o meses. En esta fase, la hidradenitis suele estar infradiagnosticada, ya que la mayoría de la gente la confunde con un «grano interno» o un «forúnculo sin la cabeza de pus». A diferencia del forúnculo, la hidradenitis tiene una evolución más insidiosa, creciendo más lentamente.
Después de un período de tiempo variable, que puede ser de unos días a varias semanas, el nódulo doloroso progresa a un absceso, que puede drenar espontáneamente a la superficie de la piel o como resultado de la manipulación de la lesión por parte del paciente.
Al “reventar”, el nódulo de hidradenitis drena un material purulento y sanguinolento. El dolor frecuentemente mejora después del drenaje.
No todos los nódulos necesitan ser drenados para regresar, algunos de ellos involucionan espontáneamente después de unos días. Por lo general, el bulto desaparece o se drena, pero regresa después de algunas semanas o meses en el mismo lugar. El paciente con hidradenitis a menudo informa una historia de varias lesiones que aparecen y desaparecen a lo largo de los años, casi siempre en los mismos puntos de la piel.
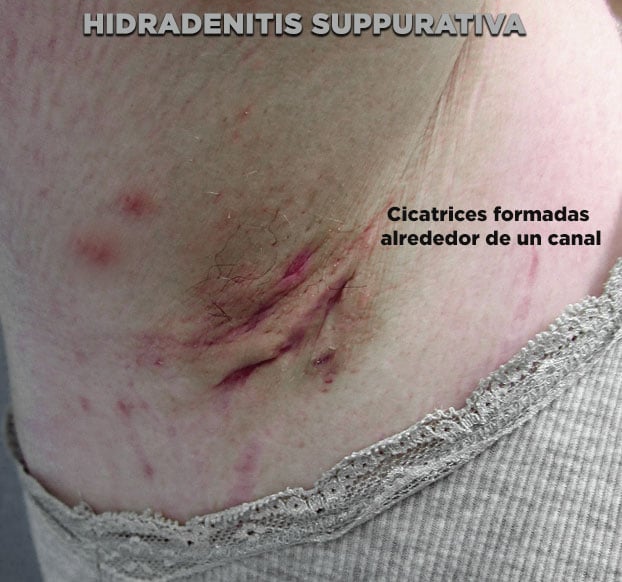
Cuando las lesiones son múltiples, repetitivas o tardan mucho en desaparecer, es posible formar túneles o canales a través de la piel, que se comunican entre sí y con el exterior, drenando intermitentemente un material purulento y maloliente.
Las cicatrices pueden aparecer después de la resolución de lesiones muy inflamadas. Las cicatrices pueden ser grandes, largas y múltiples. Son comunes en la ingle y la axila. La cicatrización severa de la axila puede causar movilidad reducida del brazo u obstrucción linfática, lo que lleva al linfedema (hinchazón del brazo debido a la acumulación de linfa).
La hidradenitis supurativa puede tener un impacto significativo en la calidad de vida del paciente. La descarga impredecible de material purulento y el olor que lo acompaña pueden ser vergonzosos. Como resultado, los pacientes tienden a experimentar aislamiento social, depresión, ruptura e incluso dificultades profesionales.
Etapas
La hidradenitis supurativa generalmente se clasifica en tres grupos de gravedad de la enfermedad:
- Grado I: formación de un absceso simple o múltiple, pero sin formación de canales, túneles o cicatrices.
- Grado II: abscesos recurrentes, con formación de canales, túneles o cicatrices. Todavía es posible individualizar las lesiones.
- Grado III: afectación difusa de la región de la piel afectada, con múltiples lesiones, múltiples túneles interconectados y cicatrices extensas.
Alrededor del 70% de los pacientes desarrolla solamente la etapa I. Afortunadamente, solamente el 5% de los pacientes alcanza el Grado III, que es estéticamente deformante.
Diferencias entre hidradenitis y forúnculo
La hidradenitis supurativa puede confundirse fácilmente con un forúnculo, especialmente en la etapa I. Sin embargo, con el tiempo, la distinción se vuelve más fácil. Los forúnculos no son lesiones que siempre se repiten en el mismo lugar, no tienen preferencia por las áreas intertriginosas, no tienen puntos negros a su alrededor, no crean túneles o canales, ni forman cicatrices grandes y largas.
Explicamos el forúnculo en detalles en el artículo: Forúnculos – Causas, Síntomas y Tratamiento.
Tratamiento
No existe una cura definitiva para la hidradenitis supurativa. Pero el tratamiento temprano con el dermatólogo puede ayudar a controlar los síntomas, prevenir más lesiones y prevenir las cicatrices.
Algunas medidas no medicamentosas ayudan en el tratamiento de la hidradenitis. El principal es evitar el cigarrillo. El consumo excesivo de lácteos y alimentos con alto contenido de azúcar también parece ser perjudicial para las personas con la enfermedad. En pacientes con sobrepeso, perder peso es esencial.
Se requiere higiene diaria del área afectada y se puede usar jabones antibacterianos.
Grado I
En pacientes con hidradenitis grado I generalmente están indicados los antibióticos tópicos como la solución de clindamicina al 1% para la aplicación directa a las lesiones. La aplicación de corticosteroides mediante punción con aguja de las lesiones es otra opción, ya que ayuda a acelerar su resolución.
Grado II
En casos de hidradenitis grado II, los antibióticos orales, como la doxiciclina, deben ser usados durante al menos 2 o 3 meses.
Los medicamentos que ralentizan la acción de los andrógenos (hormonas masculinas) son efectivos, especialmente en las mujeres. Las opciones incluyen acetato de ciproterona asociado al estrógeno, píldoras anticonceptivas que contienen etinilestradiol y norgestrel o espironolactona.
En los hombres, la finasterida o la dutasterida, dos medicamentos comúnmente utilizados en la hiperplasia benigna de próstata, pueden usarse para controlar la hidradenitis.
En pacientes con cicatrices y canales, puede indicarse cirugía plástica para extirparlos, si el paciente lo desea.
Grado III
En pacientes con hidradenitis grado III, un medicamento llamado infliximab es el tratamiento de primera línea. La isotretinoína (roacutan) usada a menudo en el acné severo puede ayudar a mejorar la hidradenitis, pero su respuesta es mejor en casos menos graves.
Si la hidradenitis no mejora con ningún tratamiento clínico, se debe realizar una cirugía para eliminar la piel cicatrizada y los folículos enfermos y reemplazar la piel extirpada con injertos.
Referencias
- North American clinical management guidelines for hidradenitis suppurativa: A publication from the United States and Canadian Hidradenitis Suppurativa Foundations Part I: Diagnosis, evaluation, and the use of complementary and procedural management – Journal of the American Academy of Dermatology.
- North American clinical management guidelines for hidradenitis suppurativa: A publication from the United States and Canadian Hidradenitis Suppurativa Foundations Part II: Topical, intralesional, and systemic medical management – Journal of the American Academy of Dermatology.
- European S1 guideline for the treatment of hidradenitis suppurativa/acne inversa – European Academy of Dermatology and Venereology.
- Hidradenitis suppurativa: Pathogenesis, clinical features, and diagnosis – UpToDate.
- Hidradenitis suppurativa: Treatment – UpToDate.
Autor(es)
Médico licenciado por la Universidad Federal de Río de Janeiro (UFRJ), con títulos de especialista en Medicina Interna por la Universidad Federal de Río de Janeiro (UFRJ) y de Nefrología por la Universidad Estadual de Río de Janeiro (UERJ) y por la Sociedad Brasileña de Nefrología (SBN). Actualmente vive en Lisboa, Portugal, tiene títulos reconocidos por la Universidad de Oporto y por el Colegio de Nefrología de Portugal.





Deja un comentario