¿Qué es la trombosis?
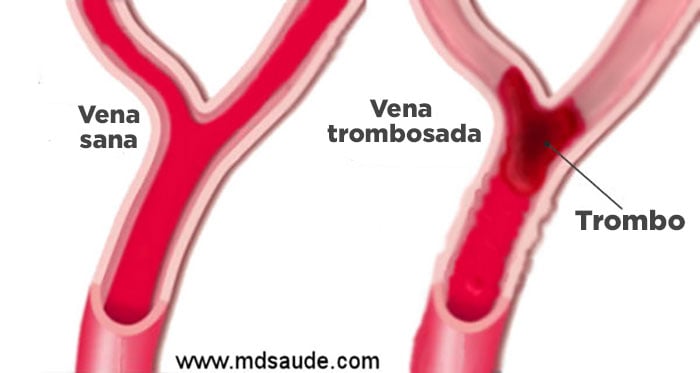
Trombosis es un término médico que indica la formación de uno o más coágulos de sangre dentro de un vaso sanguíneo, causando interrupción o limitación severa del flujo sanguíneo.
La trombosis puede ocurrir en las arterias, llevando a cuadros de isquemia o infarto, o en las venas, causando cuadros de trombosis venosa.
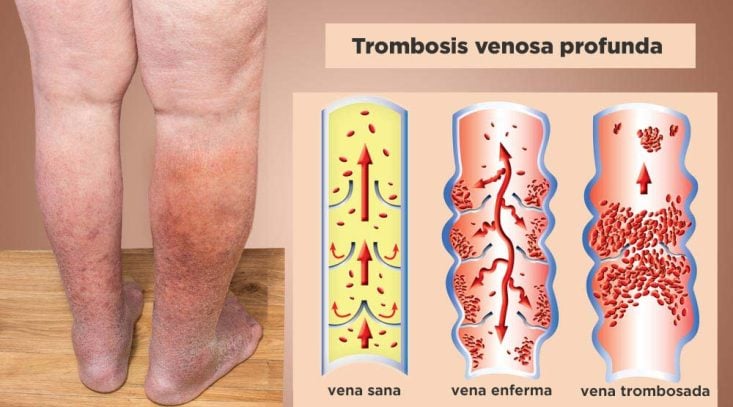
La forma más común de trombosis venosa se denomina trombosis venosa profunda (TVP), que se produce en las venas de la pierna, muslos o región pélvica, caracterizándose por cuadro de edemas y dolor en el miembro afectado.
¿Cómo se forma un trombo?
La formación de coágulos es un complejo mecanismo de defensa que evita que el paciente sangre indefinidamente cada vez que uno de sus vasos sanguíneos sufra una lesión.
El sistema de coagulación es responsable de mantener la sangre en su forma líquida, pero es también muy eficaz en la inducción de su solidificación en la pared siempre que una vena o arteria sufrir cualquier lesión. Inmediatamente después de un vaso sufrir una lesión, el sistema de coagulación comienza a actuar para crear un coágulo que funciona como un tapón para evitar que la sangre se escape del torrente sanguíneo.
En la mayoría de los casos, la formación de coágulos se hace sin equívocos, limitándose solamente a la pared del vaso herido y a los tejidos donde la sangre extravasó, sin interferir de forma relevante en el flujo de sangre dentro del vaso.
En las personas sanas, existe un delicado equilibrio entre los factores que impiden la coagulación y los factores que fomentan la formación de coágulos, de modo que el paciente no forme coágulos de forma espontánea ni corra el riesgo de sangrar con traumatismos mínimos en el cotidiano.
La trombosis es un evento no deseado del sistema de coagulación, ya que crea grandes coágulos dentro de los vasos sanguíneos, lo que provoca la obstrucción del flujo sanguíneo en esta región.
Las trombosis venosas y arteriales clínicamente se manifiestan diferentemente, puesto que las venas y arterias tienen distintas funciones en el organismo. Las arterias son los vasos responsables de llevar sangre rica en oxígeno y nutrientes a los tejidos, mientras que las venas son los vasos que hacen la dirección opuesta, drenando la sangre ya utilizada por los tejidos hacia el corazón y a los pulmones para ser nuevamente oxigenada.
Por lo tanto, si la trombosis se produce dentro de la arteria, ella evita que la sangre llegue a los órganos y tejidos que se nutren de esa arteria, causando isquemia e infartos. Las situaciones más conocidas de trombosis arterial son el infarto agudo de miocardio y el ACV.
Cuando la trombosis se produce dentro de una vena, bloquea el flujo de la sangre, haciendo con que la misma se quede represada en aquella región.
La forma más común de la trombosis venosa es la trombosis de los miembros inferiores, que afecta a las venas profundas y venas de mayor calibre de la pierna, muslo o pelvis.
En este caso, la sangre llega generalmente al miembro inferior afectado, pero no puede retornar porque, como una de las venas está trombosada, una de las principales, sino la principal vía de drenaje, se encuentra obstruida. La sangre, para volver, necesita encontrar una o más vías colaterales, que son típicamente venas de menor calibre, incapaces, a corto plazo, de conseguir drenar adecuadamente todo el flujo de sangre.
¿Cómo surge la trombosis venosa?
En situaciones normales, la sangre debe siempre permanecer en su forma líquida, fluyendo libremente por el torrente sanguíneo. La formación de un coágulo sanguíneo dentro de una vena, es decir, un trombo, es un evento no natural que ocurre debido, básicamente, a tres factores, conocidos como tríada de Virchow:
1. Reducción del flujo sanguíneo en el vaso: el equilibrio entre factores que promueven la coagulación y factores que impiden la coagulación desaparece cuando el flujo de sangre se vuelve más lento. La estasis sanguínea es una situación que estimula la acción de los factores de la coagulación, aumentando el riesgo de la aparición de un trombo.
2. Lesión de la pared del vaso sanguíneo: cada vez que la pared de un vaso sanguíneo sufre una lesión, el sistema de coagulación se activa para formar un coágulo tampón a fin de evitar las pérdidas de sangre para fuera del torrente sanguíneo. Dependiendo del grado y de la localización del trauma, la formación de un grande trombo puede ocurrir.
3. Cambios de los componentes de sangre: si el paciente tiene alguna enfermedad que cambie de forma relevante los componentes de la sangre, particularmente los factores que favorecen o impiden la coagulación, el equilibrio necesario del sistema de coagulación desaparece, aumentando el riesgo de la aparición de trombos dentro de los vasos.
En general, siempre que el paciente presente una trombosis, uno o más de los 3 factores descritos están presentes en su génesis. Una variedad de enfermedades y condiciones puede predisponer a un paciente a la trombosis, como veremos a continuación.
Factores de riesgo
Varios factores pueden aumentar el riesgo de desarrollar trombosis, especialmente de los miembros inferiores. Los más importantes son las trombofilias, enfermedades de la sangre que hacen que el sistema de coagulación quede desregulado, creando un estado de hipercoagulabilidad y de gran riesgo para la formación de trombos.
Entre las trombofilias más comunes, podemos destacar:
- Mutación del factor V de Leiden.
- Mutación de gene de la protrombina.
- Deficiencia de proteína S.
- Deficiencia de proteína C.
- Deficiencia de antitrombina.
- Disfibrinogenemia.
- Anticuerpos anti-fosfolípidos.
Afortunadamente, a pesar de ser un fuerte factor de riesgo para trombosis, las trombofilias son enfermedades raras. La mayoría de los casos de trombosis es causada por otros factores. Vamos a hablar rápidamente sobre los más importantes.
Cirugía
Pacientes que se someten a procedimientos quirúrgicos, especialmente cirugías en la región pélvica y los miembros inferiores, presentan alto riesgo de formación de trombos en los miembros inferiores. El efecto de los anestésicos, la propia manipulación de los vasos sanguíneos y los tejidos subyacentes durante la cirugía y el prolongado tiempo sin levantarse* en el posoperatorio hacen la cirugía un evento con alto riesgo de trombosis venosa profunda.
* Cuando caminamos, el impacto de los pies en el suelo y la contracción de los músculos, especialmente de la pantorrilla, ayudan a empujar la sangre en las venas de las piernas hacia arriba, hacia el corazón. Acostarse por un largo periodo promueve, especialmente para aquellas personas con insuficiencia venosa, estasis de la sangre en los miembros inferiores.
Traumas
Por razones similares a la cirugía, grandes traumatismos también son importantes factores de riesgo para la trombosis venosa profunda, no solo por el impacto sobre los vasos sanguíneos, sino también por el tiempo que el paciente se queda inmovilizado en la cama después del accidente.
Largos viajes sentado (síndrome de la clase económica)
Largos viajes aéreos, generalmente por encima de 8 horas, pueden facilitar la aparición de trombosis venosa profunda, principalmente en individuos con otros factores de riesgo, como obesidad, varices, tabaquismo, embarazo, etc. ¿Ya notó cómo tus pies se quedan hinchados y el zapato queda más difícil de calzar después de un largo viaje de avión? El hecho de sentarse por largas horas, con las piernas dobladas, dificulta el retorno de la sangre venosa para el corazón, favoreciendo la estasis y, consecuentemente, la formación de trombos.
Cáncer
Algunos tumores malignos producen sustancias que aumentan la coagulación de la sangre, favoreciendo la formación de trombos (lee: 14 signos y síntomas del cáncer).
Insuficiencia cardíaca
Pacientes con insuficiencia cardíaca presentan un corazón débil, con dificultad para bombear la sangre a través del cuerpo. Esto lleva al estancamiento de sangre en los miembros inferiores y promueve la formación de coágulos.
Embarazo
Los cambios hormonales aumentan la capacidad de coagulación de las mujeres embarazadas. Además, a medida que el útero crece, la vena cava empieza a comprimirse, lo que dificulta el flujo de sangre que viene desde las venas de los miembros inferiores. Mujeres embarazadas están 5 veces más propensas a desarrollar trombosis que las mujeres no embarazadas de la misma edad.
Además de los ya descritos, existen varios otros factores de riesgo para trombosis venosa profunda, entre los cuales cabe citar:
- Obesidad.
- Tabaquismo.
- Uso de anticonceptivos hormonales.
- Edad superior a 60 años.
- Síndrome nefrótico.
- Uso de ciertos medicamentos, tales como tamoxifeno, eritropoyetina, talidomida y reemplazo hormonal para la menopausia.
- Historia familiar de trombosis.
- Policitemia vera.
- Trombocitopenia esencial
- Enfermedad inflamatoria del intestino.
- Uso de catéter venoso central en la vena femoral.
- Infecciones, como el Covid-19.
Síntomas
Los síntomas de TVP dependen del tamaño del trombo y del grado de obstrucción de la vena afectada. Como se tratan de venas profundas, alejadas de la piel, es perfectamente posible que el paciente tenga una trombosis y no presente síntomas.
Cuando el trombo es suficientemente grande, como para comprometer el flujo de sangre en la vena, los principales síntomas son hinchazón, dolor, aumento de la temperatura y enrojecimiento del miembro afectado. Una pierna que repentinamente comienza a doler y se vuelve más hinchada que la otra es un signo que siempre debe levantar la sospecha de trombosis.
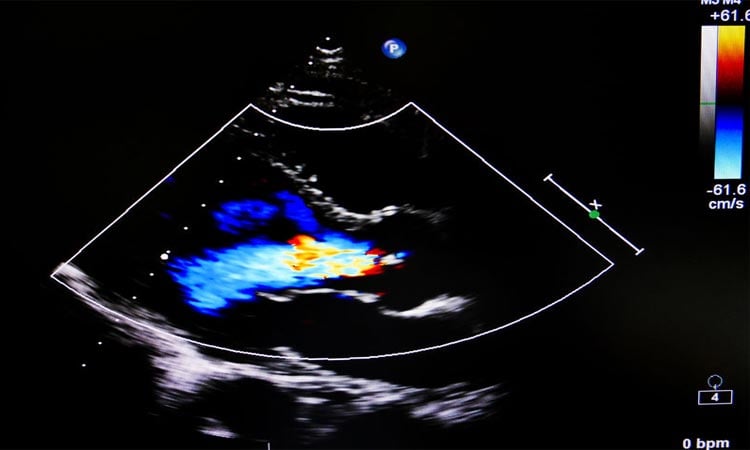
El diagnóstico de TVP se realiza, generalmente, con ecografía con Doppler de venas de los miembros inferiores. Otras pruebas, tales como la angioresonancia magnética o la angiotomografía computada, también pueden ser utilizadas.
Complicaciones
El gran peligro de la trombosis venosa profunda es el riesgo de un trozo de trombo soltarse y viajar por el torrente sanguíneo hasta uno de los pulmones, causando un cuadro llamado tromboembolismo pulmonar (TEP). Trombos pequeños causan infarto pulmonar localizado, que se manifiesta clínicamente como dolor torácico y repentina dificultad para respirar.
Dependiendo del tamaño del émbolo (trozo del trombo que se soltó), el mismo puede obstruir grandes vasos pulmonares, como la arteria pulmonar, impidiendo que la sangre alcance uno de los pulmones. En este caso, el corazón puede colapsar mientras intenta bombear sangre hacia el pulmón, pero falla debido a la gran obstrucción que tiene enfrente.
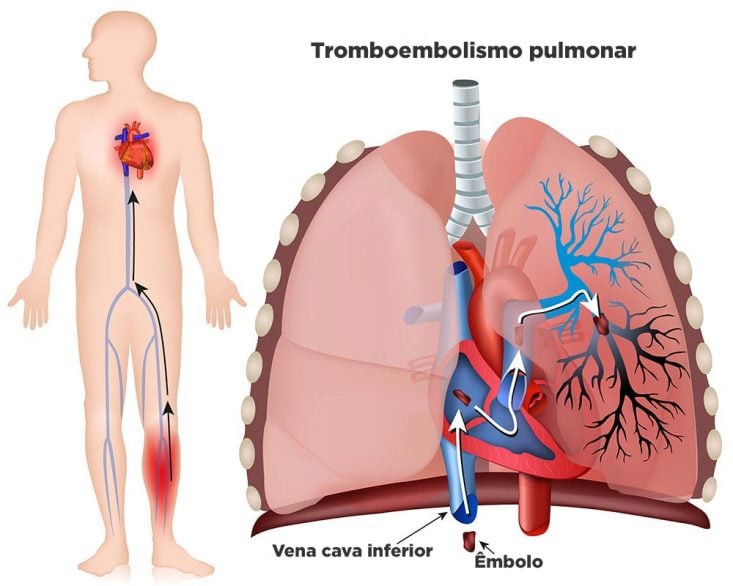
El paciente con tromboembolismo masivo suele evolucionar rápidamente para paro cardíaco y muerte.
La TVP que ocurre en las venas más superiores del miembro inferior, como las venas poplíteas, femoral o ilíaca, es la que tiene más riesgos de soltar émbolos. Las trombosis que se producen en las venas debajo de la rodilla son menos peligrosas porque presentan menor riesgo de TEP.
Para aprender más sobre la embolia pulmonar, lee: Embolia pulmonar: qué es, síntomas, causas y tratamiento
Tratamiento
El tratamiento de la TVP tiene como objetivos: reducir el riesgo de embolización para los pulmones, impedir el crecimiento del trombo e impedir la formación de nuevos trombos.
Si no se trata, cerca de 1 a cada 2 pacientes con TVP en las venas más superiores del miembro inferior presentará embolia pulmonar. Esto significa que, si no es tratada, la TVP es un cuadro con inaceptable riesgo de muerte.
La anticoagulación de la sangre con heparina fraccionada o heparina de bajo peso molecular es eficaz en reducir el riesgo de embolia pulmonar y de la formación de nuevos trombos.
Después de 5 días de heparina, que es administrada con inyecciones subcutáneas, el paciente pasa a tomar solamente tabletas anticoagulantes, como warfarina, dabigatran, rivaroxaban o apixaban. Los anticoagulantes se mantienen de 3 a 6 meses dependiendo de la gravedad y de los factores de riesgo del paciente.
El paciente con TVP debe permanecer en reposo absoluto en la cama durante los primeros días de anticoagulación, pues la movilización del miembro afectado aumenta el riesgo de embolización.
En pacientes que presentan contraindicación a los anticoagulantes o que, a pesar de la anticoagulación, siguen presentando nuevos episodios de tromboembolismo, se indica la implementación de un filtro en la vena cava. El filtro de vena cava es una especie de red que se encuentra dentro de la vena cava, en la región abdominal, y evita que émbolos provenientes de los miembros inferiores puedan llegar a los pulmones.
Prevención
La prevención de la TVP es esencial en pacientes con alto riesgo, especialmente los que tienen trombofilia o han sufrido cirugía recientemente.
En las trombofilias, se debe hacer la prevención con el uso de anticoagulantes para el resto de la vida. En los casos de pacientes sometidos a cirugía, se indica, en el periodo posoperatorio inmediato, el uso de medias de compresión y bajas dosis de heparina, si el paciente necesita quedarse postrado en la cama.
Lo ideal es que cada paciente recién operado se levante y camine tan pronto como sea posible. El simple hecho del paciente poder dar algunos pasos durante todo el día ya reduce el riesgo de TVP.
En largos viajes de avión, se indica que el individuo se levante cada 2 horas y de un paseo por el avión. Evitar las bebidas alcohólicas y mantenerse bien hidratado también es importante.
Referencias
- What is Venous Thromboembolism? – Centers for Disease Control and Prevention.
- Deep Venous Thrombosis (DVT) – Medscape.
- Overview of the causes of venous thrombosis – UpToDate.
- Overview of the treatment of lower extremity deep vein thrombosis (DVT) – UpToDate.
- Clinical presentation and diagnosis of the nonpregnant adult with suspected deep vein thrombosis of the lower extremity – UpToDate.
- Venous Thromboembolism – National Institute of Health.
Autor(es)
Médico licenciado por la Universidad Federal de Río de Janeiro (UFRJ), con títulos de especialista en Medicina Interna por la Universidad Federal de Río de Janeiro (UFRJ) y de Nefrología por la Universidad Estadual de Río de Janeiro (UERJ) y por la Sociedad Brasileña de Nefrología (SBN). Actualmente vive en Lisboa, Portugal, tiene títulos reconocidos por la Universidad de Oporto y por el Colegio de Nefrología de Portugal.




Deja un comentario