O que é a asma?
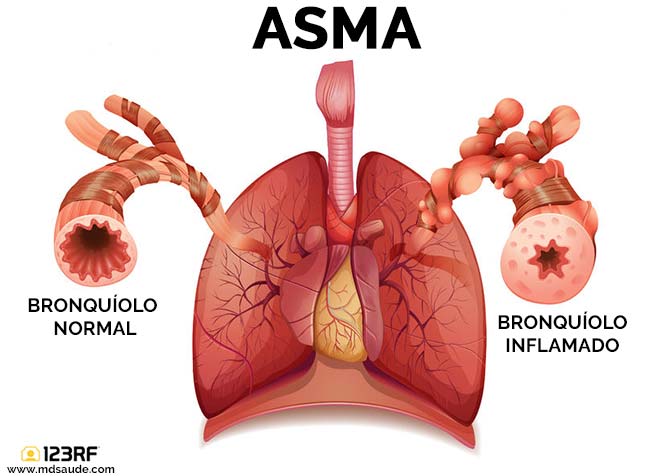
A asma brônquica, também chamada bronquite asmática, é uma doença respiratória muito comum provocada por uma inflamação dos pequenos canais de ar dos pulmões, chamados brônquios e bronquíolos.
O processo inflamatório leva à formação de edemas, aumento da produção de muco e espasmo da árvore respiratória, dificultado a passagem de ar pelos pulmões.
Esse processo é chamado broncoespasmo, que é o estreitamento da luz brônquica como resultado da contração dos músculos dos brônquios, sendo caracterizado clinicamente por dificuldade para respirar, chiado no peito, tosse e sensação de aperto no peito.
Como surge
Para podermos explicar o que é a asma e como ela surge, precisamos primeiro passar por alguns aspectos básicos da anatomia das vias respiratórias.
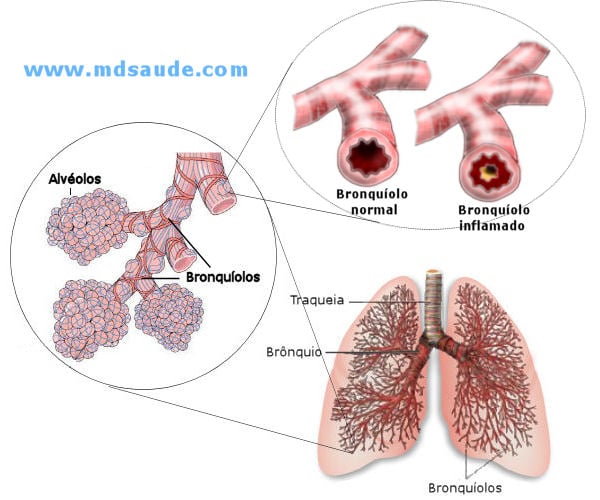
Quando inspiramos, o ar entra pela narina (ou boca), passa pela laringe e chega à traqueia, um calibroso tubo que dá origem ao trato respiratório inferior.
A traqueia bifurca-se, formando os brônquios principais, cada um indo em direção a um dos pulmões. Conforme avançam para o interior dos pulmões, os brônquios vão se ramificando em segmentos cada vez menores, chamados bronquíolos, que, por sua vez, terminam nos alvéolos, estrutura onde ocorre a oxigenação do sangue.
Os bronquíolos terminais são canais de ar tão pequenos, que possuem diâmetro de apenas 0,5 milímetros.
Por motivos ainda não bem esclarecidos, os pacientes com asma desenvolvem um processo inflamatório crônico nas suas vias respiratórias pequenas. Esta inflamação faz com que o asmático seja uma pessoa com um pulmão extremamente sensível.
Estímulos ambientais simples, tais como exposição a pólen, fumaça, poeira, frio, etc., que são facilmente tolerados pelos pulmões de pessoas sadias, costumam provocar uma intensa reação alérgica nos pulmões dos pacientes com asma.
Essa reação exacerbada leva à formação de edemas nos bronquíolos, produção excessiva de muco e espasmos na musculatura dos brônquios (broncoespasmo), fatores que provocam uma grande redução no calibre das vias aéreas, dificultando a passagem de ar.
O indivíduo com crise de asma tem dificuldade para inspirar, mas uma dificuldade ainda maior de expirar, fazendo com que parte do ar inalado fique preso dentro dos alvéolos, provocando uma hiperinsuflação dos pulmões.
Felizmente, essa obstrução provocada pela redução do calibre das vias aéreas é um processo reversível, característica essencial que distingue a asma da bronquite crônica e do enfisema pulmonar, doenças conhecidas como DPOC (doença pulmonar obstrutiva crônica).
A asma é uma doença que pode desaparecer ou apresentar grande melhoria na adolescência. Em alguns casos, ela desaparece e retorna anos depois na vida adulta; em outros, ela vai embora e nunca mais volta. Também há os pacientes que irão desenvolver asma pela primeira vez somente na vida adulta, alguns somente na terceira idade.
Sintomas
A asma é uma doença que pode surgir em qualquer idade, mas é mais comum em crianças. Em 75% dos casos, ela se manifesta antes dos 7 anos. Estima-se que a doença acometa cerca de 10% da população pediátrica e 5% dos adultos.
Os sinais e sintomas mais comuns da asma são a falta de ar, o broncoespasmo (caracterizado por um chiado no peito durante a respiração) e a tosse. Muitos pacientes também queixam-se de sensação de peso ou compressão no peito. Uma característica típica da asma é o agravamento dos sintomas à noite.
A asma costuma se manifestar em ataques, que vão e voltam, e são desencadeados por alguns fatores conhecidos, como viroses respiratórias, fumaça, frio, poeira, pelo de animais, etc.
Quando está fora das crises, o paciente habitualmente não apresenta sintomas, porém, algum grau de broncoespasmo costuma estar sempre presente, principalmente nos pacientes com formas mais graves de asma.
Em geral, estes indivíduos adaptam-se a esta leve e persistente diminuição do calibre das suas vias respiratórias e não referem queixas durante o seu dia a dia, a não ser que precisem fazer algum esforço.
A asma costuma ser classificada como intermitente, persistente leve, persistente moderada ou persistente grave. Clinicamente, cada classe costuma ter as seguintes características:
Asma intermitente
Na asma intermitente, as crises surgem com uma frequência menor que 2 dias por semana, o paciente acorda menos do que 2 noites por mês com crises, a bombinha com broncodilatador só é necessária em menos de 2 dias por semana e a asma não costuma influenciar nas atividades do dia a dia.
Asma persistente leve
Na asma persistente leve, as crises de asma surgem com uma frequência maior que 2 dias por semana (mas não todos os dias), o paciente acorda pelo menos 3 a 4 noites por mês com crises, a bombinha com broncodilatador é necessária em mais de 2 dias por semana (mas não todos os dias e não mais do que 1 vez por dia) e a asma pode causar leves limitações nas atividades do dia a dia.
Asma persistente moderada
Na asma persistente moderada, as crises de asma surgem diariamente, o paciente acorda mais de 1 vez por semana com crises, a bombinha com broncodilatador é necessária diariamente e a asma pode causar limitações nas atividades do dia a dia.
Asma persistente grave
Na asma persistente grave, as crises de asma surgem diariamente, mais de uma vez por dia, o paciente acorda todas as noites com crises, a bombinha com broncodilatador é necessária várias vezes por dia e a asma pode causar grave limitações nas atividades do dia a dia.
Os testes respiratórios, que serão explicados mais adiante, também são usados para ajudar na graduação da gravidade da asma.
Sinais de gravidade
Alguns pacientes além de apresentarem asma persistente moderada a grave, também podem apresentar severos ataques agudo de asma, sendo necessário pronto atendimento médico.
Os sinais de gravidade de uma crise asmática incluem:
- Grande esforço para respirar.
- Lábios arroxeados ou azulados.
- Crise de ansiedade.
- Dificuldade para falar.
- Intensa sudorese.
- Nítido uso da musculatura torácica, abdominal ou do pescoço durante a respiração.
- Redução da consciência ou confusão mental.
Causas
Não sabemos exatamente o que leva um indivíduo a desenvolver asma. Sabemos, contudo, que há um forte fator genético, pois a doença costuma acometer vários membros de uma mesma família.
Se um dos pais sofre de asma, o risco de o filho ter a doença é de 25%. Se o pai e a mãe forem asmáticos, o risco sobe para cerca de 50%.
A relação com processos alérgicos também é bem clara, sendo muito comum a associação da asma com outras alergias, como dermatite atópica, rinite alérgica, urticária, etc.
Pacientes obesos, fumantes, fumantes passivos, pessoas cuja mãe fumou durante a gravidez, bebês com baixo peso ao nascimento, pessoas expostas à fumaça de incêndio, pacientes com refluxo gastroesofágico, trabalhadores expostos a certos produtos químicos ou contato com agrotóxicos também aumentam o risco de um indivíduo desenvolver asma brônquica.
Fatores desencadeantes
Em geral, nos pacientes portadores de asma, as crises asmáticas são desencadeadas por fatores conhecidos, que devem ser evitados sempre que possível. Na ampla maioria dos casos, os fatores predisponentes são substâncias aspiradas pelo ar.
Entre os mais comuns gatilhos das crises de asma, podemos citar:
- Fumaça.
- Cigarros.
- Poluição atmosférica.
- Pólen.
- Poeira.
- Pelo de animais domésticos.
- Mofo.
- Infecções virais ou bacterianas das vias respiratórias.
- Cheiro forte de produtos químicos (tinta, perfume, querosene, etc.)
- Ar frio.
- Ácaros.
- Ambientes com baratas.
- Alergia a certos alimentos (ovos, leite, amendoim, soja, frutos do mar, corantes, etc.).
- Medicamentos (aspirina, anti-inflamatórios e beta-bloqueadores).
Para saber mais detalhes sobre os fatores desencadeantes de crise asmática, leia o seguinte artigo: Como evitar as crises de asma.
Asma induzida por exercício
Algumas pessoas desenvolvem crises de asma após praticarem atividades físicas. O nome asma induzida por exercício não é o mais adequado, pois pode levar ao falso entendimento de que exercícios possam causar asma.
Na verdade, a atividade física pode desencadear uma crise de asma em um paciente já previamente asmático. Portanto, o termo mais correto é broncoespasmo induzido pelo exercício.
Na maioria dos casos, a prática de esforço físico agrava uma asma já existente e sintomática. No entanto, há casos em que o paciente só apresenta crises de asma após atividade física. O esforço é o único gatilho desencadeador de broncoespasmo.
As crises de broncoespasmo costumam surgir 10 a 15 minutos após o início de uma atividade moderada a intensa. Em geral, os sintomas desaparecem após 30 minutos de descanso. Atividades físicas praticadas em ambientes frios aumentam o risco de asma induzida por exercícios.
O uso de broncodilatadores 10 minutos antes da atividade física ajuda a prevenir o broncoespasmo e impede que o paciente torne-se sedentário.
Diagnóstico
A investigação de um paciente com suspeita de asma é predominantemente focada na apreciação dos sintomas e em testes que avaliam a função pulmonar. Outros exames complementares, incluindo a radiografia de tórax, exames de sangue e testes de alergia, são úteis em pacientes selecionados, mas não podem por si só estabelecer ou refutar o diagnóstico de asma.
Nas crianças, principalmente nas mais novas, a asma pode ser difícil de diagnosticar, porque muitas outras doenças das vias respiratórias podem causar sintomas semelhantes e os testes que serão descritos a seguir não costumam ser adequados para crianças.
Nos pequenos, portanto, o pediatra pode optar por indicar uma prova terapêutica caso haja suspeita de asma. Se os sintomas melhorarem com o tratamento para asma, o mais provável é que a criança tenha realmente asma.
Espirometria
A espirometria é um exame realizado para avaliar o quão bem os seus pulmões trabalham. O teste é bem simples. Para fazê-lo, você precisa encher bem os pulmões de ar e depois soprar o mais rapidamente possível em bucal que fica conectado a um computador. O espirômetro avalia duas medidas:
- O volume de ar que você consegue expirar no primeiro segundo de exalação, denominado volume expiratório forçado no primeiro segundo ou FEV1;
- A quantidade total de ar que você consegue expirar, denominada capacidade vital forçada ou CVF.
Para se obter uma leitura mais confiável, o médico pode solicitar que você assopre no espirômetro mais de uma vez. Caso o médico avalie que o exame foi realizado de forma satisfatória, ele irá comparar os resultados com os valores de referência, que são os valores médios obtidos por pessoas da mesma idade, sexo e altura. Desta forma é possível avaliar se há sinais de obstrução das vias respiratórias.
Feito isso, o médico irá repetir o exame após administrar através de um inalador (a famosa bombinha para asma) uma medicação broncodilatadora, que serve para dilatar as vias aéreas dos pulmões.
Os pacientes com asma costumam apresentar uma relevante melhoria dos resultados da espirometria após uso do broncodilatador, um resultado que não é observado, por exemplo, nos pacientes com bronquite crônica (DPOC).
Pico de fluxo expiratório
O medidor de pico de fluxo expiratório, também chamado medidor de peak flow, é uma forma alternativa e mais simples de avaliar a obstrução das vias aéreas. O resultado obtido pelo medidor peak flow é chamado pico de fluxo expiratório (PFE).
Enquanto na espirometria o paciente precisa assoprar em um bucal que fica ligado a um computador, o medidor de peak flow é um pequeno dispositivo de mão, que você pode ter em casa, e é usado para medir o quão rápido você consegue soprar o ar de seus pulmões em um só fôlego, de forma curta e explosiva.
Assim como na espirometria, os resultados devem ser comparados a valores de referência. Uma melhoria de pelo menos 20% no resultado após uso de broncodilatadores fala fortemente a favor de asma.
Este teste, apesar de mais simples, requer um pouco de prática para ser efetuado corretamente e não fornece resultados tão confiáveis quanto a espirometria. Por isso, ele acaba sendo mais útil no seguimento dos pacientes que já têm o diagnóstico da asma estabelecida.
Como o teste pode ser feito em casa a qualquer momento, ele é útil para avaliar a função pulmonar ao longo do dia. Conhecer o padrão habitual de PFE ajuda o paciente a reconhecer quando a sua asma está piorando.
Se o paciente suspeita que haja um fator desencadeante da asma no seu trabalho, ele pode levar o medidor de peak flow consigo para o trabalho e comparar os resultados antes de depois.
Tratamento
O tratamento da asma é um tema complexo e merece um artigo exclusivo. O que faremos a seguir é apenas um resumo das opções mais utilizadas atualmente.
Broncodilatadores beta-2 agonistas
Broncodilatadores beta-2 agonistas são drogas que agem relaxando a musculatura dos brônquios, aumentando o seu calibre e facilitando a passagem do ar. Como o mecanismo de obstrução da asma é o broncoespasmo, os broncodilatadores são ótimas opções para reverter os sintomas da doença.
Os beta-2 agonistas, apesar de serem efetivos no combate aos sintomas e terem rápido início de ação, não agem diretamente na causa da asma, que é a inflamação das vias aéreas.
Os broncodilatadores são administrados por via inalatória. Existem os broncodilatadores de ação curta (4 a 6 horas), como o salbutamol e o fenoterol, e os broncodilatadores de longa duração (12 a 24 horas), como o salmeterol e o formoterol.
Corticoides inalatórios
Os corticoides são drogas derivadas do hormônio cortisol e têm potente efeito anti-inflamatório. Por esse motivo, os corticoides por via inalatória são frequentemente utilizados no tratamento da asma.
Entre as opções de corticoides inalatórios mais utilizados, podemos citar: fluticasona, budesonida, beclometasona, flunisolida, ciclesonida, triancinolona e mometasona.
Ao contrário de corticosteroides tomados por via oral ou intravenosa, os corticoides por via inalatória têm um risco relativamente baixo de efeitos colaterais e são geralmente seguros para o uso diário e a longo prazo.
Os corticoides inalatórios são frequentemente utilizados em associação com beta-2 agonista de longa duração.
Modificadores de leucotrienos
Os modificadores de leucotrieno são drogas utilizadas por via oral, em comprimidos ou xarope, que ajudam a abrir as vias aéreas, diminuem a inflamação e reduzem a produção de muco. Eles são menos efetivos que os corticoides, por isso, não costumam ser utilizados sozinhos no tratamento da asma, mas sim como medicação complementar.
Entre as opções disponíveis no mercado, podem citar: montelucaste, zafirlucaste e zileutona.
Teofilina
Teofilina é uma droga por via oral com efeito broncodilatador. Muito utilizada no passado, ela é atualmente uma opção complementar de tratamento.
Omalizumab
Omalizumab é um medicamento relativamente novo indicado para o tratamento da asma alérgica que não pode ser controlada com a associação de corticosteroides e beta-2 agonistas.
O fármaco é uma terapia anti-imunoglobulina E (anti-IgE), sendo habitualmente é administrado por via subcutânea a cada 2 a 4 semanas.
Omalizumabe é aprovado para pacientes com mais de 6 anos, com nível sérico de IgE de 30 a 700 UI/mL e sensibilidade documentada a um alérgeno perene. Se o controle da asma não melhorar após um período de teste razoável (3 a 6 meses), o medicamento deve ser descontinuado.
Novos medicamentos para asma grave
Outros medicamentos recentemente aprovados para asma de difícil controle incluem:
- Mepolizumab (anticorpo monoclonal contra IL-5).
- Reslizumab (anticorpo monoclonal contra IL-5).
- Benralizumab (anticorpo monoclonal contra IL-5).
- Dupilumab (anticorpo anti-subunidade alfa do receptor de IL-4).
- Tezepelumab (linfopoietina estromal antitímica).
Referências
- Guidelines for the Diagnosis and Management of Asthma (EPR-3) – National Heart, Lung, and Blood Institute (NHLBI).
- White Book on Allergy – Section 2.2. Asthma – World Allergy Organization (WAO).
- Asthma – Centers for Disease Control and Prevention (CDC).
- Pocket guide for asthma management and prevention – Global Initiative for Asthma – GINA.
- Diagnosis of asthma in adolescents and adults – UpToDate.
- An overview of asthma management – UpToDate.
- Treatment of severe asthma in adolescents and adults – UpToDate.
- Ferri FF. Asthma. In: Ferri’s Clinical Advisor 2015: 5 Books in 1. Philadelphia, Pa.: Mosby Elsevier; 2015.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.






Deixe um comentário