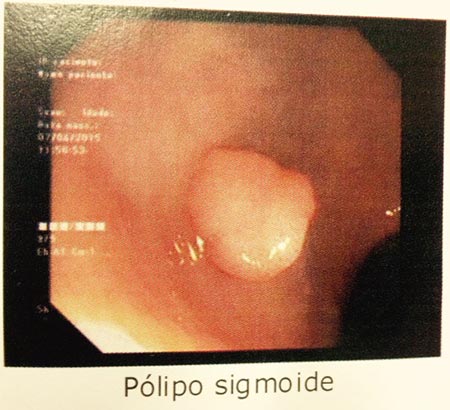
O que é o pólipo intestinal?
O pólipo é uma pequena protuberância que cresce em cavidades revestidas por mucosas. Podem surgir pólipos em várias regiões do nosso organismo, tais como estômago, vesícula biliar, útero, cavidade nasal, intestinos e outros. No caso dos pólipos intestinais, o local onde eles são mais comuns é no intestino grosso (cólon).
O pólipo intestinal é um tumor benigno que surge por um crescimento anormal das próprias células da mucosa do intestino. Mal comparando, podemos dizer que são uma espécie de verruga do cólon.
Essas lesões são muito comuns, estando presentes em mais de 30% da população adulta.
Apesar de serem habitualmente benignos, uma pequena parte deles tem potencial para se transformar em câncer de cólon ao longo dos anos.
Felizmente, através da colonoscopia é possível não só diagnosticar, como também remover os pólipos intestinais de forma completa e segura, impedindo-os de se transformarem em um câncer do cólon.
Fatores de risco
Não sabemos exatamente por que os pólipos surgem, mas alguns fatores de risco já são bem conhecidos:
- Idade acima de 40 anos.
- Doença inflamatória intestinal.
- História familiar de pólipos intestinais.
- Tabagismo.Sedentarismo.
- Obesidade.
- Dieta rica em gorduras saturadas.
- Dieta pobre em frutas, vegetais, fibras e cálcio.
- Consumo excessivo de álcool.
Tipo de pólipos intestinais
Existem vários tipos de pólipos, todavia, dois deles correspondem a imensa maioria:
Pólipos hiperplásicos
São pólipos de tamanho pequeno, normalmente localizados na porção terminal do cólon (reto e sigmoide). Os pólipos hiperplásicos apresentam baixíssimo risco de transformação maligna e não requerem tratamento na imensa maioria dos casos.
Adenomas
Os pólipos adenomatosos são aqueles que apresentam risco de se transformar em câncer. Felizmente, menos de 5% dos adenomas acabam por se transformar em um tumor maligno. E, mesmo assim, um adenoma costuma demorar pelo menos 7 a 10 anos até se transformar em câncer.
Nem sempre é possível distinguir um pólipo hiperplásico de um pólipo adenomatoso com base na aparência durante a colonoscopia, o que significa que muitos pólipos hiperplásicas precisam ser removidos para que possam ser devidamente identificados através da histopatologia. Na dúvida, é melhor retirar o pólipo e enviá-lo para identificação pelo patologista. Em geral, qualquer pólipo com mais de 0,5 cm acaba sendo retirado para avaliação.
Sintomas
A maioria dos pólipos intestinais é de pequeno tamanho e acaba por não causar nenhum sintoma. Normalmente, só são detetados quando se realizam exames de triagem para o câncer de cólon, como a colonoscopia.
Pólipos de tamanho maior podem causar obstrução intestinal por impedir a progressão das fezes ou apresentar escoriações pela passagem de fezes endurecidas, podendo, assim, sangrar. (leia: 14 causas de sangue nas fezes (hemorragia digestiva)).
Diagnóstico
O rastreio para o câncer de cólon está indicado para todas as pessoas acima de 50 anos. Pessoas que tiveram um parente de primeiro grau com câncer de cólon antes dos 60 anos devem começar a fazer o rastreio a partir dos 40 anos.
Atualmente, o exame de escolha para o diagnóstico dos pólipos e para o rastreio do câncer de cólon é a colonoscopia, um exame realizado através de um endoscópio por via anal. A colonoscopia é o exame ideal, pois permite não só a visualização dos pólipos, como também a sua retirada, caso necessária (leia: Colonoscopia: o que é, preparo, sedação e riscos).
Apenas a olho nu não é possível distinguir um pólipo hiperplásico de um adenoma. Por isso, indica-se a retirada de qualquer pólipo diagnosticado para avaliação histológica (microscópica).
Os adenomas são divididos em três grupos segundo as características das suas células:
1. Adenoma tubular.
2. Adenoma viloso.
3. Adenoma túbulo-viloso.
Pólipos intestinais podem virar câncer?
Todos os pólipos adenomatosos são displásicos, ou seja, são lesões pré-malignas. Porém, como já explicado, apenas uma minoria dos adenomas evoluem para câncer.
Os pólipos vilosos e túbulo-vilosos são os que têm mais risco de malignização. Mas há outros fatores que também nos ajudam a estimar o risco de câncer:
- Pólipos maiores que 1 cm são mais perigosos. Já pólipos com menos de 0,5 cm possuem baixo potencial de transformação maligna.
- Presença de mais de 4 pólipos adenomatosos.
- Existência de displasia de alto grau nos pólipos.
Portanto, um paciente com 1 ou 2 pólipos adenomatosos tubular com menos de 0,5 cm tem risco muito baixo de desenvolver câncer. Por outro lado, um paciente com mais de 4 pólipos vilosos ou túbulo-vilosos, com mais de 1 cm de tamanho e com sinais de displasia de alto grau é aquele com maior risco de desenvolver um tumor maligno.
Tratamento
A maneira mais eficaz de se evitar o câncer de cólon é identificando precocemente pólipos adenomatosos e removendo-os antes que eles se transformem em uma lesão maligna.
Como já referido, os pólipos devem ser retirados pela colonoscopia imediatamente após a sua identificação. O pólipo deve ser removido completamente.
A remoção dos pólipos, que recebe o nome de polipectomia, é um procedimento que não dói e não costuma causar sangramentos. A polipectomia é segura, havendo uma taxa de complicações menor que 1 a cada 1000 procedimentos. Os maiores riscos são a perfuração do cólon e o sangramento, porém, ambos são incomuns.
Raramente, o pólipo é grande o suficiente para a remoção não poder ser feita pelo colonoscópio. Nestes casos, é normalmente necessária cirurgia para extração da lesão.
Para minimizar os risco de complicações, o paciente não deve tomar nem dias antes, nem dias depois, medicamentos que facilitem hemorragias, como aspirina, anti-inflamatórios ou anticoagulantes.
Seguimento pós-colonoscopia
O sucesso da prevenção do câncer do cólon depende da detecção precoce dos pólipos pré-malignos. A retirada completa do pólipo elimina qualquer risco daquela lesão vir a se tornar um câncer. Porém, nada impede que o paciente ao longo do tempo forme novos pólipos. Quem já teve pólipos tem um maior risco de desenvolvê-los novamente.
Por isso, o gastroenterologista costuma agendar com o paciente novas colonoscopias consoante o resultado da primeira. Se na primeira polipectomia os resultados apontavam para um maior risco de desenvolvimento de câncer, o paciente precisará ser vigiado de forma mais frequente. Em geral, as recomendações são as seguintes:
- Paciente sem pólipos ou que aprestavam apenas pólipos hiperplásicos menores que 1 cm só precisam repetir a colonoscopia em 10 anos.
- Pacientes que apresentavam 1 ou 2 adenomas tubulares menores que 1 cm precisam repetir a colonoscopia em 5 a 10 anos.
- Pacientes com 3 a 10 adenomas tubulares precisam repetir a colonoscopia em 3 anos.
- Pacientes com mais de 10 adenomas precisam repetir a colonoscopia com 1 ou 2 anos.
- Pacientes com 1 ou mais adenomas tubulares maiores que 1 cm precisam repetir a colonoscopia em 3 anos.
- Pacientes com 1 ou mais adenomas vilosos ou túbulo-vilosos precisam repetir a colonoscopia em 3 anos.
- Pacientes com pelo menos 1 adenoma com sinais de displasia de alto grau precisam repetir a colonoscopia em 3 anos.
Síndromes de poliposes
Existem algumas doenças raras, de origem genética, que se manifestam com dezenas de pólipos no trato digestivo ainda na juventude, associados a outros sintomas em diversas partes do corpo. Entre essas síndromes podemos citar:
- Gardner.
- Turcot.
- Cronkhite-Canada.
- Peutz-Jeghers.
- Cowden.
Esses pacientes apresentam elevado risco de desenvolverem câncer de cólon.
Referências
- Overview of colon polyps – UpToDate.
- Colon Polyps – StatPearls.
- Colon Polyps – National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK).
- Prevalence of adenomas and colorectal cancer in average risk individuals: a systematic review and meta-analysis – Clinical gastroenterology and hepatology.
- Feldman M, et al. Colonic polyps and polyposis syndromes. In: Sleisenger and Fordtran’s Gastrointestinal and Liver Disease: Pathophysiology, Diagnosis, Management. 10th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.
- Goldman L, et al., eds. Neoplasms of the small and large intestine. In: Goldman- Cecil Medicine. 25th ed. Philadelphia, Pa.: Saunders Elsevier; 2016.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.







Deixe um comentário