Introdução
A esclerose lateral amiotrófica (ELA), também conhecida como doença do neurônio motor ou doença de Lou Gehrig, é uma grave patologia neurodegenerativa (doença que provoca degeneração dos neurônios) de causa ainda desconhecida e sem tratamento curativo.
A esclerose lateral amiotrófica é uma doença que causa perda progressiva da força e atrofia dos músculos, levando à morte em cerca de 3 a 5 anos. Há casos, porém, com tempo sobrevida maior. Carca de 10% dos pacientes com ELA conseguem viver mais de 10 anos, e um percentual bem pequeno consegue viver por mais de 20 anos, caso a doença poupe a musculatura responsável pela respiração e o paciente tenha condições de receber tratamento intensivo.
O caso mais famoso de longevidade com a esclerose lateral amiotrófica é o do físico inglês, Stephen Hawking, que teve a doença diagnosticada aos 21 anos e sobreviveu, apesar das inúmeras deficiências, até aos 76 anos de idade. Infelizmente, casos como os dele são muito raros e não representam evolução habitual da ELA.
Neste artigo vamos explicar o que é a esclerose lateral amiotrófica, quais são suas causas e fatores de risco, os seus sintomas, como é feito o diagnóstico e quais são as opções de tratamentos existentes até o momento.
O que é o neurônio motor?
Para entender o que é a esclerose lateral amiotrófica, que, como já referido, também é chamada de doença do neurônio motor, é preciso antes conhecer como funciona a interação entre nervos e músculos. Vamos explicar a seguir, de forma bem resumida e didática, esta relação.
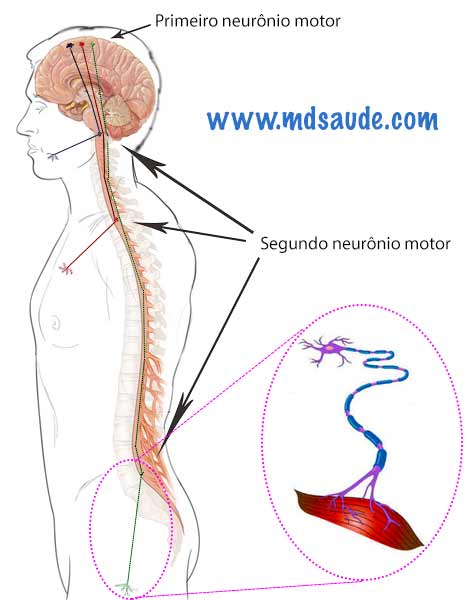
Qualquer contração muscular voluntária é realizada graças à ativação de uma grupo de neurônios chamados de “neurônio motor”. Se você mexe as penas, levanta os braços, abaixa a cabeça ou resolve sentar, todas esses movimentos nasceram dentro do seu cérebro, que, através de estímulos elétricos, fez a mensagem chegar aos grupamentos musculares que você pretende usar.
Existem 2 tipos de neurônio motor: neurônio motor superior, também chamado de primeiro neurônio motor, e o neurônio motor inferior, conhecido como segundo neurônio motor.
O primeiro neurônio motor fica dentro do cérebro, em uma área chamada córtex cerebral. Para que qualquer músculo de contração voluntária se mova, o primeiro neurônio emite um impulso elétrico que viaja pelo cérebro, passa pelo tronco cerebral e chega à medula espinhal localizada na coluna vertebral. Na medula espinhal encontra-se o segundo neurônio motor, que é estimulado ao receber o impulso elétrico vindo do primeiro neurônio. O segundo neurônio motor dá origem aos nervos periféricos que se distribuem pelo corpo de forma a inervar os músculos.
A medula espinhal ocupa todo o canal central da coluna vertebral, indo da região cervical (pescoço) até o início da coluna lombar. As regiões do corpo são inervadas de cima para baixo, ou seja, os segundos neurônios motores que inervam os membros superiores se localizam na região da coluna cervical, enquanto que os segundos neurônios motores que inervam os membros inferiores localizam-se mais embaixo, na altura das primeiras vértebras lombares.
Obs: no caso dos nervos cranianos, que inervam os músculos da face, como olhos e boca, o segundo neurônio motor fica no tronco cerebral, região logo abaixo do cérebro.
Quando uma pessoa sofre um acidente com grave injúria da medula espinhal, ela perde exatamente esse contato entre o primeiro neurônio motor do cérebro e do segundo neurônio motor na medula. Se a lesão medular for na altura da coluna cervical, o paciente perde os movimentos do pescoço para baixo. Se a lesão for mais baixa, no final da coluna torácica ou na coluna lombar, ele perde apenas os movimentos dos membros inferiores.
O que é a esclerose lateral amiotrófica?
A esclerose lateral amiotrófica é uma doença rara, que acomete cerca de 0,002% da população. No Brasil existem cerca de 6000 pessoas portadoras desta doença.
A ELA ocorre devido à degeneração do primeiro neurônio motor e/ou do segundo neurônio motor. O paciente apresenta perda progressiva da força em todos os grupamentos musculares cujos neurônios inervadores estão a sofrer degeneração.
A ELA acomete somente os músculos de contração voluntária, ou seja, aqueles músculos que só se mexem quando queremos. Os músculos do coração e dos intestinos, por exemplo, são de contração involuntária e, portanto, são poupados na esclerose lateral amiotrófica. A respiração apesar de ser realizada de forma involuntária na maior parte do tempo é auxiliada por músculos de contração voluntária, motivo pelo qual conseguimos prender a respiração por alguns segundos. Por isso, a paralisia dos músculos respiratórios é um sinal comum na ELA, sendo este o fator que costuma determinar a morte do paciente.
O termo “amiotrófica” significa atrofia do músculo, que é uma das consequências da falta de contração por ausência de estímulo nervoso. As regiões musculares acometidas pela doença sofrem atrofia. O termo esclerose vem do fato da degeneração dos neurônios levar à sua destruição, sendo estas células nervosas substituídas por uma especie de tecido cicatricial. Para completar, a doença é chamada esclerose lateral amiotrófica porque o segundo neurônio motor costuma ficar na região mais lateral da medula, que sofre esclerose com a evolução da doença.
Apesar de ser frequentemente chamada de doença do neurônio motor, a verdade é que a esclerose lateral amiotrófica é apenas uma das 4 formas existentes deste tipo de doença neurológica. A ELA é forma mais comum, correspondendo a cerca de 70% dos casos de doença do neurônio motor. Além da ELA, também existem as seguintes doenças:
- Atrofia muscular progressiva – que é a forma que acomete somente o segundo neurônio motor e corresponde a cerca de 10% dos casos.
- Paralisia bulbar progressiva – corresponde a 20% dos casos e costuma ficar restrita aos nervos motores cranianos. Esta forma acomete o primeiro e segundo nervo motor.
- Esclerose lateral primária – é a forma mais rara, porém mais benigna de doença do neurônio motor. Costuma ficar restrita ao primeiro neurônio motor e tem progressão muito lenta.
As 4 formas de doença do neurônio motor não devem ser encaradas como doenças distintas, mas sim variações de apresentação de uma doença só. O paciente pode, por exemplo, inicialmente ter um quadro mais sugestivo de paralisia bulbar progressiva e, tempos depois, desenvolver um quadro típico de ELA.
Fatores de risco
Não sabemos por que a doença surge em mais de 90% dos casos. Apenas em 5 a 10% há uma clara relação genética, sendo a ELA transmitida de forma familiar.
Apesar das causas exatas serem obscuras, alguns fatores de risco já são conhecidos. A ELA é uma doença que acomete preferencialmente pessoas com mais de 40 anos, sendo o seu pico de incidência ao redor dos 75 anos de idade. Há casos, porém, de início na adolescência. Homens são 2 vezes mais acometidos que as mulheres.
O tabagismo é um fator de risco conhecido. Além de dobrar o risco de desenvolvimento da esclerose lateral amiotrófica, os fumantes costumam ter uma forma mais agressiva de doença. A boa notícia é que os pacientes que conseguem largar o cigarro voltam a ter a mesma taxa de risco de pessoas que nunca fumaram.
Exposição contínua a certas substâncias, principalmente metais pesados, como o chumbo, também parecem ser um fator de risco.
Por motivos ainda não bem esclarecidos, atletas profissionais, como jogadores de futebol, apresentam uma taxa maior de ELA quando comparados com a população em geral. Acredita-se que o intenso treinamento muscular possa ser um gatilho para lesão dos nervos motores em pessoas geneticamente predispostas.
Assim como nos atletas, a esclerose lateral amiotrófica também é mais comum em militares. Os motivos ainda não foram esclarecidos.
Sintomas
Os sintomas da ELA ocorrem por destruição progressiva dos neurônios motores, sejam eles superiores ou inferiores. Os sintomas iniciais mais comuns são fraqueza progressiva nas mãos, dificuldade para andar, falta de força nos pés, dificuldade para falar ou engolir , câimbras ou miofasciculações (movimentos pequenos, rápidos e involuntários dos músculos, que podem ser notados através da pele ou na língua).
A ELA não costuma causar alterações no funcionamentos dos músculos cardíacos, dos vasos sanguíneos, da bexiga ou do trato gastrointestinal. Nas fases mais avançadas, porém, o paciente pode passar a ter prisão de ventre, não por fraqueza da musculatura intestinal, mas sim devido à falta de força na musculatura abdominal, que auxilia na expulsão das fezes. O tato, a audição, o paladar e o olfato também costumam estar preservados, principalmente nas fases iniciais da doença.
A função sexual não costuma ser afetada, mas, conforme a doença avança, por conta de todas as complicações, o interesse sexual do paciente deixa de existir.
A forma mais comum de abertura do quadro é a fraqueza assimétrica, que acomete apenas uma das mãos ou das pernas. A fraqueza nas mãos costuma ser notada pelo fato do paciente ter dificuldade em segurar objetos, como, por exemplo, um copo. Dificuldade para executar tarefas que exijam uma coordenação mais fina, como abotoar um botão ou colocar a chave no buraco da fechadura, também são comuns.
A fraqueza nos membros inferiores costuma se manifestar pela dificuldade ou sensação de que há algo esquisito na hora de andar ou correr. No início, os sintomas da esclerose lateral amiotrófica podem ser sutis, fazendo com que o paciente demore a procurar ajuda médica.
Com a progressão da doença, os sintomas que iniciaram-se de forma localizada tendem a ser espalhar por mais músculos do corpo. O paciente passa a apresentar sintomas de lesão do primeiro e do segundo neurônio motor, que podem ser identificadas através do exame físico neurológico.
Por exemplo, rigidez dos músculos, perda da coordenação motora e aumento dos reflexos (identificados pelo famoso teste do martelo no joelho) são sinais de doença do primeiro neurônio motor. Já a fraqueza, a atrofia dos músculos, a perda dos reflexos, as miofasciculações e as câimbras são sintomas de lesão do segundo neurônio motor.
Atenção, não se assuste, pois câimbras (leia: CÂIMBRAS | Causas e tratamento) e miofasciculações são achados comuns que podem ocorrer em qualquer pessoa. As miofasciculações da língua, entretanto, são típicas da ELA.
Na maioria dos casos, apesar da dificuldade de falar, a parte intelectual do paciente mantém-se praticamente intacta. Ele tem plena noção do que está ocorrendo e entende perfeitamente as pessoas ao seu redor. Em cerca de 15% dos casos, entretanto, um quadro de demência pode se desenvolver junto aos sintomas motores da ELA.
Nas fases avançadas da doença, o paciente torna-se totalmente paralisado. O acometimento da musculatura da respiração pode surgir precocemente, mas é, em geral, um sinal de doença avançada. As complicações respiratórias acabam sendo a principal causa de morte do paciente com esclerose lateral amiotrófica.
Diagnóstico
Nenhum teste ou exame isoladamente é capaz de estabelecer o diagnóstico definitivo da esclerose lateral amiotrófica. O diagnóstico da ELA é baseado, principalmente, nos sintomas e sinais observados através do exame físico neurológico. A presença ao mesmo tempo de sinais do primeiro e do segundo neurônio motor é bastante sugestiva.
Uma vez que os sintomas de ELA nas fases iniciais podem ser semelhantes aos de várias outras doenças, o neurologista costuma solicitar exames complementares para descartar os diagnósticos diferenciais. Um destes testes é a eletroneuromiografia, um exame capaz de definir se a origem da fraqueza muscular é do próprio músculo ou e alguma doença dos nervos.
O médico pode também solicitar uma ressonância magnética para captar imagens detalhadas do cérebro e da medula espinhal, para descartar outras causas de doenças neurológicas, como tumores, AVC, infecções, hernia de disco, etc.
Tratamento
Infelizmente, ainda não existe cura para a esclerose lateral amiotrófica. O tratamento, portanto, visa desacelerar a progressão da doença, impedir suas complicações e melhorar a qualidade de vida. Fisioterapia, apoio psicológico, fonoaudiólogo e nutricional são essenciais para se atingir estes objetivos.
Nos paciente com dificuldade respiratória, ventiladores portáteis, chamados de ventilação não-invasiva por pressão positiva podem ser usados para ajudar o paciente a respirar de forma mais efetiva. No início, o aparelho pode ser usado durante o sono, e, conforme a doença avança, ao longo de todo o dia.
Nos pacientes que passam a ter dificuldade em se alimentar por incapacidade de engolir os alimentos, a gastrostomia percutânea é uma das opções. Esse tratamento consiste na colocação de um tubo através da pele diretamente para o estômago, passando a ser esta a via de administração de alimentos.
O tempo de sobrevida do paciente depende muito da possibilidade dele ter acesso a todo esse aparato médico, incluindo a ajuda de tantos profissionais de saúde.
Remédios para a esclerose lateral amiotrófica
O Riluzol, vendido sob o nome comercial Rilutek, é o único fármaco que comprovadamente aumenta o tempo de vida dos pacientes portadores de esclerose lateral amiotrófica. Todavia, ele não é um medicamento milagroso. O ganho de sobrevida é pequeno, cerca de 6 meses a 1 ano, em média.
Outro medicamento recentemente lançado no mercado, chamado Edaravone, pode ser utilizado em associação ao Riluzol e é capaz de retardar a progressão dos sintomas da esclerose lateral amiotrófica, principalmente se prescrito nas fases iniciais da doença.
Referências
- Amyotrophic Lateral Sclerosis (ALS) Fact Sheet – National Institute of Neurological Disorders and Stroke.
- Pathophysiology and Diagnosis of ALS: Insights from Advances in Neurophysiological Techniques – International journal of molecular sciences.
- What is ALS? – Amyotrophic Lateral Sclerosis Association
- Disease-modifying treatment of amyotrophic lateral sclerosis – UpToDate.
- Clinical features of amyotrophic lateral sclerosis and other forms of motor neuron disease – UpToDate.
- Diagnosis of amyotrophic lateral sclerosis and other forms of motor neuron disease – UpToDate.
- Amyotrophic Lateral Sclerosis – Medscape.
Autor(es)
Médico graduado pela Universidade Federal do Rio de Janeiro (UFRJ), com títulos de especialista em Medicina Interna e Nefrologia pela Universidade Estadual do Rio de Janeiro (UERJ), Sociedade Brasileira de Nefrologia (SBN), Universidade do Porto e pelo Colégio de Especialidade de Nefrologia de Portugal.








Deixe um comentário